Saskarsmē ar
Klasesbiedriem
AIT vairogdziedzeris vai autoimūns tiroidīts ir slimība, ko izraisa darbības traucējumi imūnsistēma. Tās būtība ir tāda, ka imūnsistēma uztver vairogdziedzera audus kā svešus, tādējādi izraisot agresīvu reakciju, līdz pat hormonus ražojošo šūnu iznīcināšanai.
Tā rezultātā var parādīties vairogdziedzera darbības traucējumi, piemēram, hipotireoze vai tirotoksikoze. Ir zināms arī cits AIT termins - Hašimoto slimība, kas nosaukta ārsta vārdā, kurš pirmais atklāja tās simptomus.
Pašlaik izšķir šādus slimību veidus:
- hroniska forma, kas bieži pārvēršas par hipotireozi;
- vīrusu izcelsmes subakūta forma (AIT de Quervain);
- pēcdzemdību forma, kuras rezultātā var rasties gan hipotireoze, gan pilnīga atveseļošanās vairogdziedzera darbs;
Šādas šķirnes ir mazāk izplatītas:
- akūts AIT;
- AIT Riedel ar vairogdziedzera audu fibrozi;
- specifiskas AIT formas: sēnīšu, tuberkulozes un citas.
Autoimūna tiroidīta cēloņi
Ilgu laiku tika uzskatīts, ka šī slimība ir tikai iedzimta. Šobrīd gan ārsti, gan lielākā daļa zinātnieku nonākuši pie vienprātīga secinājuma, ka slimība var pārnēsāt gēnu līmenī, taču tā nav galvenais AIT cēlonis. Šajā sakarā ir ļoti ieteicams regulāri veikt pārbaudes, lai identificētu autoimūns tiroidīts cilvēki, kuru radiniekiem kādreiz ir bijušas problēmas ar vairogdziedzeri.

Kā zināms, vairogdziedzera normālai darbībai tam steidzami nepieciešams noteikts daudzums joda. Ņemot vērā, ka organisms neprot ražot jodu pats, tas to saņem galvenokārt ar pārtiku.
Ja nav pietiekami daudz joda, dziedzera audi pakāpeniski aug, palielinās vairogdziedzera šūnu skaits, un drīz vien rodas joda deficīts.
Bet ir vēl viena izplatīta problēma - joda pārpalikums, kas, ja tāds ir, vienlaicīgas slimības var izraisīt AIT. Tas jāatceras tiem, kuri pārmērīgi lieto jodu saturošas zāles un pārtiku.
Patiesais "sprūda" var būt augsta starojuma iedarbības pakāpe. Un mēs runājam ne tikai par cilvēka izraisītas katastrofas rezultātā saņemtajām radiācijas devām. Diemžēl, bet staru terapija izmanto ārstēšanai onkoloģiskās slimības bieži noved pie autoimūna tireoidīta.
Vēl viens labi zināms faktors ir hormonālā nelīdzsvarotība, kas bieži notiek sievietes ķermenis grūtniecības laikā vai pirmajā gadā pēc bērna piedzimšanas. Dzimumhormoniem šajā periodā ir tieša ietekme uz vairogdziedzeris, kas 20% gadījumu noved pie AIT rašanās.
Galvenie slimības simptomi
Parasti nelieli vairogdziedzera darbības traucējumi nekādā veidā neizpaužas, tāpēc visbiežāk tie ilgstoši paliek nepamanīti. Un tomēr ir vērts atcerēties simptomus, kuriem vajadzētu pievērst uzmanību un nekavējoties vērsties pie endokrinologa. Pirmkārt, tas ir:
- pietūkusi seja un palielināts kakls (goiter);
- matu izkrišana;
- izmaiņas gļotādās un ādā;
- svara pieaugums;
- neregulāra zarnu kustība (aizcietējums);
- muskuļu sāpīgums;
- bradikardija (palēnināta sirdsdarbība);
- depresija;
- neregulārs ikmēneša cikls;
- problēmas ar ieņemšanu.

Jāatzīmē, ka visi šie un citi simptomi var liecināt par citu orgānu un sistēmu slimībām, kas nav saistītas ar vairogdziedzeri. Tikai vizīte pie endokrinologa un turpmākā diagnostika palīdzēs precīzi noteikt diagnozi un uzsākt savlaicīgu ārstēšanu.
Vairogdziedzera AIT ārstēšana
Runājot par veidiem, kādos mūsdienu medicīna cīnās ar AIT, tad tas galvenokārt ir:
- aizstāšana hormonu terapija;
- uzņemšana zāles kas kavē vairogdziedzera hormonu veidošanos;
- ķirurģiska iejaukšanās.
Par tādām nemaz nerunājot netradicionālas metodesārstēšanas metodes, piemēram, homeopātija un etnozinātne, kas dažos gadījumos palīdz, ja ne pilnībā atbrīvoties, tad būtiski samazina slimības izpausmes un aptur tās attīstību.
Autoimūns tiroidīts pieder pie slimību kategorijas, kuras nevar pilnībā izārstēt. Tomēr, kad pareizs pielietojums zāles ar šo slimību var dzīvot 100 gadus. Lai to izdarītu, ir nepieciešams tikai uzturēt normālu hormonu līmeni.
Parasti pirms noteiktas ārstēšanas metodes izrakstīšanas ārstam no pacienta jānoskaidro:
- vecums, dzimums un svars;
- TSH līmenis asinīs;
- citu slimību klātbūtne.

Tikai pēc diagnozes nokārtošanas endokrinologs nosaka individuālu ārstēšanas shēmu.
AT oficiālā medicīna Mūsdienās visizplatītākais veids ir zāļu L-tiroksīna lietošana, kas satur vairogdziedzera ražoto hormonu - T4.
Parasti ārstēšana ilgst no trim līdz četriem mēnešiem līdz vairākiem gadiem. Ārsta nozīmēto zāļu devu lieto vienu reizi dienā rīta laiks. Tajā pašā laikā jāsāk lietot ar mazu un tad pakāpeniski jāpalielina līdz maksimālā deva. Tad zāļu uzņemšana tiek samazināta līdz minimumam, un dažos gadījumos tā tiek atcelta pavisam. Ārstēšanas laikā ir ārkārtīgi svarīgi regulāri kontrolēt hormona T4 līmeni, lai identificētu iespējamu zāļu pārdozēšanu un tādu parādību kā tirotoksikoze.
Dažos gadījumos, kad ārstēšana ar L-tiroksīnu nesniedz vēlamo rezultātu, ir iespējams lietot glikokortikoīdus. Tomēr attiecībā uz šo hormonu grupu ārstiem ir pretrunīgs viedoklis, kas galvenokārt balstās uz blakus efekti iedarbojas uz ķermeni.
Ļoti daudzsološa AIT ārstēšana ir ārstēšanas kurss, kurā steroīdu hormonu injicēts tieši vairogdziedzerī. Pieredze liecina, ka dažreiz pietiek ar 10 injekcijām, lai normalizētu hormonu līmeni un būtiski uzlabotu pacienta veselību.
Visā uzņemšanas laikā hormonālās zāles jāņem medikamentiem lai uzturētu normālu kuņģa, aknu, zarnu darbību, kā arī sirds un asinsvadu un nervu sistēmas. Šeit nav iespējams neievērot homeopātijas lomu, kas, atšķirībā no zāļu terapija, iedarbojas uz organismu sistēmiski, neradot kaitīgas blakusparādības.
Autoimūns tiroidīts (AIT)- viens no visvairāk biežas slimības vairogdziedzeris, kam raksturīgs hronisks autoimūnas izcelsmes audu iekaisums un kas saistīts ar negatīva ietekme cilvēka imunitāte pret dziedzeru šūnām.
AIT veido līdz pat 30% no visām vairogdziedzera slimībām, un sievietes ar to slimo 15-20 reizes biežāk nekā vīrieši. Pirmkārt, tas ir saistīts ar X hromosomas traucējumiem un estrogēnu iedarbību ( sieviešu hormoni) par cilvēka imūnsistēmu. Sakarā ar neveiksmēm imūnsistēmā cilvēka ķermenis sāk ražot antivielas pret veselas šūnas vairogdziedzeris, kas izraisa tā funkcijas samazināšanos. Hormonu ražošana samazinās, savukārt TSH sintēze palielinās, kas izraisa hipotireozi.
Šo slimību biežāk novēro 40-50 gadus veci pacienti, taču tai ir tendence atjaunoties un mūsdienās sastopama jauniešiem, pusaudžiem un bērniem.
Visu veidu autoimūnais tiroidīts ir sadalīts:
- Hronisks - rodas, palielinoties T-limfocītu un antivielu skaitam dziedzera audos.
- Nesāpīgs - attīstās uz ievērojamas imunitātes samazināšanās fona un ir idiopātisks.
- Pēcdzemdību - līdzīgi kā iepriekšējā, bet šajā gadījumā tas notiek grūtniecības dēļ.
- Citokīnu izraisīts - šīs tireoidīta formas parādīšanās ir iespējama interferona lietošanas rezultātā asins un aknu slimību ārstēšanai.
Iedzimta nosliece uz AIT attīstību nenozīmē 100% slimības attīstības iespējamību, taču ir vairāki faktori, kas izraisa destruktīvu procesu sākšanos organismā:
- hronisku infekcijas perēkļu klātbūtne (sinusīts, tonsilīts, kariess);
- SARS;
- nekontrolēta ilgstoša lietošana zāles;
- slikti vides apstākļi;
- pārmērīga hlora, joda un fluora lietošana,
- pārmērīga saules iedarbība;
- starojuma iedarbība;
- smagas stresa situācijas.
Simptomi
Vairumā gadījumu autoimūna tireoidīta gaita ir asimptomātiska, kad dziedzera izmērs un darbība ir normāli, palpācija ir nesāpīga. Pacienti var sūdzēties arī par:
- spiediena sajūta uz vairogdziedzeri;
- straujš ķermeņa masas pieaugums;
- palielināts nogurums;
- nepamatota tūska;
- bezmiegs;
- locītavu sāpes un vājums;
- matu izkrišana;
- svīšana;
- pārmērīga agresivitāte un nervozitāte;
- acs ābolu izvirzījums;
- caureja;
- trīce;
- retos gadījumos ir palielināts vairogdziedzera izmērs (goiter).
Uz sākuma stadija Attīstoties AIT, var novērot tirotoksikozes (īslaicīga pārmērīga vairogdziedzera hormonu sintēze) klīnisko ainu. Taču ar audu atrofijas gaitu hormoni atgriežas normālā stāvoklī, un vairogdziedzeris darbojas normāli. Kā turpmāka iznīcināšana rodas funkcionāla audu hipotireoze - dziedzera funkciju samazināšanās.
Ārstēšana
Pēc pirmajām slimības pazīmēm labāk konsultēties ar ārstu. Pēc eksāmena nokārtošanas viņš varēs iecelt amatā piemērota ārstēšana. Visbiežāk tiek nozīmēta hormonu aizstājterapija (hormonālo zāļu ikdienas uzņemšana, pastāvīgi palielinot devu).
AT progresīvi gadījumi vai kad liels izmērs goiter ir neaizstājams ķirurģiska iejaukšanās. Tomēr tas situāciju var uzlabot tikai uz laiku vairogdziedzera mezgli atkal palielināt. Tāpēc operācija, kā likums, tiek veikta kombinācijā ar narkotiku ārstēšanu.
Materiāli tiek publicēti pārskatīšanai un nav recepte ārstēšanai! Iesakām vērsties pie endokrinologa savā ārstniecības iestādē!
Autoimūnais tiroidīts (AIT) ir vairogdziedzera slimība, kurai raksturīgs dažu šūnu iekaisums un iznīcināšana. Visbiežāk tas ir asimptomātisks un tiek atklāts tikai medicīniskās apskates laikā.
Autoimūns tiroidīts (AIT) ir iekaisuma slimība vairogdziedzeris. Slimībai ir otrs nosaukums - Hašimoto tireoidīts (pēc japāņu ārsta, kurš pirmo reizi aprakstīja šī slimība). Šajā slimībā vairogdziedzera folikulu šūnas imūnsistēma atpazīst kā svešas, kaitīgas, kā rezultātā veidojas antivielas, kas tās iznīcina.
Svarīgs: pretreakcija organisms vitamīnu, mikro- un makroelementu uzņemšanai tiek uzskatīta par vienu no autoimūna procesa pazīmēm.

Biežākie AIT cēloņi ir:
- iedzimta predispozīcija.
- Ilgstoši augsts stresa līmenis. Bieža adrenalīna vai kortizola līmeņa paaugstināšanās izraisa virsnieru mazspēju un vairogdziedzera vairogdziedzera hormonu ražošanas traucējumus.
- Tiroidīts sievietēm rodas līdz 10 reizēm biežāk nekā vīriešiem. Tas ir slikti izprotams, bet izskaidrojams ar to, ka sievietes ir daudz vairāk pakļautas stresam nekā vīriešiem (un arī estrogēnu ietekmei uz imūnsistēmu). Vidējais vecums pacienti tajā pašā laikā svārstās no 30 līdz 50 gadiem. Pēdējā laikā slimība ir kļuvusi “jaunāka”, t.i. šīs slimības gadījumi bērniem un pusaudžiem ir kļuvuši biežāki.
- Slikta dzīvesvietas ekoloģija.
- Pārnēsātās vīrusu infekcijas.
- Hronisku slimību klātbūtne.
- Grūtniecība un pēcdzemdību periods. Grūtniecības laikā sievietes ķermenis tiek ievērojami pārbūvēts, kas var izraisīt endokrīno orgānu darbības traucējumus un autoimūnu procesu parādīšanos.
- Slikti ieradumi: alkohols, smēķēšana, narkomānija.
- Nepareizs uzturs, ikdienas rutīnas trūkums.
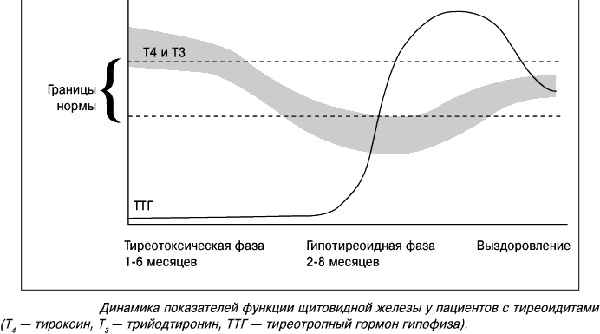
Plūsmas fāzes
Autoimūna tiroidīta simptomi un smagums ir atkarīgs no tā fāzes. Dažos gadījumos simptomi var nebūt, un dažreiz tie ir diezgan izteikti.

Tās kursa galvenie posmi:
- Eitireoīds. Šajā fāzē vairogdziedzeris ir pilnībā funkcionāls un ražo pareizo hormonu daudzumu. Šī fāze var neprogresēt un palikt šajā stāvoklī līdz dzīves beigām.
- subklīniska. Antivielu ietekmē tiek iznīcinātas dziedzera šūnas, kas noved pie tā funkcijas samazināšanās. Tas samazina vairogdziedzera hormonu - tiroksīna (T3) un trijodtironīna (T4) - ražošanu. TSH līmeņa paaugstināšanās veicina T3 un T4 normalizēšanos. Šajā fāzē simptomu var nebūt.
- tirotoksisks. Augsts līmenis antivielu agresija iznīcina dziedzera folikulu šūnas, atbrīvojot vairogdziedzera hormonus, kas izraisa to pārmērīgu saturu asinīs. Šo ķermeņa stāvokli sauc par tirotoksikozi vai hipertireozi. Ar turpmāko fāzes gaitu vairogdziedzera šūnas tiek arvien vairāk iznīcinātas, tā funkcija samazinās, un galu galā hormonu pārpalikums tiek aizstāts ar to trūkumu - attīstās hipotireoze.
- Hipotireoze. Rodas ar visiem hipotireozes simptomiem. Vairogdziedzeris var patstāvīgi atjaunoties apmēram gadu pēc šīs fāzes sākuma.
Fakts: antithyroid antivielu parādīšanās cēlonis vēl nav pētīts. Turklāt joprojām nav skaidrs autoimūno procesu attīstības iemesls, ja nav antivielu (10-15% gadījumu).
Slimību veidi
Hašimoto slimībai ir vairākas dažādas formas. Galvenās no tām ir:
- Latents. Nav simptomu, kad bioķīmiskā analīze asinis, ir neliela hormonu ražošanas kļūme, ultraskaņa uzrāda nelielas izmaiņas dziedzera izmērā.
- Hipertrofisks. Skaidras zīmes tirotoksikoze: difūza vai mezglaina goitera parādīšanās. Var samazināties dziedzera funkcija. Turpinot autoimūna procesa attīstību, parādās jauni simptomi, vispārējais stāvoklis cilvēkam pasliktinās, dziedzera šūnu iznīcināšanas dēļ attīstās hipotireoze.
- atrofiska. Vairogdziedzeris ir samazināts vai tā izmērs paliek normāls, klīniski tiek novērotas hipotireozes pazīmes. To uzskata par smagāko formu, jo. atrofija attīstās pēc pietiekami spēcīgas dziedzera iznīcināšanas; novērota gados vecākiem pacientiem.

Autoimūna hipotireoze
Hipotireoze ir nepietiekamas vairogdziedzera hormonu sintēzes sekas.. Raksturīgs AIT atrofiskajai formai un hipertrofiskās formas beigu fāzei.
Simptomi:
- ātra noguruma spēja;
- izklaidība, aizmāršība;
- pēkšņas garastāvokļa svārstības, bieži depresīvi stāvokļi;
- slikts nagu, ādas un matu stāvoklis;
- nestabils sirds darbs;
- augsts holesterīna līmenis;
- pietūkums;
- liekais svars ar zemu apetīti;
- menstruālā cikla traucējumi sievietēm un impotence vīriešiem.

Visi šie simptomi var parādīties pakāpeniski. Skriešanas posms Hipotireoze ir grūtāk ārstējama, tāpēc jums regulāri jāveic medicīniskā pārbaude. Lai to diagnosticētu, nepieciešams ziedot asinis līdz vairogdziedzera hormonu līmenim, veikt vairogdziedzera ultraskaņu un EKG.
Visbiežāk hipotireozes ārstēšana uz autoimūna tireoidīta fona ir visa mūža garumā.: Sākotnēji tiek nozīmētas zāles, kas atjauno hormonālo fonu, pēc tam to devas tiek mainītas un ārstēšana turpinās kā uzturošā terapija.
Svarīgi: novārtā atstāta hipotireoze ir bīstama sirds un asinsvadu sistēmu kas var izraisīt insultu.
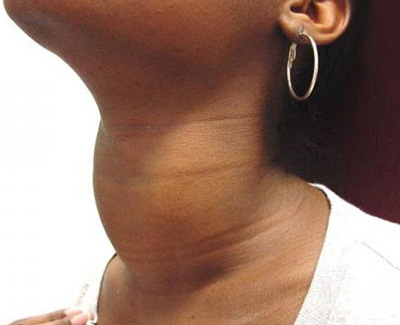
autoimūna hipertireoze
Hipertireoze tiek diagnosticēta ar paaugstinātu T3 un T4 saturu asinīs. Šis stāvoklis ir raksturīgs Hašimoto slimības hipertrofiskajai formai. Autoimūnā procesā vairogdziedzera šūnas aug, kas izraisa pastiprinātu hormonu ražošanu. Otra iespēja AIT klātbūtnē ir tāda, ka antivielas iznīcina šūnas, veicinot vairogdziedzera hormonu izdalīšanos. Šajā gadījumā hipertireoze būs tikai īslaicīga.
Simptomi:
- tievums ar lielu apetīti;
- bieža urinēšana;
- goitera izskats;
- neauglība, samazināts libido;
- ekstremitāšu trīce (smagā stadijā - visa ķermeņa);
- garastāvokļa maiņas;
- tahikardija;
- acs ābolu palielināšanās.
Fakts: Ir trīs hipertireozes smaguma pakāpes, kas atšķiras pēc simptomu smaguma pakāpes (smagākajā gadījumā ir visa ķermeņa trīce, un pulss var būt virs 140 sitieniem minūtē).
Pēc pacienta hormonu līmeņa noteikšanas, kā arī ultraskaņas, tiek nozīmēta hipertireozes ārstēšana uz autoimūna tireoidīta fona, kuras mērķis ir nomākt vairogdziedzera funkcijas. Šajā gadījumā ir jāizslēdz joda lietošana.
Plkst ļaundabīgi veidojumi un lieli mezgli, vairogdziedzeris tiek izņemts pilnībā vai paliek tikai vesela daļa no tā. Pēc ķirurģiska iejaukšanās mūža hormonu aizstājterapija.
Diēta AIT
Lai pēc iespējas ātrāk apturētu slimības gaitu, jāizvairās no pārtikas produktiem, kas ir kaitīgi vairogdziedzerim. Ieteicams līdz minimumam samazināt glutēnu (glutēnu) saturošu pārtikas produktu patēriņu. Šajā sarakstā ir graudaugi, milti un maizes izstrādājumi, saldumi un ātrās uzkodas.
Ar autoimūnu tireoidītu ir nepieciešams aizsargāt ķermeni no iekaisuma un attīrīt no dažādām patogēnām baktērijām.. Lielākais skaits kaitīgās vielas atrodas zarnās, tāpēc ir svarīgi uzraudzīt tā veselību un pareizu darbību. Izmantot nevēlamā pārtika var izraisīt iekaisumu un aizcietējumus. Tāpēc jums ir nepieciešams ēst viegli sagremojamu un veselīgu pārtiku.

Pārtikas produkti, kas jāiekļauj savā uzturā:
- augļi, dārzeņi;
- gaļa un gaļas buljoni;
- zivis;
- piena produkti;
- Kokosriekstu eļļa;
- jūras kāposti un citas aļģes;
- diedzēti graudaugi.
Visi šie produkti palīdz stiprināt imūnsistēmu, uzlabo darbu gremošanas trakts un sirds un asinsvadu sistēmu. Tie satur daudz būtiski vitamīni, mikro un makro elementi, labvēlīgās skābes. Turklāt tie ir labi sagremoti zarnās un novērš neveiksmes savā darbā.
Svarīgi: autoimūna tireoidīta hipertireoīdā formā ir nepieciešams izslēgt jodu saturošus produktus, jo. tie vēl vairāk stimulēs T3 un T4 veidošanos.
Vitamīni un citi AIT piedevas:
- selēns - nepieciešams hipotireozei, jo tas stimulē T3 un T4 veidošanos.
- Augi-adaptogēni - Rhodiola rosea, reishi sēnes un žeņšeņs. Tos lieto hipotireozei, stimulē vairogdziedzera hormonu veidošanos un virsnieru dziedzeru darbību.
- Probiotikas - atbalsta zarnu veselību, atjaunojot labvēlīga mikroflora, tās gļotādas defektu dzīšana.
- Vitamīni – īpaši noderīgi ir B grupas vitamīni, kas uztur organismu labā formā, regulē vielmaiņas procesus, mazina nogurumu.
| Zāles, kas ietekmē vairogdziedzera darbību | |
| Narkotiku | Ietekme uz vairogdziedzeri |
| 1. Jodu saturoši preparāti un radiopagnētiskie līdzekļi | Hipotireozes izraisīšana, kavējot vairogdziedzera hormonu sintēzi un sekrēciju. (Dažreiz jodu saturošas zāles var izraisīt arī "joda-Basedow" fenomenu) |
| 2. Litija preparāti | Nomāc T4 un TK sekrēciju un samazina T4 pārvēršanos par TK |
| 3. Sulfonamīdi | Ir vāja nomācoša iedarbība uz vairogdziedzeri |
| 4. Salicilāti | Tie bloķē joda uztveršanu ar vairogdziedzeri, palielina Sv. T4, samazinot T4 saistīšanos ar TSH |
| 5. Butadions | Ietekmē vairogdziedzera hormonu sintēzi, samazinot to |
| 6. Steroīdi | Samaziniet T4 pārvēršanos par TK, palielinot neaktīvā reversā TK koncentrāciju |
| 7. Visi beta blokatori | Palēnināt T4 pārveidošanu par T3 |
| 8. Furosemīds lielās devās | Izraisa T4 un St T4 pazemināšanos ar sekojošu TSH pieaugumu |
| 9. Heparīns | Nomāc T4 uzņemšanu šūnās |
Zāles AIT ārstēšanai ir atšķirīgas atkarībā no hormonālais fons.
Visi vitamīnu piedevas un diētu vajadzētu noteikt endokrinologam. Pašārstēšanās šajā gadījumā ir nepieņemama, jo. tas var saasināt slimību un izraisīt neatgriezeniskus procesus.
Ārstēšana
Specifiska vairogdziedzera AIT ārstēšana nav izstrādāta, tk. nav atrasts veids, kā novērst autoimūnu procesu attīstību.
Tādēļ ārstēšana ir simptomātiska.. Pilnībā likvidējot slimības simptomus ar uzturošās terapijas palīdzību (vai bez tās), ar šādu diagnozi var nodzīvot visu mūžu.
Zemās imunitātes dēļ ir jāievēro daži piesardzības pasākumi: jāizvairās no saskarsmes ar infekcijas slimniekiem, biežāk jāvēdina telpas, jācenšas atturēties no stresa, jāpavada mazāk laika saulē, ja iespējams, neveic rentgena izmeklējumus.
![]()
Eitireozes stadiju neārstē, jo. tas netraucē organisma dzīvībai svarīgo darbību un nepārkāpj tā funkcijas.
Hipertireozes gadījumā uz autoimūna tireoidīta fona tiek parakstītas zāles tahikardijas ārstēšanai, nomierinoši līdzekļi, zāles, kas nomāc hormonu sekrēciju.
Hipotireozes gadījumā pacientiem tiek nozīmēts sintētisks tiroksīna vai trijodtironīna analogs. Ja nav antivielu, papildus tiek nozīmēts jods. Autoimūna tireoidīta ārstēšana ar tādām zālēm kā Endonorm ir nepieciešama, lai atjaunotu dziedzera funkcijas un mazinātu iekaisumu.
Fakts: operācija tiek nozīmēts diezgan reti, tā ekstrēmākais pasākums ir pilnīga skartā dziedzera noņemšana.
Secinājums
Autoimūns tiroidīts ir diezgan nopietna slimība, kuras ārstēšana ir jāuzņemas atbildīgi. Pēc visu blakusslimību (piemēram, hipertireozes) izārstēšanas 1-2 reizes gadā ir jāveic pilnīga vairogdziedzera izmeklēšana, lai kontrolētu slimību. Ja rodas recidīvs, ārstam jāpielāgo ārstēšana. Atbilstība visiem vienkāršajiem ieteikumiem par uzturu un dzīvesveidu šīs slimības gadījumā samazinās tās progresēšanas vai atkārtošanās risku.
Autoimūns tiroidīts (AIT)- hronisks iekaisums vairogdziedzera audi, kam ir autoimūna ģenēze un kas ir saistīti ar dziedzera folikulu un folikulu šūnu bojājumiem un iznīcināšanu. AT tipiski gadījumi autoimūnam tireoidītam ir asimptomātiska gaita, tikai dažkārt kopā ar vairogdziedzera palielināšanos. Autoimūna tiroidīta diagnostika tiek veikta, ņemot vērā rezultātus klīniskās analīzes, Vairogdziedzera ultraskaņa, dati histoloģiskā izmeklēšana materiāls, kas iegūts no smalkas adatas biopsijas. Autoimūna tireoidīta ārstēšanu veic endokrinologi. Tas sastāv no vairogdziedzera hormonu ražošanas funkcijas koriģēšanas un autoimūno procesu nomākšanas.
Tirotoksikozes klīniskā aina autoimūna tiroidīta gadījumā parasti tiek novērota slimības attīstības pirmajos gados, ir pārejoša, un, funkcionējošiem vairogdziedzera audiem atrofējoties, tas kādu laiku pāriet eitireoīdā un pēc tam hipotireoze.
Pēcdzemdību tireoidīts parasti izpaužas ar vieglu tirotoksikozi 14 nedēļas pēc dzemdībām. Vairumā gadījumu nogurums vispārējs vājums, svara zudums. Dažreiz tirotoksikoze ir izteikti izteikta (tahikardija, karstuma sajūta, pārmērīga svīšana, ekstremitāšu trīce, emocionāla labilitāte, bezmiegs). Autoimūna tireoidīta hipotireozes fāze parādās 19. nedēļā pēc dzemdībām. Dažos gadījumos tas tiek kombinēts ar pēcdzemdību depresiju.
Nesāpīgs (kluss) tireoidīts izpaužas ar vieglu, bieži vien subklīnisku tirotoksikozi. Citokīnu izraisītu tireoidītu parasti nepavada arī smaga tirotoksikoze vai hipotireoze.
Autoimūna tiroidīta diagnostika
Pirms hipotireozes sākuma ir diezgan grūti diagnosticēt AIT. Endokrinologi nosaka autoimūna tireoidīta diagnozi pēc klīniskās ainas, datiem laboratorijas pētījumi. Autoimūnu traucējumu klātbūtne citos ģimenes locekļos apstiprina autoimūna tireoidīta iespējamību.
Autoimūna tiroidīta laboratoriskie pētījumi ietver:
- pilnīga asins aina - tiek noteikts limfocītu skaita pieaugums
- imunogramma - ko raksturo antivielu klātbūtne pret tiroglobulīnu, tiroperoksidāzi, otro koloidālo antigēnu, antivielas pret vairogdziedzera vairogdziedzera hormoniem
- T3 un T4 (kopējā un brīvā), seruma TSH līmeņa noteikšana. TSH līmeņa paaugstināšanās ar normālu T4 saturu norāda uz subklīnisku hipotireozi, paaugstināts līmenis TSH ar samazinātu T4 koncentrāciju - par klīnisku hipotireozi
- Vairogdziedzera ultraskaņa - parāda dziedzera lieluma palielināšanos vai samazināšanos, struktūras izmaiņas. Šī pētījuma rezultāti papildina klīnisko ainu un citus laboratorijas rezultātus.
- vairogdziedzera smalkas adatas biopsija liels skaits limfocīti un citas šūnas, kas raksturīgas autoimūnam tireoidītam. To lieto, ja ir pierādījumi par iespējamu vairogdziedzera mezglaina veidojuma ļaundabīgu deģenerāciju.
Autoimūna tiroidīta diagnozes kritēriji ir:
- paaugstināts cirkulējošo vairogdziedzera antivielu (AT-TPO) līmenis;
- vairogdziedzera hipoehogenitātes ultraskaņas noteikšana;
- primārās hipotireozes pazīmes.
Ja nav vismaz viena no šiem kritērijiem, autoimūna tireoidīta diagnoze ir tikai iespējamība. Tā kā AT-TPO līmeņa paaugstināšanās jeb vairogdziedzera hipoehogenitāte pati par sevi vēl nepierāda autoimūnu tireoidītu, tas neļauj konstatēt precīza diagnoze. Ārstēšana pacientam ir indicēta tikai hipotireozes fāzē, tāpēc eitireoīdā fāzē parasti nav nepieciešama steidzama diagnoze.
Autoimūna tiroidīta ārstēšana
Specifiska autoimūna tiroidīta terapija nav izstrādāta. Neskatoties uz mūsdienu sasniegumi medicīna, endokrinoloģija vēl nav efektīva un drošas metodes vairogdziedzera autoimūnās patoloģijas korekcija, kurā process nepārvērstos līdz hipotireozei.
Autoimūna tireoidīta tireotoksiskās fāzes gadījumā nav ieteicams nozīmēt zāles, kas nomāc vairogdziedzera darbību - tireostatiskos līdzekļus (tiamazols, karbimazols, propiltiouracils), jo šajā procesā nav vairogdziedzera hiperfunkcijas. Plkst smagi simptomi sirds un asinsvadu sistēmas traucējumi, tiek izmantoti beta blokatori.
Ar hipotireozes izpausmēm individuāli tiek nozīmēta aizstājterapija ar vairogdziedzera hormonu preparātiem - levotiroksīnu (L-tiroksīnu). Tas tiek kontrolēts klīniskā aina un TSH līmeni serumā.
Glikokortikoīdi (prednizolons) ir indicēti tikai ar vienlaicīgu autoimūna tireoidīta gaitu ar subakūtu tireoidītu, ko bieži novēro rudens-ziemas periodā. Lai samazinātu autoantivielu titru, tiek izmantoti nesteroīdie pretiekaisuma līdzekļi: indometacīns, diklofenaks. Viņi lieto arī zāles imunitātes korekcijai, vitamīnus, adaptogēnus. Ar vairogdziedzera hipertrofiju un smagu videnes orgānu saspiešanu ar to tiek veikta ķirurģiska ārstēšana.
Autoimūna tiroidīta prognoze
Autoimūna tireoidīta attīstības prognoze ir apmierinoša. Ar savlaicīgu ārstēšanu var ievērojami palēnināt iznīcināšanas un vairogdziedzera funkcijas samazināšanās procesu un panākt ilgstošu slimības remisiju. Apmierinoša veselība un normāls sniegums pacienti dažos gadījumos saglabājas vairāk nekā 15 gadus, neskatoties uz jauniem īslaicīgiem AIT saasinājumiem.
Autoimūns tiroidīts un paaugstināts antivielu titrs pret tiroperoksidāzi (AT-TPO) jāuzskata par riska faktoriem turpmākai hipotireozei. Pēcdzemdību tireoidīta gadījumā tā atkārtošanās iespējamība pēc nākamā grūtniecība sievietēm tas ir 70%. Apmēram 25-30% sieviešu ar pēcdzemdību tireoidītu vēlāk ir hronisks autoimūns tireoidīts ar pāreju uz pastāvīgu hipotireozi.
Autoimūna tiroidīta profilakse
Ja tiek atklāts autoimūns tiroidīts bez vairogdziedzera darbības traucējumiem, nepieciešams pacienta novērošana, lai pēc iespējas ātrāk atklātu un operatīvi kompensētu hipotireozes izpausmes.
Sievietēm, kuras ir Ab-TPO nēsātājas bez izmaiņām vairogdziedzera darbībā, grūtniecības gadījumā pastāv hipotireozes attīstības risks. Tāpēc ir nepieciešams uzraudzīt vairogdziedzera stāvokli un darbību, kā agri datumi grūtniecība un pēc dzemdībām.
Visbiežāk sastopamie autoimūna slimība Endokrīnā sistēma ir vairogdziedzera AIT un tā hroniskā forma (CHAIT), tad kas tas ir? AIT ir autoimūna tiroidīta saīsinājums. Un iekšā pēdējie gadi Vairogdziedzera AIT biežāk skar pacientus vecumā līdz 15 gadiem, kuriem patoloģijas attīstība ir strauja un agresīva. Slimības bīstamība ir simptomu neesamība primārie posmi un hipotireoīdā sindroma parādīšanās pēdējā vairumā gadījumu, kas noved pie nopietni pārkāpumi visā ķermenī.
Tika uzskatīts, ka slimības galvenais cēlonis ir zema apkope iekšā jods vidi. Šobrīd ir pierādīts, ka tas ir tikai viens no iemesliem un nebūt nav galvenais. Galvenais slimības attīstības faktors ir iedzimta imūnsistēmas disfunkcija. Normālu imūnsistēmas darbību nosaka cīņa ar svešām šūnām organismā, nepieskaroties "radiniekiem". Imūnsistēmas autoimūnā reakcija nozīmē agresīvu savu šūnu uztveri. Kas ir šī slimība? Tā ir antivielu sintēze, ko organisms veic pret sava vairogdziedzera šūnām, un tās lēna iznīcināšana, kas izraisa vairogdziedzera disfunkciju un tā ražoto hormonu deficītu, tas ir, hipotireozi uz AIT fona. Hroniska forma slimības var izraisīt imūnsistēmas uzbrukumu TSH receptori, kas bloķēs tā ražošanu. Šādas izmaiņas izraisīs vairogdziedzera darbības traucējumus un paātrinās hipotireoīdā sindroma attīstību.
Sievietēm autoimūna tiroidīta noteikšana ir daudzkārt lielāka. Tas ir saistīts ar intensīvāku hormonālās sistēmas darbu daiļā dzimuma pārstāvēm, pateicoties dzimumhormonu un olnīcu inhibīna cikliskajai sintēzei.
Šāda cikliskums padara mātīti hormonālā sistēma uzņēmīgāki pret dažādām stresa slodzēm un negatīvie faktori vidi.
 Galvenie faktori, kas ietekmē patoloģijas attīstību, ir šādi:
Galvenie faktori, kas ietekmē patoloģijas attīstību, ir šādi:
- stresa apstākļi, hronisks miega trūkums, emocionāli sabrukumi. Šādi faktori vājina vairogdziedzeri un padara to uzņēmīgāku pret dažādiem sistēmiskiem procesiem.
- Hormonu aizstājterapija. HAT (hormonu aizstājterapija) sieviešu ārstēšanā uroģenitālā sistēma un veicot IVF, jo hormonālās izmaiņas, bieži var izraisīt autoimūnu uzbrukumu vairogdziedzerim un saasināt AIT izraisītu hipotireozi.
- Bīstams joda pārpalikums organismā zāļu terapijas rezultātā. Sistēmiskos apstākļus pasliktina, un dažos gadījumos to izraisa joda pārpalikums.
- Nejaušs pielietojums pretvīrusu līdzekļi bez medicīniskās uzraudzības. Ārstēšanas laikā tādu nopietnas slimības kā hroniskas slimības aknas, sistēmiski procesi smadzenēs, bieži tiek parakstītas šādas zāles:
Interferons, monoklonālās antivielas, Cycloferon, Amiksin.
Ja netiek ievērota piesardzība to lietošanā, var attīstīties un pasliktināties esošie sistēmiski stāvokļi, tostarp HAIT.
 Pirmais posms ir eitireoīda stadija. Šis periods ir saistīts ar hormonālā fona normalizēšanos, jo mazāka hormonu ražošana un pakāpeniska vairogdziedzera hormonu samazināšanās, kas jau ir izlaistas asinīs iepriekšējā stadijā. Vairumā gadījumu eitireoīda stadijā simptomu nav. Bet imūnsistēmas audu iznīcināšanas procesi neapstājas, tāpēc fizioloģiski šis posms ir saistīts ar audu parādīšanos un attīstību. mezgliņi un cistas vairogdziedzera struktūrā. Izmēri endokrīnais orgāns tajā pašā laikā tie var svārstīties jebkurā virzienā vai kopumā tie nedrīkst mainīties.
Pirmais posms ir eitireoīda stadija. Šis periods ir saistīts ar hormonālā fona normalizēšanos, jo mazāka hormonu ražošana un pakāpeniska vairogdziedzera hormonu samazināšanās, kas jau ir izlaistas asinīs iepriekšējā stadijā. Vairumā gadījumu eitireoīda stadijā simptomu nav. Bet imūnsistēmas audu iznīcināšanas procesi neapstājas, tāpēc fizioloģiski šis posms ir saistīts ar audu parādīšanos un attīstību. mezgliņi un cistas vairogdziedzera struktūrā. Izmēri endokrīnais orgāns tajā pašā laikā tie var svārstīties jebkurā virzienā vai kopumā tie nedrīkst mainīties.
Otrais ir hipotireozes posms. Imūnsistēmas darbības traucējumi noved pie sekojošiem rezultātiem: funkcionālo audu apjomi katastrofāli vairs nav pietiekami, lai uzturētu pat nepieciešamo minimālais daudzums tiroksīns un trijodtironīns organismā. Ņemot vērā, ka tiem ir milzīga loma organisma vielmaiņas procesos, hipotireozes stadija var izraisīt ļoti nopietnas sekas.
Šīs stadijas AIT simptomi un pazīmes ir izteiktas šādi:
- depresīvi un apātiski stāvokļi;
- ātrs nogurums pat pie zemām slodzēm;
- atmiņas traucējumi;
- komplekts liekais svars un ekstremitāšu pietūkums traucētu vielmaiņas procesu un ūdens-sāļu nelīdzsvarotības dēļ;
- drebuļi;
- sausums āda un hiperkeratozes simptomi uz elkoņa un ceļa locītavu ādas;
- trauslums matu līnija un nagi;
- neregulāras menstruācijas, traucēta dzimumhormonu steroīdu ražošana hormonālās nelīdzsvarotības dēļ, kas var izraisīt nespēju grūtniecību un priekšlaicīgu menopauzi;
- elpas trūkums kustības un slodzes laikā;
- samazināts pulss uz zemāka asinsspiediena paaugstināšanās fona;
- holesterīna līmeņa paaugstināšanās asinīs, kas var izraisīt sirds muskuļa un smadzeņu arteriālo asinsvadu sabiezēšanu un elastības zudumu, aplikuma un aplikumu parādīšanos uz asinsvadu sieniņām, kas ir aterosklerozes pazīme;
- pārkāpums vielmaiņas procesi, kas ietekmē gandrīz visus orgānus un var izraisīt izskatu dažādas slimības vai esošo saasināšanās.
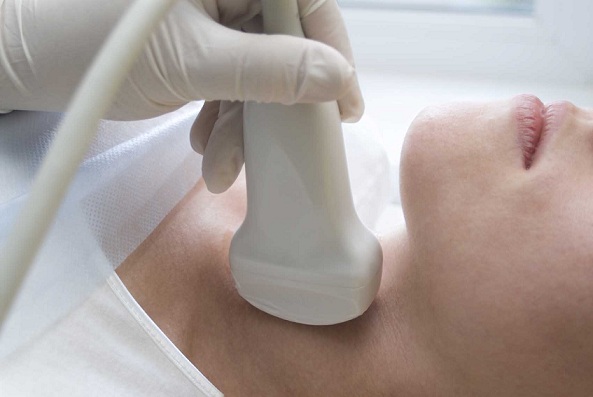 AIT diagnozi nevar noteikt, pamatojoties tikai uz novērotajiem simptomiem. ultraskaņa un klīniskie pētījumi hormoni un antivielas ir nepieciešami, lai noteiktu patieso vairogdziedzera stāvokli.
AIT diagnozi nevar noteikt, pamatojoties tikai uz novērotajiem simptomiem. ultraskaņa un klīniskie pētījumi hormoni un antivielas ir nepieciešami, lai noteiktu patieso vairogdziedzera stāvokli.
Klīniskie pētījumi ietver:
- Šūnu imunitātes stāvokļa noteikšana. Tas ir nepieciešams, lai atklātu izmaiņas imūnās atbildes reakcijā un noteiktu to raksturu. Šī analīze sastāv no T-palīgu un T-supresoru attiecības noteikšanas organismā. Kad tā vērtība ir lielāka par 2, var runāt par autoimūniem procesiem endokrīnajā sistēmā.
- Antivielu daudzuma noteikšana. Pētījums tiek veikts, lai noteiktu autoimūno aktivitāti vairogdziedzerī. Aplūkojamā patoloģija ir atšķirīga augsts saturs antivielas pret vairogdziedzera peroksidāzi un tiroglobulīnu. Un jo vairāk to, jo intensīvāk patoloģiskie procesi un paaugstināts hipotireozes risks.
- Tiroksīna (T4), trijodtironīna (T3) un TSH stāvokļa noteikšana. Analīzes rezultāts parādīs, vai vairogdziedzera darbībā ir pārkāpumi. Palielināts saturs TSH norāda uz zemu T3 un T4 daudzumu (tas ir, vairogdziedzera disfunkciju), jo tie ir apgriezti saistīti.
Imunitātes pārkāpums vairogdziedzera AIT notiek jau agrīnā stadijā, un strukturālie traucējumi, ko var parādīt ultraskaņas izmeklēšanā, parādās jau vēlāk.
Rezultāti, kas iegūti ar ultraskaņu, var sniegt priekšstatu par laiku, kas pagājis kopš patoloģijas sākuma, un endokrīno orgānu strukturālo izmaiņu pakāpi.
 ECHO pazīmes, pēc kurām var spriest par slimības klātbūtni un attīstību, ir šādas:
ECHO pazīmes, pēc kurām var spriest par slimības klātbūtni un attīstību, ir šādas:
- punktu ehogenitātes samazināšanās;
- traucēta asins plūsma;
- mezgli un cistas audos;
- neviendabīga struktūra.
Atkarībā no vairogdziedzera autoimūna tiroidīta gaitas stadijas un smaguma ārstēšana var būt medicīniska, ķirurģiska un ietver eksperimentālas metodes, piemēram, datoru refleksoloģiju.
Sākotnējā slimības attīstības stadijā zāļu terapija kontrindicēts hipertireoīdā stāvokļa īpatnību un tā laika nenoteiktības dēļ.
Hipotireozes attīstības laikā tiek izrakstītas zāles, kas veic hormonu aizstājējfunkcijas, un šāda terapija, kā likums, kļūst par visu mūžu.
Tāda izvēle medikamentiem sakarā ar nepieciešamību uzturēt vēlamo tiroksīna, trijodtironīna un kalcenīna līmeni, kas pastāvīgi krītas. Tas ir, notiek cīņa ar simptomiem, nevis ar pašu slimību, jo autoimūnu neveiksmju ārstēšana ar medikamentiem vēl nav iespējama. ārstēšanas trūkums  zāles ir nespēja atjaunot audus, kā rezultātā jums pastāvīgi jālieto zāles un dažos gadījumos jāpalielina deva.
zāles ir nespēja atjaunot audus, kā rezultātā jums pastāvīgi jālieto zāles un dažos gadījumos jāpalielina deva.
Ārstu vidū nav vienprātības par narkotiku ārstēšanas uzsākšanas laiku. Daži endokrinologi ir "pagaidiet un redzēsim" attieksmes piekritēji, proti, pirmajos divos posmos viņi vienkārši novēro pacientu, bet trešajā posmā jau izraksta zāles. Citi apzināti izraisa trešā posma iestāšanos.
Ķirurģija
Šāda ārstēšana ir indicēta spēcīga vairogdziedzera izmēra palielināšanās vai, ja nepieciešams, tā noņemšanas gadījumos. Jāatceras, ka sistēmas procesu aktivitāte pēc noņemšanas ne tikai nesamazināsies, bet arī palielināsies. Pacients pēc operācijas, kā likums, "iegūst" hipotireoīdo sindromu uz visu atlikušo mūžu.
Eksperimentālās metodes
Kā alternatīva ārstēšana var izmantot datorrefleksoloģiju, zemas intensitātes lāzerterapiju, fototerapijas metodes. Dažiem pacientiem šīs metodes palīdz atvieglot un dažreiz arī uzlabot stāvokli. Bet tie nedod 100% atgūšanas garantiju.

