En général, tous les organes du petit bassin sont un élément important caractéristique, qui a l'anatomie d'une femme. Il représente la partie osseuse du canal de naissance, le petit bassin d'une femme.
les sphincters traversent les muscles plancher pelvien. Les organes pelviens ont des muscles très élastiques qui peuvent se contracter et s'étirer fortement.
Organes pelviens féminins
Dans ce cas, l'utérus repose sur la vessie, la vessie - sur le vagin. Parallèlement au développement et au renforcement des muscles du petit bassin, les exercices de Kegel augmentent également le flux sanguin vers la région pelvienne, ce qui stimule le renouvellement cellulaire amélioré. Effectuez uniquement après un renforcement préliminaire des muscles pelviens à l'aide d'exercices sans simulateurs.

Dans cet article, nous allons essayer d'expliquer comment la base de ce cadre est disposée dans le corps d'une femme. La structure du bassin féminin est due à la principale fonction physiologique femmes - portant et donnant naissance à une progéniture en bonne santé.
En fin de compte, l'homme bassin féminin sa structure est absolument unique. Le bassin féminin est plus grand que le mâle, plus large et plus aplati d'en haut. La cavité du petit bassin masculin a la même forme qu'une combinaison de cœurs en carton, et la cavité de la femelle est arrondie. Le sacrum féminin est plus large et moins concave.

La base de la structure osseuse du bassin est constituée de deux os pelviens, les sections sacrée et coccygienne de la colonne vertébrale, reliées entre elles par un anneau.
La structure du bassin féminin
Les muscles du bassin sont divisés en externe, moyen et interne. Les muscles internes du petit bassin comprennent également : le muscle qui soulève l'anus, le muscle coccygien, le sphincter anus. Les muscles moyens du petit bassin sont représentés par le diaphragme urogénital, qui se compose des muscles périnéaux profonds et du sphincter urétral externe.
Anatomie du bassin d'une femme
Les muscles du petit bassin sont puissants, bien développés, richement alimentés en sang. Au centre du petit bassin se trouve l'utérus, devant la vessie, derrière le rectum. L'utérus se compose de trois sections : le fond de l'œil, le corps et le col de l'utérus. L'utérus est recouvert de péritoine de l'avant au cou.

Vascularisation du petit bassin. L'apport sanguin aux organes pelviens d'une femme est assuré par des vaisseaux partant de l'artère abdominale par les artères iliaques communes. En conséquence, de l'intérieur artères iliaques les vaisseaux suivants du petit bassin se ramifient: utérin, rectal moyen, pudendal interne, artère cystique supérieure.
Dans cet article, nous examinerons la structure des organes pelviens d'une femme, donnerons un schéma et parlerons d'éventuelles anomalies dans ce domaine.
Ensuite, nous parlerons des fonctionnalités structure féminine petit bassin et sur les organes qui ne sont familiers que belle moitié humanité. Les fibromes utérins, en revanche, se retrouvent généralement chez les femmes ménopausées.
https://youtu.be/VAjdjcyUGkU
Les deux os du bassin, reliés entre eux et avec le sacrum, forment un anneau osseux du bassin, du bassin, qui sert à relier le corps à la libre des membres inférieurs.
Sur les côtés, les parois du petit bassin sont formées par des sections des os du bassin correspondant à l'acétabulum, ainsi que os assis avec les ligaments qui leur vont du sacrum. Les mesures pelviennes par les obstétriciens sont effectuées à l'aide d'une boussole.
Chez les Néandertaliens, le bassin a toutes les caractéristiques d'un humain, ce qui indique position verticale corps et marche bipède, mais il est encore un peu plus étroit que celui d'une personne moderne.
Ailes ilion chez les femmes, ils sont plus tournés vers les côtés, ce qui fait que la distance entre les épines et les crêtes est plus grande que chez les hommes. L'entrée du bassin féminin a une forme ovale transversale, tandis que la forme de l'entrée du bassin masculin est plutôt ovale longitudinale.
L'entrée pelvienne chez les hommes est beaucoup plus étroite que chez les femmes; chez ces derniers, les tubérosités ischiatiques sont plus écartées et le coccyx fait moins saillie vers l'avant.
Muscles pelviens
La cavité pelvienne chez les hommes a une forme d'entonnoir clairement exprimée, chez les femmes cette forme d'entonnoir est moins perceptible et leur cavité pelvienne se rapproche d'un contour cylindrique.
La base du bassin est formée de deux os pelviens, le sacrum et le coccyx, reliés par les articulations de la ceinture des membres inférieurs en un anneau osseux, à l'intérieur duquel se forme une cavité qui renferme les organes internes.

La taille et la forme du bassin sont importance pour processus de naissance et doivent être mesurés et évalués chez toutes les femmes enceintes. Pour déterminer la taille du bassin, un instrument de mesure est utilisé - le bassin de Martin, ainsi qu'un examen manuel à travers le vagin.
Anatomie d'une femme. Anatomie humaine (biologie, 8e année)
C'est pourquoi l'anatomie humaine est étudiée depuis l'école. Avant cela, les gars ont déjà pris en compte la structure des plantes et des animaux, il leur sera donc plus facile d'apprendre une leçon d'anatomie, malgré le matériel complexe et multiforme sur la structure d'une personne.
Anomalies possibles dans le développement des organes pelviens chez la femme
Ainsi, par exemple, presque à la fin de l'année scolaire, lorsque les enfants sont devenus encore plus âgés et peuvent percevoir de manière adéquate un matériau de nature correspondante, l'anatomie d'une femme et d'un homme commence à être étudiée.

Quels médecins contacter pour un examen pelvien :
L'anatomie d'une femme est une question importante et complexe, de nature plutôt intime. Formations de paires en corps féminin ayant une partie externe et une partie interne. Le premier est un organe recouvert de peau diverses formes(rond, en forme de poire, allongé, etc.).

Où se situent les muscles du plancher pelvien ?
Cette zone a une coloration différente, qui dépend de la race de la femme et si elle était en travail.
Quelles maladies sont associées au bassin:
La principale différence entre l'anatomie masculine et féminine, bien sûr, ne réside pas seulement dans l'absence ou la présence de glandes mammaires. En effet, la structure du petit bassin et de ses organes joue un rôle important. En général, ils distinguent non seulement les petits, mais aussi grand bassin. Il est situé juste au-dessus du premier.
La cavité pelvienne est large et partie étroite. L'anatomie d'une femme implique tout d'abord la présence de différences externes évidentes selon le sexe. L'anatomie d'une femme enceinte change considérablement. La paroi antérieure du petit bassin est représentée par les os pubiens et la symphyse, les latérales sont formées par les os ischiatiques et la paroi postérieure est constituée du sacrum et du coccyx.
Dans la structure du bassin chez un adulte, les caractéristiques sexuelles sont clairement visibles: le bassin féminin est plus large et aplati que chez l'homme, la cavité pelvienne chez la femme est également plus grande.

Anatomie topographique du petit bassin.
Taz,bassin.
Les frontières. Le bassin est une partie du corps située entre l'abdomen et les membres inférieurs et délimitée à l'extérieur par les os du bassin, le sacrum, le coccyx, et en bas par le périnée.
Repères extérieurs:
Crête iliaque, crista iliaca ; - épine iliaque antérieure supérieure, spina iliaca antéro supérieure ; - tubercule pubien, tuberculum pubicum; - symphyse pubienne, symphyse pubienne ; - face dorsale du sacrum, faciès dorsalis os sacrum ; - coccyx, os coccyges ; - tubercule ischiatique, tuber ischiadicum; - plus grande brochette fémur, grand trochanter ossis femoralis ; - angle sous-pubien, angulus subpubicus
Différences individuelles, de sexe et d'âge:
1. Caractéristiques individuelles du bassin. Il consiste en différents rapports des diamètres longitudinaux et transversaux de l'anneau pelvien. Avec un type extrême de variabilité, le diamètre longitudinal est plus grand que le diamètre transversal, tandis que le bassin est «pressé» des côtés, l'axe organes pelviens plus souvent incliné vers le sacrum. Avec un autre type de variabilité, le diamètre longitudinal est inférieur au diamètre transversal, le bassin est "comprimé" dans le sens antéropostérieur et les axes des organes pelviens sont inclinés vers la symphyse pubienne.
2. Différences sexuelles dans le squelette pelvien : - les ailes de l'ilion chez la femme sont situées plus horizontalement, donc chez la femme le bassin est plus large et plus bas que chez l'homme ; - les branches inférieures des os pubiens chez la femme sont situées à un angle obtus et forment un arc pubien, arcus pubis; chez l'homme, ils sont situés à angle aigu et forment un angle sous-pubien, angulus subpubicus;
La cavité pelvienne chez la femme a la forme d'un cylindre incurvé, chez l'homme - un cône incurvé;
Inclinaison pelvienne, bassin d'inclinaison - l'angle entre le plan horizontal et le plan ouverture supérieure bassin - chez les femmes 55-60 ans, chez les hommes 50-55 ans.
3. Différences d'âge. Au moment de la naissance, le bassin se compose de 3 parties, chacune ayant des noyaux d'ossification. Les 3 parties - iliaque, ischiatique et pubienne - sont reliées par des couches de cartilage dans l'acétabulum. La fosse iliaque est presque absente. Dès 7 ans OS pelvien double, puis jusqu'à 12 ans, la croissance ralentit. À l'âge de 13 à 18 ans, des parties de l'os pelvien se développent ensemble, leur ossification se termine. La synostose finale de tous les éléments de l'os pelvien est terminée à l'âge de 25 ans.
Les parois du bassin. Limitez les os pubiens, iliaques, ischiatiques, le sacrum et le coccyx.
plancher pelvien forment le diaphragme pelvien, diaphragma pelvis, et en partie le diaphragme urogénital, diaphragma urogenitale.
diaphragme urinaire,diaphragme urogénital. Il est formé de 2 muscles : le muscle transverse profond du périnée et le sphincter externe de l'urètre.
ré diaphragme pelvien. Formé de 2 muscles : le muscle qui soulève l'anus, m. levator ani, et le muscle coccygien, m. coccygeus.
Planchers de la cavité pelvienne. La cavité pelvienne est divisée en trois étages: supérieur - péritonéal, cavum pelvis peritoneale, moyen - sous-péritonéal, cavum pelvis subperitoneale, inférieur - sous-cutané ou périnéal, cavum pelvis subcutaneum s. Périnéale.
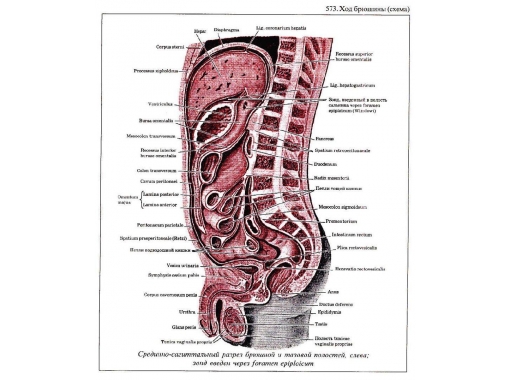
Le trajet du péritoine dans le bassin masculin. Ici, le péritoine de la paroi antérieure de l'abdomen passe à la vessie, recouvrant la paroi supérieure, partiellement - le côté et le dos. Aux côtés de Vessie le péritoine forme des fosses paravésicales. Au niveau de la symphyse, le péritoine forme la plica vesicalis transversa. Descendant le long de la paroi postérieure de la vessie, le péritoine recouvre les bords médiaux des ampoules du canal déférent, le sommet des glandes séminales et passe au rectum, formant une dépression recto-vésicale, excavatio rectovesicalis. De plus, la partie supraampullaire du rectum est recouverte de péritoine de tous les côtés, l'ampoule est recouverte sur 3 côtés dans une large mesure et la partie inférieure du rectum n'est pas du tout recouverte de péritoine.
Le trajet du péritoine dans le bassin féminin. Ici, le péritoine passe également de la paroi antérieure de l'abdomen à la vessie, formant un pli transversal, puis recouvre ses parois supérieure et postérieure. Après cela, il passe à la surface antérieure de l'utérus au niveau de son isthme, formant une cavité vésico-utérine peu profonde, excavatio vesicouterina. Sur la face antérieure de l'utérus, le péritoine ne recouvre que le corps de l'utérus. Sur la face postérieure de l'utérus, le péritoine recouvre le corps, la partie supravaginale du col de l'utérus et cul-de-sac postérieur vagin et passe au rectum, formant une cavité recto-utérine profonde, excavatio rectouterina (espace de Douglas). Il est limité par les plis du péritoine - plicae rectouterinae, qui se prolongent jusqu'à la face antérieure du sacrum.
Fascia et espaces cellulaires, leurs connexions avec les espaces cellulaires des régions voisines.
Fascia pelvien pariétal, fascia pelvis parietalis, recouvre le dos de la surface antérieure du sacrum et est appelé pré-sacré, fascia presacralis, sur les côtés - muscles pariétaux: m. piriforme, m. obturatorius internus, ayant les noms correspondants (fascia obturatoria, fascia m. piriformis), devant - la surface postérieure de la symphyse et les branches supérieures des os pubiens, d'en bas - la surface supérieure de m. releveur ani.
Fascia pelvien viscéral, fascia pelvis visceralis, tapisse les parties extrapéritonéales des organes pelviens chez l'homme et forme deux éperons sagittaux s'étendant des os pubiens au sacrum. Une partie de l'aponévrose viscérale, qui s'étend de l'os pubien à la prostate chez l'homme ou à la vessie chez la femme, est appelée pubico-prostatique, lig. Puboprostaticum, ou pubic-kystique, lig. Pubo-vésical, ligament. Ces ligaments accompagnent des faisceaux de fibres musculaires lisses m. Puboprostaticus et m.Pubovesicalis. Les éperons sagittaux du fascia viscéral, situés derrière la vessie, contiennent également des faisceaux de fibres musculaires lisses qui forment plusieurs muscles : rectococcygien, m. sacrococcygeus; recto-vésical, m. Rectovesicalis chez l'homme et recto-utérin chez la femme. Doublant les organes pelviens, le fascia viscéral du bassin forme une capsule du rectum (capsule d'Amyusse) et une capsule prostate(Gélule Pirogov-Reitzia).
Espaces cellulaires. Les principaux espaces cellulaires du petit bassin sont situés dans le plancher sous-péritonéal du bassin.
Viscéralespaces cellulaires sont des espaces entre la paroi de l'organe et le fascia viscéral. Il existe: des espaces cellulaires viscéraux paravésicaux, paraprostatiques, paravaginaux, paracervicaux et pararectaux.
Espaces cellulaires pariétaux dans le plancher sous-péritonéal du petit bassin d'une femme, il y en a quatre: rétropubien (pré-vésical). deux latérales et présacrées (rectales postérieures). Chez les hommes, un de plus, cinquième , espace cellulaire rétrovésical.
Caractéristiques des enfants.
Les fascias du bassin sont très fins et lâches. Le fascia pariétal est étroitement adjacent aux gaines fasciales des vaisseaux pariétaux. Les espaces cellulaires pariétaux et proches des organes contiennent une petite quantité de tissu adipeux, ce qui rend les parties antérieure et
espace de Douglas postérieur.
Vaisseaux iliaques internes.
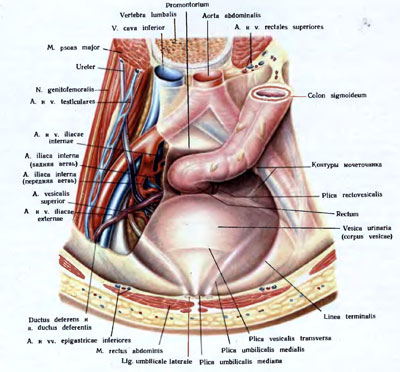
Le tronc artériel principal qui irrigue les organes pelviens est interneartère iliaque, un. iliaque interne.
Branches de l'artère iliaque interne :
- pariétal: A. ileolumbalis.,A. sacralis lateralis., A. obturatorius., A. fessier supérieur., A. fessier inférieur.
- viscéral :, A. umbilicalis (a. vasicalis supérieur)., A. vesicalis inférieur., A. rectalis media., A. pudenda interne. A. utérus (a. canal déférent).
Au niveau du bord supérieur de la grande échancrure sciatique a. iliaca interne est divisé en troncs antérieur et postérieur.
Du coffre avant proviennent artères principalement viscérales: aa. utérus, vesicalis inférieur, rectalis media ; deux artères pariétales, aa. umbilicalis et obturatoria, sont dirigés vers l'avant. L'artère ombilicale a deux parties : une partie ouverte, la pars patens, d'où partent l'artère vésicale supérieure et l'artère du canal déférent, et une partie fermée, la pars occlusa. Cette partie oblitérée de l'artère atteint le fascia viscéral de la vessie puis, avec elle, se dirige vers le nombril.
La partie terminale du tronc antérieur au niveau de l'ouverture piriforme est divisée en organes génitaux internes, a. pudenda interne, et fessier inférieur, a. fessier inférieur, artères.
Tronc postérieur de l'artère iliaque interne donne les artères pariétales : aa sacrales laterales, iliolumbalis et glutea superior. A. iliolumbalis s'anastomose avec ses branches lombaires et iliaques avec les artères lombaires et intercostales et avec un ilium profond circonflexe et les artères fessières. Pour cette raison, le flux sanguin collatéral se produit lorsque l'artère iliaque commune est occluse.
Drainage veineux des organes pelviens effectué d'abord dans le plexus veineux, qui ont le même nom: pl. venosus rectalis, pl. venosus vesicalis, pl. venosus prostaticus, pl. venosus uterinus, pl. veineux vaginal. Ensuite, le sang de ces plexus s'écoule dans veine iliaque interne, qui est situé plus profondément que l'artère et en dedans de celle-ci. Les veines pariétales accompagnent les artères sous forme de vaisseaux appariés.
Caractéristiques des enfants.
Les artères du petit bassin d'un nouveau-né ont leurs propres caractéristiques, en raison des particularités de l'apport sanguin au fœtus: l'iliaque commune, l'iliaque interne (son tronc antérieur) et les artères ombilicales sont représentées par un seul vaisseau principal le même diamètre partout.
Le plexus sacré.
Il est formé par les branches antérieures des IV et V lombaires et les branches antérieures des nerfs rachidiens sacrés I, II, III, IV sortant par le foramen sacré antérieur. Il se situe sur la face antérieure du muscle piriforme.
Du plexus sacré partent des branches courtes et longues. branches courtes n.m. obturatorius est dirigé le long de la paroi latérale du bassin vers le foramen obturateur. N. gluteus superior pénètre dans l'ouverture épipiriforme avec la même artère et la même veine. N. gluteus inférieur et n. pudendus sort de la cavité pelvienne par l'ouverture piriforme. De plus, n. pudende, artères internes et les veines pénètrent dans la fosse ischiorectale par le petit foramen sciatique.
Avec eux, ils pénètrent dans la région fessière longbranches du plexus sacré - n.m. ischiadicus et n.cutaneus femoris postérieur et sont envoyés à l'ouverture piriforme avec les vaisseaux fessiers inférieurs.
Plexus hypogastrique inférieur, plexus hypogastricus inférieur, - un plexus végétatif, comprenant des branches sympathiques post-nodales, des nœuds parasympathiques et des fibres sensorielles pour l'innervation des organes pelviens. Il descend sous forme de plaque du sacrum à la vessie.
Vaisseaux lymphatiques et ganglions lymphatiques régionaux.
Groupes de ganglions lymphatiques : le long des artères iliaques externes et communes (du membre inférieur libre ; le long de l'artère iliaque interne (des organes pelviens). ; derrière le rectal (du sacrum, coccyx).
écoulement lymphatique dans le bassin est réalisée à travers trois groupes de nœuds. Le premier est situé le long des vaisseaux iliaques internes : nodi iliaci interni. Il recueille la lymphe des organes pelviens. Le deuxième groupe - nodi iliaci externi et communes, est situé le long des artères iliaques externes et communes. Ils reçoivent la lymphe du membre inférieur, des parties inférieures de la paroi abdominale, des couches superficielles du périnée, des organes génitaux externes. Le troisième groupe - nœuds sacrés, nodi sacrales, recueille la lymphe de la paroi arrière du bassin et du rectum. Les nœuds situés dans la bifurcation des artères iliaques communes sont appelés interiliac, nodi interiliaci. Ils reçoivent la lymphe des organes pelviens et des membres inférieurs.
Organes pelviens masculins.
Topographie de la vessie.
La vessie est située dans la partie antérieure du petit bassin, derrière les os pubiens et la symphyse. Lorsqu'elle est remplie, la vessie chez un adulte dépasse la cavité pelvienne et s'élève au-dessus des os pubiens. Il distingue le haut, le corps, le bas et le cou. La paroi de la vessie a des couches musculaires et sous-muqueuses bien définies. Il n'y a pas de plis et de couche sous-muqueuse au fond de la vessie, la membrane muqueuse fusionne avec la membrane musculaire. Ici une plate-forme triangulaire est formée, trigonum vesicae, ou Triangle de Lieta. Le péritoine, passant de la paroi abdominale antérieure à la vessie, forme un pli transversal et recouvre une très petite partie de la paroi antérieure, supérieure et postérieure. Passant de la paroi arrière au rectum, le péritoine forme le pli vésico-rectal et le récessus vésico-rectal, excavatio rectovesicale.
Dans la région sous-péritonéale, la vessie a son propre fascia viscéral prononcé. Entre la paroi de la vessie et le fascia dans l'espace périvésical dans une couche bien définie de fibres lâches se trouve le réseau veineux de la vessie.
Syntopie de la vessie.
La surface antérieure de la vessie, recouverte de fascia viscéral, est adjacente aux branches supérieures des os pubiens et de la symphyse pubienne, séparées d'eux par une couche de tissu conjonctif lâche de l'espace cellulaire rétropubien (pré-vésical). Les ampoules du canal déférent, les glandes séminales, les sections terminales des uretères et le fascia rectoprostatica (septum rectovesicale) sont adjacents à la surface postérieure de la vessie.
Le canal déférent et les uretères les traversant par le bas et l'extérieur jouxtent les surfaces latérales de la vessie sur une certaine longueur. D'en haut et des côtés à la vessie, les boucles d'un côlon mince, sigmoïde et parfois transverse ou caecum avec un appendice séparé de celui-ci par le péritoine sont adjacentes. Le fond de la vessie est situé sur la prostate.
Approvisionnement en sang de la vessie. Elle est réalisée à partir du système a. iliaque interne. Un ou deux a. vesicalis superior partent le plus souvent de la partie non oblitérée de a. ombilical, a. vesicalis inférieur - directement du tronc avant a. iliaque interne ou de l'artère obturatrice.
Veines de la vessie forment un réseau dans l'espace cellulaire viscéral de la vessie. De là, le sang est envoyé au plexus veineux de la vessie et de la prostate, situé dans l'espace rétropubien. De plus, le sang coule dans v. iliaque interne.
Drainage lymphatique de la vessie. Elle est réalisée dans les nodi lymphoidei iliaci, situés le long des artères et des veines iliaques externes, et dans les nodi lymphoidei iliaci interni et sacrales.
Innervation de la vessie. Les plexus nerveux hypogastriques supérieur et inférieur, les nerfs splanchniques pelviens et le nerf pudendal, qui se forment sur les parois de la vessie et surtout à l'endroit où les uretères y pénètrent et autour d'eux, le plexus vesicalis participent à l'innervation de la vessie .
Caractéristiques des enfants.
Chez les nouveau-nés et les jeunes enfants, la topographie des organes pelviens est significativement différente de celle des adultes. La vessie est principalement située au-dessus de la symphyse, sa paroi antérieure n'est pas recouverte par le péritoine et est adjacente à la paroi abdominale antérieure. Le conduit urinaire va de la paroi supérieure de la vessie au nombril. Ce dernier devient rapidement vide et effacé, se transformant en un cordon de tissu conjonctif. Avec l'âge de l'enfant, une augmentation de la cavité pelvienne se produit et la vessie, pour ainsi dire, descend et, à l'état vidé, se situe dans la cavité du petit bassin derrière l'articulation pubienne.
Topographie des uretères.
Uretère - orgue jumelé, présente 3 rétrécissements sur sa longueur : au début de l'uretère, à l'endroit où la partie abdominale de l'uretère passe dans la partie pelvienne, et à l'endroit où il se jette dans la vessie.
La section pelvienne de l'uretère, qui fait environ la moitié de sa longueur, part de la limite du bassin. Au niveau de cette ligne, l'uretère gauche croise l'artère iliaque commune, et l'uretère droit croise l'artère iliaque externe.
De plus, l'uretère est situé sur la paroi latérale du bassin dans l'espace cellulaire latéral médialement à partir des troncs nerveux et des vaisseaux iliaques internes du bassin et latéralement à partir du rectum. Puis l'uretère traverse le faisceau neurovasculaire obturateur et le début de l'artère ombilicale et se dirige médialement vers le bas de la vessie.
Ici, l'uretère passe entre la paroi postérieure de la vessie et la paroi antérolatérale de l'ampoule du rectum et se croise à angle droit avec le canal déférent, situé à l'extérieur de celui-ci et en avant des glandes séminales.
approvisionnement en sang les uretères pelviens s'effectuent à partir de aa. rectales mediae et aa. vésicales inférieures.
Sang désoxygéné coule dans vv. testiculaires et vv. iliaque interne.
Urtères pelviens innervé des plexus hypogastriques supérieur et inférieur, et dans la partie inférieure, ils reçoivent l'innervation parasympathique de nn. splanchnici pelvini.
écoulement lymphatique des uretères pelviens se produit dans les ganglions lymphatiques iliaques.
Topographie de la prostate.
La prostate se compose de 30 à 50 glandes, formant la substance glandulaire, et d'une substance musculaire, la substance musclée, représentant le stroma de la glande. Les glandes à travers les ductuli prostatici s'ouvrent dans la partie prostatique de l'urètre. La prostate est située dans le plancher sous-péritonéal du petit bassin. Il a une forme conique et est dirigé vers le bas, vers le diaphragme urogénital. La base de la prostate est située sous le bas de la vessie. La prostate a deux lobes et un isthme. La prostate a une capsule fasciale viscérale, capsula prostatica (Pirogov-Retzia), à partir de laquelle mm va aux os pubiens. (ligg.) puboprostatique.
Syntopie de la prostate.
Au-dessus de la prostate se trouvent le bas de la vessie, les glandes séminales et les ampoules du canal déférent. Ci-dessous se trouve le diaphragme urogénital, devant la surface postérieure de la symphyse pubienne, derrière le fascia rectoprostatique de Denonville-Salishchev et l'ampoule du rectum. La prostate est facile à sentir à travers le rectum.
Apport sanguin à la prostate réalisé par les filiales de aa. vesicales inferieures et aa. rectales mediae (de a. iliaca interna). Vienne forment un plexus veineux, plexus prostaticus, qui se confond avec le plexus vesicalis; plus de sang coule dans v. iliaque interne.
innervation réaliser des branches du plexus hypogastrique inférieur.
écoulement lymphatique de la prostate est effectuée dans Les ganglions lymphatiques situé le long d'un. iliaque interne, a. iliaque externe et sur la surface pelvienne du sacrum.
Topographie du canal déférent.
La section pelvienne du canal déférent est située dans le plancher sous-péritonéal du petit bassin, divisé en pariétal, intermédiaire et kystique. Cette partie est située dans l'espace cellulaire rétrovésical.
Sortant de l'anneau inguinal profond, le canal déférent, d'abord accompagné de l'artère du même nom, puis en le quittant, fait le tour de l'extérieur vers l'intérieur et descend a. épigastrique inférieur. Arrondi A. et v. iliacae externae, le canal déférent est dirigé médialement et vers l'arrière dans l'espace latéral du bassin. Ici, il traverse le faisceau neurovasculaire obturateur, l'artère ombilicale et les artères kystiques supérieures.
Situé médialement à partir de ces vaisseaux, le canal déférent atteint la paroi latérale de la vessie, puis passe entre l'uretère et la face postérieure de la vessie, formant l'ampoule du canal déférent, ampulla ductus deferentis. Sur la paroi arrière de la vessie, l'ampoule est située en dedans de l'uretère et de la glande séminale.
Le canal de l'ampoule, fusionnant avec le canal de la glande séminale, ductus excretorius, forme le canal éjaculateur, ductus ejaulatorius, qui pénètre dans la prostate et s'ouvre sur le tubercule séminal dans la partie prostatique de l'urètre. Le canal déférent est alimenté en sang par a. canal déférent.
Topographie des glandes séminales.
Ce sont des saillies sacculaires à l'extérieur des sections terminales du canal déférent. Ils sont entourés par le fascia viscéral et sont situés entre la paroi postérieure de la vessie et la paroi antérieure de l'ampoule recti.
Syntopie des glandes séminales.
Devant les glandes se trouvent la paroi postérieure de la vessie et la dernière section des uretères. Médialement, ils sont adjacents au canal déférent avec des ampoules. Les sections inférieures des glandes se trouvent à la base de la prostate et les sections supéro-médiales sont recouvertes par le péritoine, à travers lequel elles entrent en contact avec les anses intestinales.
approvisionnement en sang glandes séminales est réalisée par aa. vesicalis inférieur et rectalis media. Les veines se jettent dans le plexus vesicalis.
innervé plexus hypogastriques inférieurs.
Drainage lymphatique des glandes séminales passe par les vaisseaux lymphatiques de la vessie jusqu'aux ganglions lymphatiques situés le long des artères iliaques et sur le sacrum.
Caractéristiques des enfants.
Garçons prostate et les vésicules séminales sont également situées relativement haut par rapport à leur position chez l'adulte.
Topographie du rectum.
Le rectum (rectum) est une continuation du côlon sigmoïde et est situé dans le petit bassin à la surface antérieure du sacrum.
Le rectum se termine au niveau du diaphragme pelvien (m. levator ani), où il passe dans le canal anal. La longueur du rectum est de 10-12 cm.
Dans le rectum, la partie supraampullaire et l'ampoule sont isolées. La partie nadampulyarny et la moitié supérieure de l'ampoule sont situées dans le plancher péritonéal supérieur du petit bassin. La moitié inférieure de l'ampoule du rectum est située dans le plancher sous-péritonéal du bassin et au lieu du péritoine est recouverte d'un fascia viscéral (capsule d'Amyusse).
La partie pelvienne du rectum, conformément à la courbure du sacrum et du coccyx, forme un coude dirigé vers l'arrière par un renflement, nexura sacralis. À la transition vers canalis analis, la dernière section du rectum dévie vers le bas et vers l'arrière, formant un deuxième coude, anal-rectal, flexura anorectalis (flexura perinealis), tourné vers l'avant avec un renflement.
Le rectum fait trois coudes dans le plan frontal. Ceux-ci comprennent le coude latéral supérieur droit, flexura superodextra lateralis, le coude latéral gauche intermédiaire, flexura intermediosinistra lateralis, le coude latéral inférieur droit, flexura inferodextra lateralis.
Couches du rectum- membrane musculaire (composée de la couche longitudinale externe, stratum longitudinale, et de la circulaire interne, stratum circulare, couches).
Au niveau du diaphragme pelvien au-dessus des fibres du sphincter externe, m. sphincter ani externus, les fibres m sont tissées dans les muscles du rectum. levator ani, en particulier m. puboanalis, etc. puborectalis.
membrane muqueuse division supérieure l'ampoule du rectum forme 2 à 4 plis transversaux qui ne disparaissent pas lorsque le rectum est rempli, plicae transversae
recti, ayant une trajectoire hélicoïdale. Dans la partie ampullaire, il y a un pli sur la paroi droite, deux sur la gauche.
Syntopie du rectum.
Dans le plancher sous-péritonéal antérieur au rectum se trouvent la paroi postérieure de la vessie non recouverte par le péritoine, la prostate, les ampoules du canal déférent, les glandes séminales (vésicules) et les sections terminales des uretères. Le rectum en est séparé par le fascia rectoprostatica de Denonville-Salishchev (septum rectovesicale). Sur les côtés de l'ampoule se trouvent les branches des vaisseaux iliaques internes et les nerfs du plexus hypogastrique inférieur. Derrière le rectum jouxte le sacrum. .
Approvisionnement en sang: un. rectalis supérieur (non apparié - branche terminale de la partie inférieure artère mésentérique) et A. rectalis media (hammam, de a. iliaca interna). .
Retour veineux: les veines forment un plexus veineux, plexus venosus rectalis, dans la paroi du rectum, dans lequel les parties sous-muqueuse et sous-fasciale sont isolées. Des sections supérieures, le sang coule à travers v. rectalis superior, qui est le début de v. mesenterica inférieur (système veineux porte). Toutes les veines s'anastomosent largement entre elles et avec les veines des autres organes pelviens. Ainsi, il y a ici une des anastomoses portocaves.
En innervation y participent les nerfs mésentériques inférieurs, les plexus hypogastriques supérieurs et inférieurs et les nerfs splanchniques pelviens. Les nerfs rachidiens sacrés font partie des nerfs sensoriels qui transmettent la sensation de remplir le rectum.
écoulement lymphatique de la partie nadampulaire du rectum et en partie de la partie supérieure de l'ampoule à travers les nodi pararectales le long de l'artère rectale supérieure jusqu'aux nodi rectales superiores et plus loin jusqu'aux nodi mesenterici loweres. Ceci explique la possibilité de propagation des métastases cancéreuses le long du rectum. De la région sous-péritonéale du rectum, la lymphe s'écoule vers les ganglions lymphatiques iliaques et sacrés internes.
Caractéristiques des enfants.
Le rectum chez les nouveau-nés est situé haut, élargi et ses courbes sont faiblement exprimées. Il est adjacent aux uretères, à la vessie et au vagin (chez les filles), à la prostate et aux vésicules séminales (chez les garçons). Avec la croissance et le développement de l'enfant, les relations topographiques et anatomiques du rectum se rapprochent de celles de l'adulte.
Organes du bassin féminin.
Topographie de la vessie chez la femme.
La vessie dans le bassin féminin se trouve plus profondément dans la cavité pelvienne que chez les hommes. Dans le plancher péritonéal, derrière la vessie des femmes, le corps de l'utérus et les anses de l'intestin, qui pénètrent dans l'excavatio vesicouterine, sont adjacents. Dans le plancher sous-péritonéal, la vessie jouxte la symphyse pubienne avec sa surface avant et y est fixée par les muscles pubiens-vésicaux (ligaments), mm. (ligg.) pubovésicale. Mur arrière la vessie se trouve en avant du col de l'utérus et du vagin. La bulle est fermement connectée au vagin, ne s'en séparant qu'avec une couche insignifiante de fibres, avec l'utérus l'union est plus lâche. Le fond de la vessie est situé sur le diaphragme urogénital. Latéralement adjacent m. releveur ani.
Au fond de la vessie chez la femme, devant la paroi antérieure du vagin, les uretères s'y déversent.
Les vaisseaux lymphatiques de la vessie chez les femmes sont reliés aux vaisseaux lymphatiques de l'utérus et du vagin à la base du ligament large de l'utérus.
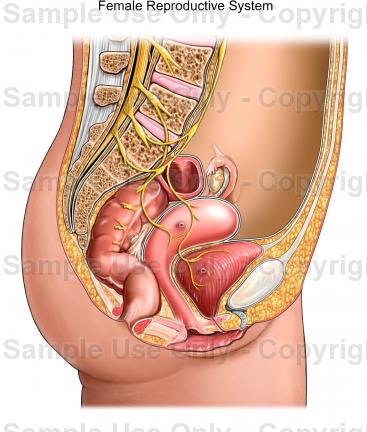
Topographie de l'utérus et de ses annexes.
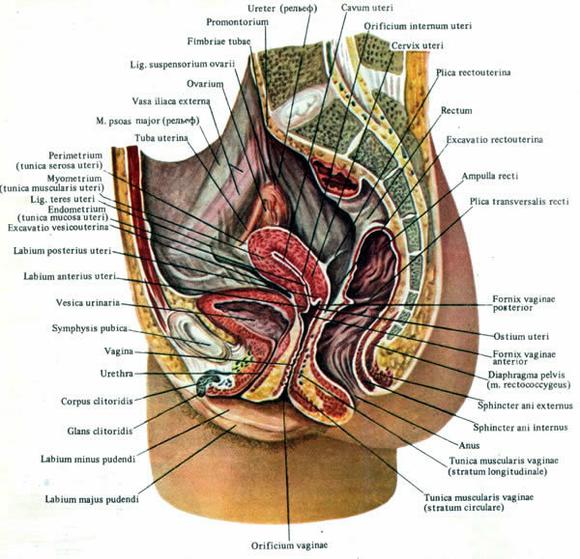
L'utérus est situé dans le petit bassin entre la vessie à l'avant et le rectum à l'arrière. Il se compose de deux sections: la partie supérieure - le corps, le corpus et le fond, le fond d'œil, et la partie inférieure - le col de l'utérus, le col de l'utérus. Dans le cou, les parties supravaginale et vaginale, on distingue la portio supravaginalis et la portio vaginalis.
Sur la portio vaginalis cervicis, il y a une ouverture de l'utérus, ostium uteri, limitée devant la labium anterius et derrière la labium posterius. Ce trou relie le vagin à travers le canalis cervicis uteri à la cavité utérine, cavum uteri. Les bords latéraux de l'utérus sont appelés margo uteri dexter et sinister. Pour la plupart, l'utérus est situé dans le plancher supérieur péritonéal du petit bassin.
Appareil de suspension utérus. Formé par des ligaments ronds et larges de l'utérus, ligg. teres uteri et ligg. lata utérus. Les ligaments larges de l'utérus sont une duplication du péritoine. Ils partent de l'utérus presque dans le plan frontal et atteignent le péritoine des parois latérales du bassin. A cet endroit, les feuillets péritonéaux du ligament large forment le ligament suspenseur de l'ovaire, lig. suspensorium ovarii, contenant les vaisseaux de l'ovaire (a. et v. ovarica). En bas et en arrière de l'angle de l'utérus dans l'épaisseur du ligament large part son propre ligament de l'ovaire, lig. ovaire proprium. En bas et en avant de l'angle de l'utérus, le ligament rond de l'utérus, lig. teres utérus.
L'utérus a un fascia viscéral. Faisceaux fibreux musculaires du ligament principal de l'utérus, lig. cardinale. Ligaments attachés au fascia viscéral : ligaments cardinaux, ligg. cardinalia, recto-utérin, ligg. rectouterina, pubocervical. lig. pubocervical
Le muscle pubien-vaginal, m. Pubovaginalis ; sphincter urétro-vaginal, m. sphincter urethrovaginalis et membrane périnéale, membrane perinei.
approvisionnement en sang réalisée par deux artères utérines, aa. Utérines, artères ovariennes, aa. ovaires (de aorte abdominale), et les artères du ligament rond de l'utérus, aa. lig. teretis utérus. A. L'utérus est une branche de l'artère iliaque interne. Écoulement veineux de l'utérus se produit d'abord dans le plexus veineux utérin, le plexus veineux utérin. Il s'anastomose largement avec toutes les veines du bassin, mais principalement avec le plexus veineux du vagin, le plexus veineux vaginal. Du plexus, le sang circule dans les veines utérines dans les veines iliaques internes.
L'écoulement du bas de l'utérus, des ovaires et des trompes se produit dans la veine cave inférieure par vv. ovaires.
Innervation de l'utérus réalisée par un plexus nerveux utérovaginal étendu, plexus uterovaginalis - la section médiane du plexus hypogastrique inférieur apparié, plexus hypogastricus inférieur.
écoulement lymphatique de l'utérus à partir des ganglions parautérins et paravaginaux viscéraux (nodi parauterini et paravaginales), la lymphe s'écoule dans les ganglions lymphatiques iliaques et plus loin dans les ganglions iliaques communs. En chemin lig. cardinalia du col de l'utérus, les vaisseaux lymphatiques transportent la lymphe vers les ganglions lymphatiques obturateurs, puis vers les ganglions iliaques externes et communs. Du bas de l'utérus le long de la sortie vaisseaux lymphatiques ligament rond de l'utérus, la lymphe s'écoule partiellement vers les ganglions lymphatiques inguinaux.
Les trompes de Fallope.
La trompe de Fallope, le tuba utérin ou la trompe de Fallope est un organe apparié qui relie la cavité utérine à la cavité péritonéale. Il est situé le long du bord supérieur du ligament large de l'utérus et possède un mésentère, le mésosalpinx, qui fait partie du ligament large juste en dessous du tube.
Diamètre trompe de Fallope varie et varie de 5 à 10 mm. Dans le tube, on distingue la partie utérine, pars uterina, avec l'ouverture utérine, l'ostium uterinum, l'isthme, l'isthme, l'ampoule, l'ampoule et l'entonnoir, l'infundibulum. L'entonnoir de la trompe de Fallope a des franges, fimbriae, bordant l'ouverture abdominale de la trompe, ostium abdominale tubae uterinae. L'un des fimbriae, s'approchant de l'extrémité tubaire de l'ovaire, est appelé fimbria ovarica.
approvisionnement en sang Les trompes de Fallope proviennent des artères ovariennes et utérines
Ovaires. Ovary - hammam pour femmes gonade mesurant 1,5 x 1,5 x 1,0 cm, il est recouvert d'épithélium germinal. La transition de l'épithélium dans l'endothélium du péritoine est marquée par une ligne blanchâtre. À cet endroit, le mésentère de l'ovaire se termine, le mésovarium, s'étendant de la feuille postérieure du ligament large de l'utérus.
L'ovaire a deux extrémités - tubaire et utérine, deux surfaces - médiale et latérale, deux bords - libre et mésentérique. L'ovaire est attaché à la face postérieure du ligament large de l'utérus près de la paroi latérale du bassin. Sous l'enveloppe péritonéale, A. s'approche de l'ovaire. ovarica de l'espace rétropéritonéal. L'extrémité utérine de l'ovaire est reliée au corps de l'utérus par le tissu conjonctif du ligament de l'ovaire, lig. ovaire proprium.
approvisionnement en sang l'ovaire est réalisé par a. ovarica, s'étendant de la partie abdominale de l'aorte au niveau de la 1ère vertèbre lombaire, ainsi que la branche ovarienne de l'artère utérine.
Écoulement de sang veineux de l'ovaire se produit par v. ovarica dextra directement dans la veine cave inférieure, par v. ovarica sinistra - d'abord dans la veine rénale gauche et à travers elle dans la veine cave inférieure.
En innervation ovaire impliqué branches du plexus hypogastrique inférieur.
Drainage lymphatique de l'ovaire s'effectue le long des vaisseaux lymphatiques efférents accompagnant l'artère ovarienne, jusqu'aux ganglions lymphatiques situés autour de l'aorte et jusqu'aux ganglions lymphatiques iliaques.
Caractéristiques des enfants.
Chez les filles nouveau-nées, l'utérus est situé au-dessus du plan d'entrée dans le petit bassin. Elle n'a pas terminé son développement et son corps fait 1/3, et le col de l'utérus fait 2/3 de toute la longueur.
Les ovaires sont situés près de la limite du bassin. Avec l'âge, l'utérus et les ovaires descendent et à l'âge de 12-14 ans, ils occupent une position correspondant à leur position chez la femme. À cet âge, la taille de l'utérus augmente et la longueur de son corps et de son col devient la même.
Topographie du rectum chez la femme.
La structure, la division en sections, l'apport sanguin et l'innervation du rectum chez les femmes ne diffèrent pas de celles des hommes. Seuls la syntopie et le drainage lymphatique du rectum chez la femme diffèrent.
Dans le plancher péritonéal antérieur au rectum chez la femme, se trouvent le corps, le col de l'utérus et le fornix postérieur du vagin. Entre le rectum et la paroi postérieure du corps de l'utérus, il y a des boucles descendant de l'étage inférieur de la cavité abdominale intestin grêle. Ils pénètrent dans la cavité recto-utérine, excavatio rectouterina. Dans le plancher sous-péritonéal, le rectum chez la femme est adjacent au vagin à l'avant. Cependant, ils sont séparés par le fascia rectovaginalis. Ce fascia est plutôt mince et lâche, il est pénétré par des vaisseaux lymphatiques, de sorte qu'il ne devient un obstacle ni à la propagation des métastases dans les tumeurs des deux organes, ni au développement de fistules recto-vaginales.
malformations système génito-urinaire chez les enfants.
Kystes des voies urinaires (ouraque). Ils sont formés avec une oblitération incomplète et ont parfois un tractus fistuleux qui s'ouvre dans la région du nombril - fistules vésico-ombilicales. Aussi pour fistules congénitales comprend les fistules vésico-intestinales, qui sont extrêmement rares. Ils surviennent généralement entre le rectum et la zone du triangle vésical, parfois associés à une atrésie anale.
De plus, chez les filles, une ponte ectopique d'éléments endométriaux peut se produire dans les voies urinaires. Dans ces cas, pendant la puberté pendant la période menstruelle, des kystes remplis de sang peuvent se former dans le cordon à gauche du conduit urinaire. En présence d'un trajet fistuleux, du sang peut être expulsé du nombril.
Exstrophie vésicale. Cette malformation se caractérise par l'absence de la paroi antérieure de la vessie et d'une partie de la paroi abdominale antérieure. La vessie est ouverte vers l'avant, la muqueuse, selon le défaut de la paroi de la vessie, est fusionnée avec les bords du défaut cutané. Les trous d'épingle des uretères sont clairement visibles sur la paroi postérieure de la muqueuse vésicale. L'urine en sort continuellement.
L'hypospadias est une malformation caractérisée par l'absence d'une partie de la paroi inférieure de l'urètre.
Epispadias - sous-développement de la paroi supérieure de l'urètre.
Malformations du rectum.
Atrésie de l'anus, atrésie anale. Avec ce défaut, il n'y a pas d'anus et le rectum se termine aveuglément près de la peau du périnée. L'intestin est généralement distendu par une accumulation de méconium.
Avec l'atrésie du rectum, l'atrésie recti, l'anus est représenté par une dépression prononcée, mais le rectum est court et se termine aveuglément au-dessus du bas du petit bassin. Dans ce cas, l'extrémité aveugle du rectum est séparée du périnée par une importante couche de tissu.
Avec l'atrésie de l'anus et du rectum, atrésie ani et recti, qui survient plus souvent que les autres malformations, l'anus reste fermé et le rectum se termine aveuglément à différentes distances du plancher pelvien.
Topographie du périnée.
Frontières, zones.
Périnée (Région périnéale), formant la paroi inférieure de la cavité pelvienne, a la forme d'un losange et est limitée en avant par la symphyse pubienne, en avant et latéralement par la branche inférieure du pubis et la branche de l'ischion, latéralement par les tubérosités ischiatiques, latéralement et en arrière par les ligaments sacrotuberous, et en arrière par le coccyx. Une ligne reliant les tubérosités ischiatiques (ligne biischiadica) . le périnée est divisé en régions urogénitale et anale.Le centre tendineux du périnée est généralement projeté au milieu de la ligne reliant les tubercules ischiatiques.
Couches de régions et leurs caractéristiques.
La structure en couches de la région anale chez les hommes et les femmes est presque la même. Au centre de la région anale se trouve l'ouverture anale de la kateshka directe, l'anus.
1 .Cuir(derme) à l'anus, il est pigmenté, plus fin que le long de la périphérie de la région et fusionné avec la partie sous-cutanée du sphincter externe de l'anus, à la suite de quoi il forme des plis, puis passe dans la membrane muqueuse du rectum. Chez l'homme, entre la racine du scrotum et l'anus se trouve la suture périnéale, raphe perinei.
2. Tissu adipeux sous-cutané et superficielfascia de la région anale (panniculeadipeuxfascia périnéal superficiel) mieux exprimé que l'appareil génito-urinaire. Dans la fibre se trouvent les branches cutanées des artères fessières inférieures et rectales inférieures et le réseau veineux sous-cutané, qui est particulièrement épaissi près de l'anus. Innervation de la peau de la branche nn. rectales inférieures de n. pudendus dans les parties médianes de la région et rr. périnéales de n. cutaneus femoris postérieur dans les sections latérales.
Où se situent les muscles du plancher pelvien ?Envisager la structure des organes pelviens féminins, après tout, ce sont les muscles du petit bassin que nous allons renforcer avec des exercices de Kegel, de la gymnastique pour les muscles intimes, des méthodes d'entraînement - wumbling / imbilding / fitness intime, ainsi qu'avec l'aide de simulateurs vaginaux populaires Jade Egg et BALLES DE KEGEL, recommandées pour le développement indépendant. |
L'utérus, la vessie, le rectum ont une entrée séparée (sphincter). Les sphincters traversent les muscles du plancher pelvien. Les organes pelviens ont des muscles très élastiques qui peuvent se contracter et s'étirer fortement.
Organes pelviens féminins s'ajustent suffisamment l'un à l'autre et sont dans une position incurvée. Dans ce cas, l'utérus repose sur la vessie, la vessie - sur le vagin. Le rectum est soutenu par le coccyx. Cette position assure la stabilité et le bon fonctionnement des organes pelviens. Un tel soutien est particulièrement nécessaire en position debout. Si la position correcte de l'un des organes pelviens est violée, l'ensemble système interconnecté provoquant des maladies des organes pelviens.
Muscles pelviens tout tenir solidement organes pelviensà l'intérieur pour anatomiquement position correcte. Étirée comme un hamac par le bas du bassin, la couche musculaire (muscle pubococcygien) est constituée des couches musculaires interne et externe, qui assurent ensemble la rétention et le fonctionnement normal des organes pelviens, et donc Santé des femmes. Parallèlement au développement et au renforcement des muscles du petit bassin, les exercices de Kegel augmentent également le flux sanguin vers la région pelvienne, ce qui stimule le renouvellement cellulaire amélioré.
Comme les autres muscles, les muscles pelviens ne peuvent être maintenus en bonne forme par l'exercice régulier.
L'affaiblissement des muscles du périnée et du bassin peut entraîner des manifestations désagréables telles que l'incontinence urinaire ou fécale, en raison d'une maîtrise de soi insuffisante du fonctionnement des intestins ou de la vessie.
Muscles pelviens faibles peut également entraîner un travail difficile en raison d'une activité musculaire insuffisante pendant activité de travail, diminution du désir sexuel et de la satisfaction de l'intimité, prolapsus de l'utérus et du vagin, et même prolapsus les organes internes provoquent de nombreux dysfonctionnements et maladies des organes pelviens.
Muscles du vagin
Le vagin est un canal élastique, un tube musculaire facilement extensible qui relie la vulve et l'utérus. La longueur moyenne (profondeur) du vagin est comprise entre 7 et 12 cm.La taille du canal vaginal pour chaque femme peut varier légèrement.
Les parois du muscle vaginal sont constituées de trois couches : interne, moyenne (musculaire) et externe.
|
Muscles du vagin sont constitués de muscles lisses. Les faisceaux musculaires sont orientés principalement dans le sens longitudinal, mais il existe également des faisceaux circulaires. Dans la partie supérieure des muscles vaginaux passent dans les muscles du corps de l'utérus. Dans la partie inférieure du vagin, les muscles deviennent plus forts, se tissant progressivement dans les muscles du périnée. Les muscles du vagin, comme tout muscle lisse, ne peut pas être contrôlé consciemment, mais en même temps, les muscles du vagin peuvent être fortement étirés pendant le travail. Vous pouvez contrôler la compression des muscles du canal vaginal en modifiant la pression intra-abdominale, en augmentant sa force, nous obtenons une compression et en la diminuant, une relaxation. |
 |
La pression intra-abdominale est créée dans cavité abdominale, qui est limité d'en bas par les muscles du plancher pelvien, d'en haut par le diaphragme respiratoire, devant et sur les côtés - par les muscles transversaux de la presse, derrière - par les muscles du dos.
Si vous tendez simultanément les muscles du plancher pelvien, abaissez le diaphragme respiratoire et rétractez les muscles abdominaux, la pression intra-abdominale augmente et les parois du canal vaginal (vagin) sont comprimées.
La technique de compression vaginale est principalement utilisée lors de l'intimité, pour une compression plus forte du pénis du partenaire sur toute la longueur du vagin, ou pour masser les parois du canal vaginal.
Comment renforcer les muscles de votre plancher pelvien
Pour le développement des muscles du plancher pelvien et la capacité de les contrôler, les exercices de Kegel, la gymnastique des muscles intimes, le wumbling / imbilding et des techniques similaires sont utilisés.
Pour développer une compétence gestion de la pression intra-abdominale utiliser des simulateurs vaginaux pneumatiques.
Contenu similaire
Exercices de Kegel pour les femmes - Aide en cas de prolapsus utérin, d'incontinence urinaire
Gymnastique de Kegel pour les muscles du plancher pelvien - Un ensemble d'exercices selon la méthode de Kegel
Instructions étape par étape pour effectuer des exercices avec le simulateur KEGEL BALLS - Une technique pour le développement indépendant. Alternativement, le formateur Jade Egg peut être utilisé. Attention! Effectuez uniquement après un renforcement préliminaire des muscles pelviens à l'aide de exercice sans équipement.
|
Toute femme au moins une fois dans sa vie - voire plus - a été confrontée à la douleur et à d'autres sensations désagréables le bas de l'abdomen. À cet égard, beaucoup s'intéressent à ce que comprend le concept d '«organes pelviens» chez les femmes, quels organes et leurs systèmes.
Vessie
Dans le bassin d'une femme, comme un homme, se trouve la vessie. Il s'agit d'un organe musculaire unique dans lequel l'urine provenant des reins s'accumule et s'accumule. Attachés au fond de la vessie sont les soi-disant voies urinaires, qui sont en fait représentés par un seul tube creux ( urètre) par lequel l'urine est excrétée du corps.
La vessie est située chez une femme derrière le pubis. Il est de taille moyenne et sa forme ressemble à un navet effilé vers le bas. Cet organe peut contenir jusqu'à 700 ml de liquide. Lorsqu'il est complètement rempli, un influx nerveux pénètre dans le cerveau, ce qui provoque l'envie d'uriner.
Rectum
Le rectum est un autre organe situé dans le petit bassin. Elle est la plus partie inférieure les intestins et tout système digestif. Le rectum a une forme oblongue, semblable à une grande ampoule. Sa longueur peut varier, mais elle est en moyenne de 15 à 16 cm.
Le rectum se termine par un sphincter (pulpe), qui ferme la lumière et retient les excréments à l'intérieur. Là, ils s'accumulent jusqu'à un certain point, jusqu'à ce qu'une personne ait à nouveau envie d'aller aux toilettes (le cerveau est également responsable du travail de ces impulsions).
organes reproducteurs
aux femmes
Chez la femme, l'utérus est situé dans le bassin. C'est un organe unique, composé presque des mêmes muscles. L'utérus dans sa forme rappelle un peu une poire, tourné avec une extrémité étroite vers le bas. Des deux côtés, les trompes de Fallope sont attachées à l'utérus, aux extrémités desquelles se trouvent les ovaires. Les ovaires et les trompes sont les organes appariés du petit bassin de la femme.
Les ovaires ont une couche corticale spéciale. Il contient un grand nombre de petits œufs, chacun étant situé dans le soi-disant follicule. Lorsqu'un de ces follicules arrive à maturité, l'ovule sort et entre dans le trompe de Fallope. Là-dessus, elle se dirige vers l'utérus. Si sur son chemin l'ovule rencontre un spermatozoïde et qu'il pénètre à l'intérieur, la fécondation se produit.
En bas, un long "tuyau" creux est attaché à l'utérus. C'est le vagin. Sa longueur est en moyenne de 10 cm L'extrémité inférieure du vagin est reliée aux organes génitaux externes. Le vagin pendant le travail est canal de naissance. Lors des rapports sexuels, il sert de site d'entrée de l'organe génital masculin.
Pour des hommes
Chez l'homme, la prostate est située principalement dans le bassin. Il se compose de tissu musculo-glandulaire et est situé chez l'homme tout en bas de la vessie. Il produit un liquide spécial, appelé secret et faisant partie du sperme. Les vésicules séminales (2 pièces) sont également situées dans le bassin. Ils sont impliqués dans le processus de production de sperme et d'éjaculation.

