Промежность закрывает выход из полости таза, являясь его нижней стенкой. В хирургической анатомии считают область, ограниченную спереди нижними ветвями лобковых и ветвями седалищных костей, в нижнелобковых отделах - седалищными буграми и крестцово-бугорными связками, кзади -крестцом и кобчиком, сверху - верхней фасцией тазовой диафрагмы, снизу -кожными покровами. Боковая граница промежности соответствует кожной бедренно-промежностной складке. К области промежности относятся также наружные мужские и женские половые органы.
По своей форме промежность напоминает ромб, сторонами которого являются: спереди — седалищные кости таза, а сзади — нижние края больших ягодичных мышц. Линия, соединяющая седалищные бугры, разделяет промежность на две области: мочеполовую (rеgio urogenitalis) и заднепроходную (region analis). Иногда рассматривают область лобка как отдельную.
По форме эти отделы напоминают треугольники и в хирургической анатомии их так и называют: верхний мочеполовой треугольник и нижний заднепроходной. Мочеполовой треугольник спереди отграничен лобковым углом, образованным нижними ветвями лобковых костей, а снизу - условной линией, соединяющей седалищные бугры. С боков - нижними ветвями лобковых и седалищных костей. В этом треугольнике распологается мочеполовая диафрагма таза (diaphragma urogenitale). Через которую у женщин проходит влагалище и уретра, у мужчин — только уретра.
Границами заднепроходного треугольника являются: спереди условная линия, соединяющая седалищные бугры; сзади копчиковая кость; с боков крестцово бугорные связки. В этом треугольнике, как у мужчин, так и у женщин, распологается диафрагма таза (diaphragma pelvis) и проходит прямая кишка.
Кожа в области промежности более тонкая в центре, особенно вокруг заднепроходного отверстия пигментирована, утолщается по направлению к боковым отделам. Вокруг заднепроходного отверстия имеются радиально расположенные складки кожи, которые формируются за счет сращения мышечных волокон наружного сфинктера заднего прохода с кожей. В подкожной клетчатке, отличающейся неравномерной толщиной, распологается поверхностная фасция, которая чрезвычайно тонкая, но в некоторых местах за счет сращения с подкожной клетчаткой она утолщается. Подобные утолщения отмечаются в области сухожильного центра промежности и на границе области при переходе поверхностных фасций на ягодичную область возле седалищных бугров.
В пределах мочеполовой области поверхностная фасция фиксируется к сухожильному центру и шву промежности. Кпереди фасция истончается и переходит у мужчин на половой член, формируя его поверхностную фасцию, а у женщин дает многочисленные отроги к коже больших половых губ. В заднепроходной области фасция фиксируется к коже заднепроходного отверстия и отдает отроги к наружному сфинктеру. В области седалищно — прямокишечной ямки она теряет пластинчатое строение, но отдает множественные отроги как к коже, так и к жировому телу ямки. Этим объясняется быстрое распространение воспалительного процесса вглубь при подкожных абсцессах промежности.
Подкожное клетчаточное пространство на протяжении имеет различную толщину, но относительно свободно открыто кпереди. В результате этого мочевые инфильтраты и флегмоны локализованы в мочеполовой области, могут легко распространяться на мошонку, половой член, переднюю брюшную стенку. В пределах прямокишечной области оно имеет широкие связи с клетчаткой седалищно-прямокишечной ямки.
Связующим звеном всех листков промежностной фасции является сухожильный центр промежности, от которого помимо фасций берут начало луковично- губчатая мышца m.bulbospongiosus, наружный сфинктер заднего прохода, в который вплетаются волокна поверхностной и глубокой поперечных промежностных мышц. От сухожильного центра промежности в сторону мочеполовой области отходят фасциальные листки: поверхностная фасция промежности, верхняя и нижняя фасции мочеполовой диафрагмы. Первая из них образует влагалище для луковично-губчатой и седалищно-пещеристых мышц и находящихся в их толще луковицы и ножек полового члена (у мркчин), и для луковицы преддверия влагалища (ее венозным сплетением) и ножек клитора (у женщин).
Кнаружи эта фасция фиксируется к нижнему краю седалищных и лобковых костей, кпереди вместе с мышцами она переходит на половой член (клитор) и образует его собственную фасцию. Верхняя фасция мочеполовой диафрагмы покрывает глубокую поперечную мышцу промежности и нарркный сфинктер мочеиспускательного канала (у мужчин) или сфинктер мочеиспускательного канала со сжимателем (у женщин). Нижняя фасция мочеполовой диафрагмы покрывает указанные мышцы со стороны таза. Нижняя и верхние фасции срастаются по переднему и заднему краям глубокой поперечной мышцы промежности.
При этом в результате переднего сращения образуется поперечная связка (lig. transversum perinea) таза. Между этой связкой и дугообразном связкой, распологающейся в нижнем углу симфиза, формируется щель, через которую проходит тыльная вена полового члена (клитора). Через эту щель по паравазальной клетчатке инфекция из околопростатического пространства может проникать в клетчатку наружных половых органов. Кнаружи обе эти фасции срастаются с надкостницей лобковой кости и запирательной фасцией на уровне передней части полового канала (канал Олькокки), из которого в толщу мочеполовой диафрагмы проникают ветви от внутренних половых сосудов и нервов.
В пределах мочеполовой области различают поверхностное и глубокое клетчаточное пространство промежности. Поверхностное — ограничено поверхностной фасцией промежности и нижней фасцией мочеполовой диафрагмы; глубокое - верхней и нижней фасциями мочеполовой диафрагмы. Оба пространства замкнуты.
Седалищно- прямокишечная (ишиоректальная) ямка
Представляет собой углубление ограниченное снаружи фасцией наружной запирательной мышцы, ветвью седалищной кости седалищных бугров, изнутри — фасцией промежности, которая покрывает мышцу, поднимающую задний проход, снизу — кожными покровами. Вершина этого пространства, которое заполнено жировой клетчаткой находится на расстоянии 5-6 см от кожных покровов у лиц средней упитанности, у лиц повышенной упитанности - значительно выше.Основание седалищно-прямокишечной ямки, которое обычно служит местом оперативного доступа ограничено сзади — ягодичной мышцей, спереди - поверхностной поперечной мышцей промежности, снаружи — седалищным бугром, изнутри — задним проходом. В клетчаточном пространстве седалищно-прямокишечной ямки распологается прямокишечный сосудисто-нервный пучок, ветви которого осуществляют кровоснабжение и иннервацию наружного сфинктера и дистальной части прямой кишки.
Основные стволы полового нерва и одноименных сосудов находятся в дубликатуре фасции наружной запирательной мышцы - в половом канале. Седалищно- прямокишечная ямка сообщается через малое седалищное отверстие с поверхностным подъягодичным клетчаточным пространством.
B. Д. Иванова, А.В. Колсанов, С.С. Чаплыгин, P.P. Юнусов, А.А. Дубинин, И.А. Бардовский, C. Н. Ларионова
ПРОМЕЖНОСТЬ [perineum (PNA, JNA, ВNA)]- область между лобковым симфизом спереди, верхушкой копчика сзади, седалищными буграми и крестцово-бугровыми связками с боков. Является нижней стенкой туловища, замыкающей малый таз снизу, через к-рую проходят мочеиспускательный канал, прямая кишка, а также влагалище (у женщин). П. предотвращает выпадение тазовых органов, создает возможность удерживания их содержимого (кал, моча) и контроля за мочеиспусканием и дефекацией.
Эмбриология
Рис. 1. Схематическое изображение начальной (а), средней (б) и конечной (в) стадий разделения клоаки и образования промежности в эмбриональном периоде: 1- мочен прямокишечная перегородка; 2 - клоака; 3 - клоакальная мембрана; 4 - мочеполовой синус; 5 - аллантоис; 6 -- мезонефральный проток; 7 - прямая кишка; 8 - остатки клоакальной мембраны; 9 - примитивная промежность. (Стрелками указано направление роста мочепрямокишечной перегородки. На рис. б выделено прямоугольником место образования клоакальной мембраны, на рис. в дано это же место в увеличенном виде на конечной стадии развития промежности).
Обособление внутризародышевой первичной кишки, образование клоаки происходят на 3-4-й нед. эмбрионального развития (рис. 1). На переднем и заднем концах первичной кишки образуются слепые карманы, выстланные энтодермой. Задний карман на этой стадии развития расширяется, соединяется с протоками аллантоиса и средней почки (мезонефрический проток) и превращается в клоаку (cloaca). На внешней поверхности тела соответственно расположению клоаки образуется углубление - наружная клоачная ямка (fovea externa cloacalis), к-рая на протяжении 4-й нед. постепенно углубляется по направлению к клоаке. Дно указанного анального углубления (proctodaeum) отделяется от клоаки клоачной мембраной (membrana cloacalis). Одновременно со стороны задней части целома в клоаку врастают парные эпителиальные складки, содержащие мезенхиму и образующие мочепрямокишечную перегородку, к-рая растет по направлению к проктодеуму и разделяет клоаку на два отдела - анальный канал (canalis analis) и мочеполовой синус (sinus urogenitalis). По окончании разделения клоаки к 6-7-й нед. развития клоачная мембрана разрывается, образуя два отверстия: анальное (anus) и мочеполовое (ostium urogenitale). Нижняя часть мочепрямокишечной перегородки, содержащая мезенхиму, формирует в последующем промежностное тело (corpus perineale), верхняя подвергается редукции, оставаясь у взрослых в виде брюшиннопромежностной фасции (fascia peritoneoperinealis). Степень развития мочепрямокишечной перегородки определяет внешнюю форму П.: при значительном ее развитии П. выпуклая, при слабом развитии она бывает вогнутой. Деформации П. чаще встречаются при вогнутой форме.
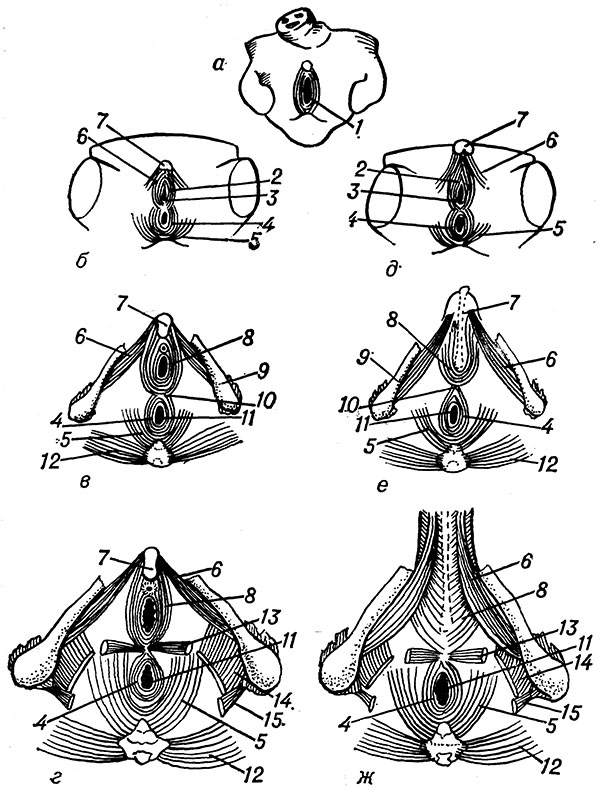
Рис. 2. Схематическое изображение стадий развития мышц промежности: а - индифферентная стадия; б, в, г - последующие стадии развития мышц промежности женщины; д, е, ж - промежности мужчины; 1 - клоака; 2 - сфинктер мочеполового синуса; 3 - отверстие мочеполового синуса; 4-наружный сфинктер заднего прохода; 5- мышца, поднимающая задний проход; 6 - седалищно-пещеристая мышца; 7 - головка клитора (полового члена); 8 - луковично-губчатая мышца, 9 - седалищная кость; 10 - шов промежности; 11 - задний проход; 12 - большая ягодичная мышца; 13 - поверхностная поперечная мышца промежности; 14 - подвздошно-копчиковая мышца; 15- седалищно-копчиковая мышца.
Мышцы промежности, развивающиеся позже мышц брюшной стенки, дифференцируются из различных источников (рис. 2): из дорсальной мезодермы на 4-й нед. образуется клоачный сфинктер (sphincter cloacalis), разделяющийся позже (соответственно делению клоаки) на закладки сфинктеров прямой кишки и мочеполовых органов; из вентральной мезодермы дифференцируются мышцы мочевого пузыря и мочеиспускательного канала; из крестцовых миотомов формируется тазовая диафрагмальная пластинка (lamina diaphragmatica pelvica), дающая начало мышце, поднимающей задний проход, и копчиковой мышце.
Анатомия
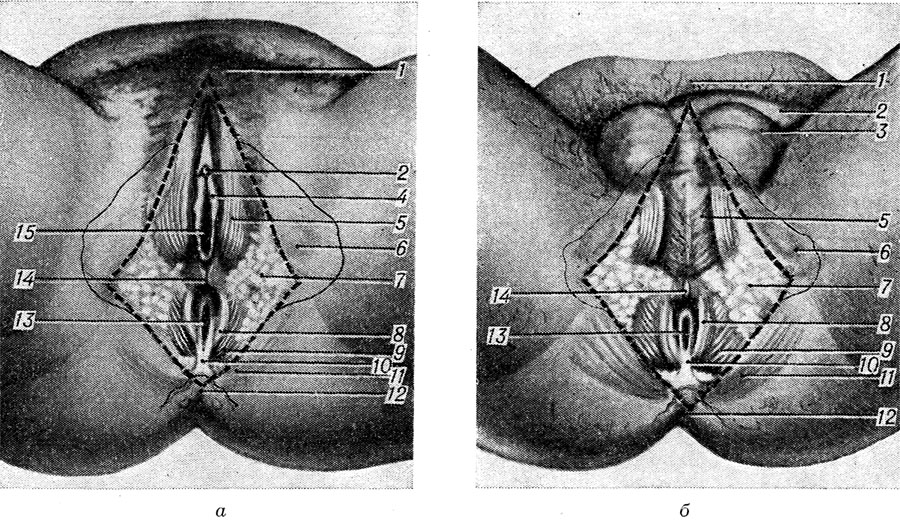
Рис. 3. Схематическое изображение женской (а) и мужской (б) промежности (границы промежности указаны пунктирной линией, кожа в области промежности отсепарована): 1 - лобок; 2 - клитор (рис., а) и половой член (рис., б); 3 - мошонка; 4 - малая половая губа; 5 - луковично-губчатая мышца; 6 - проекция седалищного бугра; 7 - жировая ткань седалищно-прямокишечной ямки; 8 - наружный сфинктер заднего прохода; 9 - мышца, поднимающая задний проход; 10 - заднепроходно-копчиковая связка; 11 - большая ягодичная мышца; 12 - проекция копчика; 13 - задний проход; 14 - шов промежности; 15 - отверстие влагалища.
П. при отведенных и согнутых ногах по форме сходна с ромбом (рис. 3). Вершинами углов ромба являются спереди лобковый симфиз, сзади верхушка копчика, с боков седалищные бугры. Стороны ромба образуют спереди ветви лобковых и седалищных костей, сзади крестцово-остистые связки, которые прикрываются нижними краями больших ягодичных мышц. Посередине П. в сагиттальном направлении проходит срединный сухожильный шов (raphe), переходящий у мужчин спереди в шов мошонки.
Часть П., расположенная между задней спайкой больших половых губ и заднепроходным отверстием, называется акушерской промежностью, т. к. имеет значение в акушерской практике. Ей соответствует сухожильный центр П.- место фиксации большинства мышц этой области.
Горизонтальной линией, проведенной через оба седалищных бугра (linia biiachiadica), П. разделяется на две области: заднепроходную (regio analis) и мочеполовую (regio urogenitalis).
Заднепроходная область
Заднепроходная область составляет задний отдел П., через который проходит прямая кишка (см.). Кожа этого отдела П. толстая, срастается со слизистой оболочкой заднего прохода (см.) и мышечными пучками наружного сфинктера заднего прохода, образуя здесь лучистые складки; содержит много сальных и потовых желез. Подкожная клетчатка и поверхностная фасция хорошо выражены. В этом слое располагаются кожные ветви внутренней половой (срамной) артерии, подкожные лимф. сосуды, промежностные нервы (ветви полового нерва), промежностные ветви заднего кожного нерва бедра.
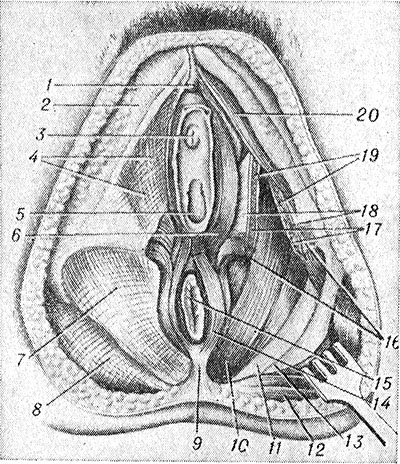
(на рисунке слева удалены кожа и подкожная клетчатка, справа - удалены фасции): 1 - головка клитора; 2 - широкая фасция; 3 - наружное отверстие мочеиспускательного канала; 4 - поверхностная фасция промежности; 5 - отверстие влагалища; 6 - луковично-губчатая мышца; 7 - нижняя фасция диафрагмы таза; 8 - ягодичная фасция; 9 - заднепроходно-копчиковая связка: 10 - мышца, поднимающая задний проход; 11 - крестцово-остистая связка; 12 - большая ягодичная мышца; 13 - крестцово-бугорная связка; 14 - наружный сфинктер заднего прохода; 15 - задний проход; 16 - поверхностная поперечная мышца промежности (пересечена); 17 - глубокая поперечная мышца промежности (пересечена); 18 - нижняя фасция мочеполовой диафрагмы; 19 - верхняя фасция мочеполовой диафрагмы; 20 - седалищно-пещеристая мышца.
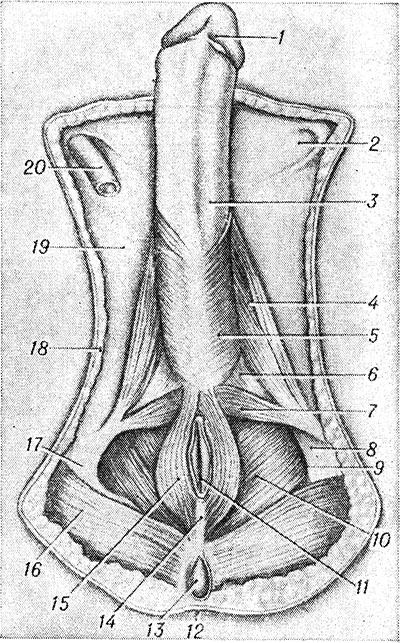
(удалены кожа, подкожная клетчатка, фасции мышц промежности, яички и мошонка): 1 - головка полового члена: 2 - поверхностное паховое кольцо; 3 - фасция полового члена; 4 - седалищно-пещеристая мышца; 5 - луковично-губчатая мышца; 6 - глубокая поперечная мышца промежности; 7 - поверхностная поперечная мышца промежности; 8 - запирательная фасция; 9 - прямокишечно-седалищная ямка; 10 -мышца, поднимающая задний проход; 11 - задний проход; 12 - кожа; 13 - копчик; 14 - заднепроходно-копчиковая связка; 15 - наружный сфинктер заднего прохода; 16 - большая ягодичная мышца; 17 - седалищный бугор; 18 - подкожная клетчатка; 19 - широкая фасция; 20 - семявыносящий проток.
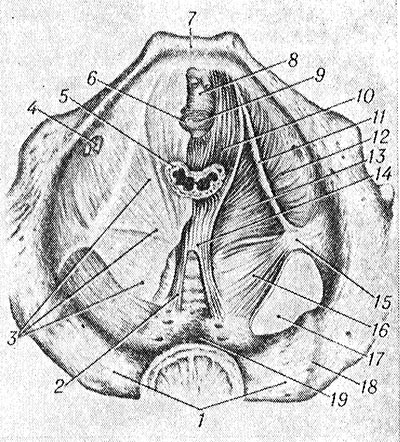
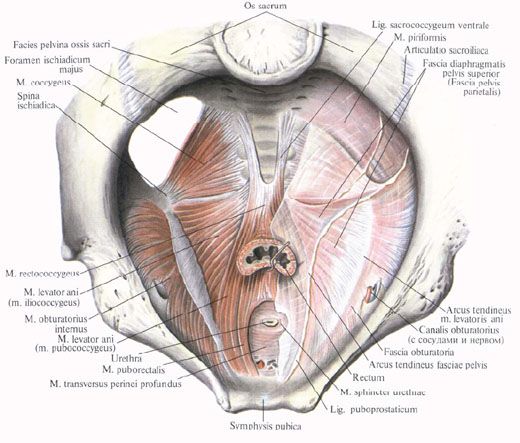
(вид сверху; справа фасции мышц удалены): 1 - крестец; 2 - вентральная крестцово-копчиковая связка; 3 - верхняя фасция диафрагмы таза; 4 - запирательный канал (с сосудисто-нервным пучком); 5 - прямая кишка; 6 - сфинктер мочеиспускательного канала; 7 - лобковый симфиз; 8 - глубокая поперечная мышца промежности; 9 - мочеиспускательный канал; 10 - лобково-копчиковая мышца; 11 - сухожильная дуга мышцы, поднимающей задний проход; 12 - внутренняя запирательная мышца; 13 - подвздошно-копчиковая мышца; 14 - прямокишечно-копчиковая мышца; 15 - седалищная ость; 16 - копчиковая мышца; 17 - большое седалищное отверстие; 18 - крестцово-подвздошный сустав; 19 - тазовая поверхность крестца.
![]()
Цветные иллюстрации. : Рис. 1. Мышцы, артерии и нервы мужской промежности (кожа, подкожная клетчатка и фасции удалены): 1-мясистая оболочка мошонки; 2- задние мошоночные нервы; 3 - луковично-губчатая мышца; 4 - артерия луковицы полового члена; 5- промежностная артерия; 6 - дорсальная артерия полового члена; 7 - дорсальный нерв полового члена; 8 - ветви нижней прямокишечной артерии; 9 - седалищно-прямокишечная ямка; 10 -большая ягодичная мышца (слева отсечена); 11 - нижние ягодичные нервы; 12-наружный сфинктер заднего прохода; 13 - заднепроходно-копчиковые нервы; 14 - копчик; 15 - нижние прямокишечные нервы; 16 - крестцово-бугорная связка (пересечена); 17-половой нерв; 18 - крестцово-остистая связка; 19 - внутренняя половая артерия; 20 - промежностный нерв; 21 - седалищный бугор; 22 - поверхностная поперечная мышца промежности; 23 - промежностные ветви заднего кожного нерва бедра; 24 - седалищно-пещеристая мышца; 25 - задние мошоночные артерии. Рис. 2. Мышцы, артерии и нервы женской промежности (кожа, подкожная клетчатка и фасции удалены): 1 - головка клитора; 2 -отверстие влагалища; 3 - задние губные нервы (больших половых губ); 4 и 22 - луковично-губчатая мышца; 5 - дорсальный нерв клитора; 6 - дорсальная артерия клитора; 7-промежностный нерв; 8 - внутренняя половая артерия; 9 - седалищно-прямокишечная ямка; 10 - большая ягодичная мышца; 11 - нижние прямокишечные нервы; 12 - заднепроходно - копчиковые нервы; 13 - копчик; 14 - нижний ягодичный нерв; 15 - задний проход; 16 - наружный сфинктер заднего прохода; 17- мышца, поднимающая задний проход; 18 - промежностные ветви заднего кожного нерва бедра; 19 - поверхностная поперечная мышца промежности; 20 - задние губные артерии (больших половых губ); 21 - седалищно-пещеристая мышца; 23 - наружное отверстие мочеиспускательного канала.
Глубже лежит собственная фасция П. (fascia perinei propria), по рассечении к-рой открывается седалищно-прямокишечная ямка (fossa ischiorectalis), заполненная рыхлой соединительной и жировой тканью - жировым телом (corpus adiposum). Наружной стенкой ямки является внутренняя запирательная мышца и ее фасция, внутренней - нижняя поверхность мышцы, поднимающей задний проход, покрывающая ее нижняя фасция диафрагмы таза и наружный сфинктер заднего прохода (рис. 4, 5, 6). Передней границей ямки считают поверхностную поперечную мышцу П., хотя ямка вдается в виде узкого кармана и в мочеполовую область. В клетчатке ямки расположены нижние прямокишечные сосуды и одноименные нервы; на латеральной стенке в расщеплении фасции (пудендальный канал, сапа-lis pudendalis, канал Олкока) проходят внутренние половые сосуды и половой нерв (цветн. рис. 1, 2).
В заднепроходной области П. располагаются следующие мышцы. Наружный сфинктер заднего прохода (m. sphincter ani ext.) начинается от верхушки и боковых отделов копчика, заднепроходно-копчиковой связки (lig. anococcygeum) и прилежащих участков кожи. Пучки сфинктера обходят справа и слева задний проход и соединяются впереди него; они подкрепляются мышечными пучками продольного слоя прямой кишки, пучками мышцы, поднимающей задний проход, и заднепроходно-копчиковой мышцы (m. anococcygeus). Глубина охвата анального канала сфинктером составляет 3-5 см, толщина сфинктера до 8 мм. В сфинктере выделяют три части: подкожную (pars subcutanea), поверхностную (pars superficialis) и глубокую (pars profunda). Мышца, поднимающая задний проход (m. levator ani), парная, вместе с копчиковой мышцей составляет диафрагму таза (diaphragma pelvis). В зависимости от места начала отдельных ее порций она разделяется на две мышцы: лобково-копчиковую (m. pubococcygeus) и подвздошно-копчиковую (m. iliococcygeus). Лобково-копчиковая мышца начинается от задней поверхности лобковых костей и от передней части сухожильной дуги мышцы, поднимающей задний проход (arcus tendineus m. levatoris ani), образуемой запирательной фасцией. Пучки мышцы распространяются кзади, охватывают прямую кишку, причем они переплетаются с пучками одноименной мышцы другой стороны и с продольными мышечными пучками кишки и прикрепляются к заднепроходно-копчиковой связке, копчику и вентральной крестцово-копчиковой связке. У мужчин передние края лобково-копчиковой мышцы тесно сращены с капсулой предстательной железы; эта часть мышечных пучков выделяется как мышца, поднимающая предстательную железу (m. levator prostаtae). У женщин такие пучки примыкают к стенке влагалища и обозначаются как лобково-влагалищная мышца (m. pubovaginalis). Подвздошнокопчиковая мышца берет начало от сухожильной дуги мышцы, поднимающей задний проход, и седалищной ости. Пучки мышцы идут книзу, кзади и медиально и прикрепляются к копчику и вентральной крестцово-копчиковой связке. Пучки этой мышцы переплетаются у прямой кишки с пучками лобково-копчиковой мышцы и образуют вокруг кишки петлеобразный охват. Копчиковая мышца (m. coccygeus) берет начало от седалищной ости и прикрепляется к боковой поверхности нижних крестцовых позвонков и копчика. Выделяют еще лобково-прямокишечную мышцу (m. puborectalis), к-рая начинается от лобковых костей, идет к прямой кишке, залегая более поверхностно, чем лобково-копчиковая мышца, соединяется с наружным сфинктером заднего прохода. Перечисленные мышцы покрыты нижней фасцией диафрагмы таза.
Кровоснабжение заднепроходной области осуществляется через внутреннюю половую артерию (а. pudenda int.) и артерии, являющиеся ее ветвями: нижнюю прямокишечную (а. rectalis inf.), идущую к заднепроходному каналу и анусу, и промежностную (а. perinealis) - к мышцам П.; венозный отток совершается через одноименные вены.
Иннервируется заднепроходная область половым нервом (n. pudendus) и его ветвями: нижними прямокишечными нервами (nn. rectales inferiores), иннервирующими наружный сфинктер заднего прохода, промежностным нервом (n. perinealis), дающим мышечные ветви, а также заднепроходно-копчиковыми нервами (nn. anococcygei), являющимися ветвями копчикового нерва.
Лимфоотток проходит через околовлагалищные (nodi lymphatici paravaginales) , околопрямокишечные (nodi lymphatici pararectales), нижние ягодичные (nodi lymphatici gluteales inf.), крестцовые (nodi lymphatici sacrales) и паховые (nodi lymphatici inguinales) лимф. узлы.
Мочеполовая область
В мочеполовой области у мужчин находится мошонка (см.) и корень полового члена (см.), у женщин - наружные половые органы (см. Вульва). Кожа имеет волосистый покров и обильно снабжена сальными и потовыми железами. Подкожная клетчатка и поверхностная фасция выражены. Собственная фасция является частью собственной фасции П.
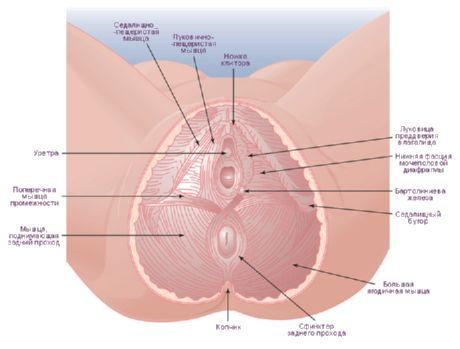
Глубжележащие образования формируют два пространства мочеполовой области: поверхностное и глубокое. В поверхностном пространстве (spatium perinei superficiale) залегают 3 мышцы: поверхностная поперечная мышца П., седалищно-пещеристая и луковично-губчатая. Поверхностная поперечная мышца П. (m. transversus perinei superficialis) парная, узкая, идет от седалищного бугра к сухожильному центру П. Седалищно-пещеристая мышца (т. ischiocavernosus) парная, берет начало от седалищного бугра и прикрепляется к белочной оболочке пещеристого тела; под мышцами лежат ножки корня полового члена у мужчин и ножки клитора - у женщин. Луковично-губчатая мышца (m. bulbospongiosus) парная, начинается от сухожильного центра П., у мужчин охватывает нижнебоковую поверхность луковицы полового члена и посередине срастается с такой же мышцей другой стороны; у женщин она окружает отверстие влагалища.
В глубоком пространстве (spatium perinei profundum) расположена мочеполовая диафрагма (diaphragma urogenitale), иначе называемая мочеполовым треугольником (trigonum urogenitale), образованная глубокой поперечной мышцей П. и покрывающими ее сверху и снизу фасциями - верхней и нижней фасцией мочеполовой диафрагмы (fasciae diaphragmatis urogenitalis sup. et inf.). Глубокая поперечная мышца П. (т. transversus perinei profundus) начинается от седалищных бугров и ветвей седалищных и лобковых костей. Ее пучки идут поперечно в медиальном направлении к средней линии, где с мышцей противоположной стороны образуют сухожильный срединный шов П. Через мышцу у мужчин проходит мочеиспускательный канал (см.), у женщин - мочеиспускательный канал и влагалище (см.). Окружающую мочеиспускательный канал часть мышцы называют сфинктером мочеиспускательного канала (m. sphincter urethrae). Передний край глубокой поперечной мышцы не достигает симфиза, и этот промежуток заполнен сросшимися верхней и нижней фасциями мочеполовой диафрагмы, образующими здесь поперечную связку П.- lig. transversum perinei (старое название: поперечная лобковая связка - lig. transversum pubis). Прилежащую к симфизу часть этого сращения называют дугообразной лобковой связкой (lig. arcuatum pubis). У мужчин между мочеиспускательным каналом и заднепроходной частью прямой кишки ниже прямокишечно-пузырной перегородки под кожей располагается промежностное тело (corpus perineale). У женщин это тело находится между передней стенкой заднего прохода и задней стенкой влагалища ниже прямокишечно-влагалищной перегородки. Промежностное тело плотно прикреплено сзади к передней части наружного сфинктера заднего прохода, а спереди - к предстательной железе и перепончатой части мочеиспускательного канала (у мужчин) и к влагалищу (у женщин). Промежностное тело представляет собой фиброзно-мышечную массу шириной 1,5-2 см (размеры его 1 -1,5 см в переднезаднем и 2- 2,5 см в вертикальном направлениях).
Кровоснабжение образований мочеполовой области осуществляют ветви внутренней половой артерии: у мужчин - мошоночные артерии (rr. scrotales posteriores), уретральная артерия (a. urethralis), артерия луковицы полового члена (a. bulbi penis), артерии полового члена (аа. profunda et dorsalis penis); у женщин - задние губные артерии (rr. labiales posteriores), уретральная артерия (а. urethralis), артерия преддверия влагалища (a. vestibuli vaginae), артерия клитора (аа. profunda et dorsalis clitoridis). Отток венозной крови идет через одноименные вены, несущие кровь во внутреннюю подвздошную вену (v. iliaca int.).
Иннервируют эту область ветви промежностных нервов: задние мошоночные (губные) - nn. scrotales (labiales) posteriores, дорсальный нерв полового члена (клитора) - n. dorsalis penis (clitoridis).
Лимфоотток проходит через те же лимф, узлы, что и из заднепроходной области П.
Патология
Пороки развития. Врожденные расщелины П. возникают в поздних стадиях развития эмбриона в результате несрастания половых складок. У мальчиков расщелина располагается по ходу срединного шва П. и представляет собой узкий прямолинейный дефект ткани, стенки к-рого покрыты слизистой оболочкой, продуцирующей слизь. У девочек расщелина сливается с половой щелью и покрыта слизистой оболочкой, идущей из преддверия влагалища; задняя спайка половых губ отсутствует.
Клин. проявления расщелины П. у мальчиков заключаются в раздражении кожи промежности и нали чии зуда. У девочек жалобы отсутствуют.
У мальчиков расщелина самостоятельно не зарастает, поэтому показано оперативное лечение, к-рое заключается в иссечении слизистой оболочки, покрывающей расщелину, вместе с кожными краями и ушивании раны наглухо. У девочек расщелины обычно заживают самостоятельно.
Тератоидные образования П. являются следствием нарушения эмбрионального развития. Встречаются как у детей (чаще у девочек), так и у взрослых (чаще у мужчин). У детей тератоидные образования характеризуются быстрым ростом и значительной опасностью малигнизации, к-рая, по разным данным, наблюдается у 10-25% больных и связана с низкой дифференцировкой клеток образования. Чаще встречаются тератомы (см.), значительно реже - дермоидные кисты (см. Дермоид) и эпидермоидные кисты (см.). У взрослых преобладают эпидермоидные и дермоидные кисты, тератомы встречаются редко. Малигнизация наблюдается примерно у 2% больных.
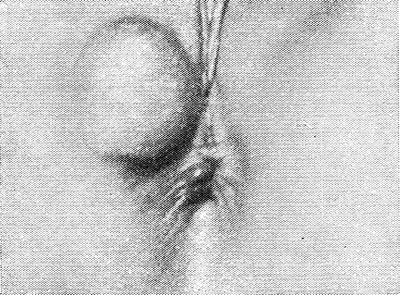
Рис. 7. Вид промежности при дермоидной кисте у женщины.
Тератома обычно располагается под кожей промежности между верхушкой копчика и задним проходом, часто свисает между ножек ребенка. Из-за быстрого роста она может смещать задний проход кпереди или в боковую сторону. При этом нередко сдавливаются прямая кишка и мочеиспускательный канал, что приводит к задержке стула и мочеиспускания. Дермоидные и эпидермоидные кисты имеют вид опухолевидных образований, расположенных в подкожной клетчатке промежности (рис. 7). Кисты имеют тугоэластическую консистенцию, иногда можно ощутить флюктуацию. Довольно часто тератоидные образования нагнаиваются и спонтанно вскрываются с последующим образованием длительно не заживающих одиночных или множественных свищей.
Эпидермоидные и дермоидные кисты диагностируются по клин. признакам. Одним из характерных признаков тератомы является чередование в ней плотных участков ткани с кистозными образованиями. Обзорная рентгенография позволяет обнаружить костные структуры и кальцифицированные включения. В некоторых случаях тератоидные образования дифференцируют со спинномозговой грыжей (см. Spina bifida), а при наличии свищей - со свищами прямой кишки (см.). В этих случаях наиболее эффективна фистулография (см.) и пункционная цистография (см.): при наличии тератоидных образований на рентгенограммах определяются кистозные образования округлой формы с гладкими четкими внутренними контурами. В сомнительных случаях необходима биопсия (см.).
Лечение тератоидных образований оперативное. У детей в связи с частой малигнизацией тератом операцию проводят безотлагательно. Производят поперечный дугообразный разрез кожи на промежности, концы к-рого доходят до седалищных бугров, а середина отстоит на 5 см кзади от заднепроходного отверстия. Опухолевидное образование спереди отделяют от стенки прямой кишки. Для удаления части его, расположенной в тазу, иногда резецируют копчик. Удаляют тератому единым блоком без вскрытия кистозных полостей. После иссечения образовавшегося избытка кожи рану зашивают наглухо с оставлением резиновых дренажей.
Дермоидные и эпидермоидные кисты у взрослых удаляют единым блоком, применяя окаймляющий разрез кожи и избегая вскрытия просвета кисты. При наличии дренирующих свищей последние иссекают в пределах здоровых тканей. Рану ушивают с оставлением резиновых дренажей. При наличии гнойных свищей рану не ушивают наглухо, а лишь суживают ее швами.
Прогноз при оперативном удалении доброкачественных тератоидных образований благоприятный. При малигнизированных и первично-злокачественных образованиях прогноз неблагоприятный.
Повреждения промежности могут быть закрытыми (ушибы, подкожные разрывы, гематомы и др.) и открытыми (резаные и колотые раны, огнестрельные ранения и др.). В тех и других случаях повреждения П. могут сочетаться с повреждением внебрюшинного отдела прямой кишки, мочевого пузыря, мочеиспускательного канала и костей таза, что и определяет клин. картину. Определенную специфику имеют повреждения П. у женщин, связанные с родами (см. ниже).
Для всех травм П. характерны резкие боли, иногда сопровождающиеся обморочным состоянием, повышение температуры тела. В связи с кровоизлиянием (см.) или образованием гематомы (см.) отмечается чув ство распирания в П., к-рая выбухает, кожа ее приобретает синюшную окраску. Закрытые травмы П. с повреждением прямой кишки, мочевого пузыря или мочеиспускательного канала наблюдаются обычно при наличии переломов костей таза. В этих случаях моча и кал могут попадать в окружающие ткани. При сочетанных ранениях П. и прямой кишки сразу после ранения появляются настоятельные (иногда ложные) позывы к дефекации. Из раневых отверстий на П. выделяются кал и газы, в испражнениях обнаруживается примесь крови; часто нарушается функция наружного сфинктера заднего прохода. Сочетанные ранения П. и мочевого пузыря или мочеиспускательного канала сопровождаются выделением мочи из раны П., мочевой инфильтрацией клетчатки П. с образованием мочевых затеков (см. Мочевой затек).
Раны мягких тканей вблизи заднепроходного отверстия подвергаются при дефекации загрязнению и инфицируются. И если поверхностные раны заживают часто без существенных осложнений, то при глубоких и обширных ранах нередко развиваются флегмоны, распространяющиеся на тазовую клетчатку. При этом возможно присоединение анаэробной инфекции (см.).
Диагностика повреждений П. основывается на характерных клин. симптомах и данных зондирования раны, пальцевого исследования прямой кишки, аноскопии, ректоскопии и рентгенол. исследования.
Лечение повреждений П. зависит от их характера. При ушибах П. без повреждения прямой кишки или мочевого пузыря (мочеиспускательного канала) применяют консервативное лечение - покой, в первые дни холод на П., затем тепловые процедуры (см. Ушиб). Гематомы, не имеющие склонности к увеличению, лечат также консервативно; при распространении гематомы производят операцию с целью гемостаза (см. Гематома). Поверхностные раны П., учитывая повышенную их инфицируемость, широко рассекают, иссекают нежизнеспособные ткани и хорошо дренируют (см. Дренирование).
При ранении П. с повреждением прямой кишки рассекают рану на П., иссекают некротические и загрязненные калом ткани, обрабатывают рану антисептиками и антибиотиками и дренируют ее тампонами с мазью. Рану в стенке кишки в зависимости от величины дефекта и давности ранения зашивают или дренируют после наложения колостомы (см. Колостомия). Поврежденные волокна наружного сфинктера заднего прохода сшивают.
При сочетании повреждения П. с ранением мочевого пузыря (мочеиспускательного канала) накладывают высокий надлобковый свищ (см. Цистотомия), дренируют мочевые затеки (см. Мочевой пузырь).
При сочетанных ранениях промежности, прямой кишки и мочевого пузыря (мочеиспускательного канала), осложненных тазовой флегмоной, широко рассекают и дренируют рану П., вскрывают гнойные затеки, накладывают противоестественный задний проход (см. Anus praeternaturalis) и высокий свищ мочевого пузыря.
Заболевания . Гнойные процессы в П. могут возникать при микротравмах и ранении П., повреждении и воспалительных процессах в прямой кишке, ранении мочеиспускательного канала, гнойном воспалении предстательной железы и семенных пузырьков, остеомиелите крестца и копчика, нагноении тератоидных образований; возможен также перенос инфекции из отдаленных очагов по лимф. и венозным путям.
Чаще наблюдаются фурункулы, подкожные абсцессы и флегмоны П. Клин. картина фурункула П. мало чем отличается от фурункулов других локализаций (см. Фурункул).
Сифилис П. проявляется в виде первичных сифилом размером с чечевицу, которые имеют правильную форму, плотную консистенцию, красноватый цвет. Затем возникает эрозия или язва. Вторичный сифилис в виде папулезного сифилида часто локализуется на промежности. Иногда папулы увеличиваются в размерах, основание их покрывается разрастаниями, расширяется (широкие кондиломы). Сифилитические гуммы (третичный сифилис) промежности бывают от 1 до 3 см в диаметре, располагаются в подкожной клетчатке. Они спонтанно вскрываются и образуют язвы с подрытыми краями и скудным отделяемым. Лечение специфическое - см. Сифилис ].
Промежностные грыжи встречаются редко. Наблюдаются у людей, занимающихся тяжелым физическим трудом, особенно имеющих слабую диафрагму таза или перенесших травму П. Различают передние и задние промежностные грыжи (см.). Клинически они проявляются в виде опухолевидного образования, возникающего при физической нагрузке, ходьбе, кашле. Легко вправляются. При пальпации обнаруживается дефект в мышцах П. Лечение - оперативное закрытие грыжевых ворот в диафрагме таза, для чего чаще используют промежностный доступ.
Мезенхимома П. (рис. 8) встречается реже, чем липома; представляет собой опухоль сложного строения из производных мезенхимы. Опухоль мягкой консистенции, умеренно подвижная и малоболезненная, покрыта капсулой; на разрезе ткань ее отличается большой пестротой.
Наряду с узловато-тяжистой тканью могут встречаться кистозные полости диаметром 5-20 см, заполненные тягучим или жидким содержимым. Микроскопически опухоль представляет собой многокомпонентное образование, состоящее из жировой, сосудистой и фиброзной ткани в различных комбинациях.
Часто мезенхимома промежности бывает связана со стенкой прямой кишки. Построенные из зрелых компонентов мезенхимы опухоли протекают доброкачественно.
Для диагностики используют пункционную биопсию и рентгенол. методы исследования (обзорную рентгенографию, проктографию, париетографию). В ряде случаев возникает необходимость дифференцировать мезенхимому с промежностной грыжей и тератоидными образованиями.
Лечение оперативное. Операционный доступ - промежностный. Послеоперационную рану ушивают с оставлением резиновых дренажей.
Повреждения промежности у женщин, связанные с родами , имеют определенную специфику. Чаще всего встречаются разрывы и гематомы П.
Разрывы промежности наблюдаются чаще при патологических родах (разгибательные вставления, тазовые предлежания) и при оперативном родоразрешении (щипцы, экстракция плода за тазовый конец, вакуум-экстракция).
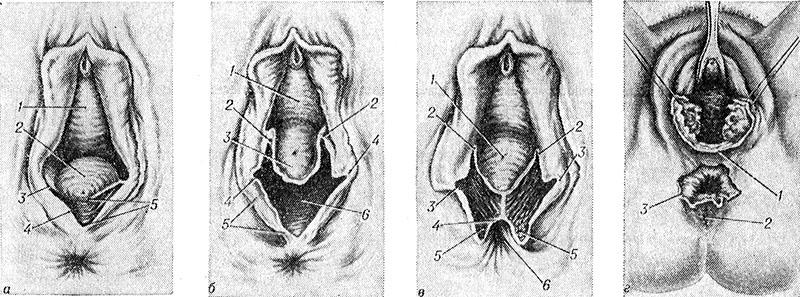
А - разрыв I степени (1 - передняя стенка влагалища, 2 - задняя стенка влагалища, 3 - задняя спайка больших половых губ, 4 - кожа промежности, 5 - разрыв промежности; б - разрыв II степени (1 - передняя стенка влагалища, 2 - верхний край разрыва, 3 - задняя стенка влагалища, 4 - задняя спайка больших половых губ, 5 - кожа промежности, 6 - разрыв промежности); в - разрыв III степени (1 - задняя стенка влагалища, 2 - верхний край разрыва, 3 - задняя спайка больших половых губ, 4 - слизистая оболочка прямой кишки, 5 - наружный сфинктер заднего прохода, 6 - задний проход); г - центральный разрыв (1 - задняя спайка больших половых губ, 2 - задний проход, 3 - центральный разрыв промежности).
Различают три степени разрывов П.: при разрыве I степени повреждается задняя спайка больших половых губ и кожа П. без повреждения мышц, (рис. 9, а); при разрыве II степени помимо задней спайки и кожи промежности разрывается сухожильный центр П. и идущие к нему луковично-пещеристая мышца, поверхностная поперечная мышца П., мышца, поднимающая задний проход (рис. 9, б); при разрыве III степени присоединяется нарушение целости наружного сфинктера заднего прохода (рис. 9, в) с повреждением (полный разрыв III степени) или без повреждения (неполный разрыв III степени) стенки прямой кишки. Чрезвычайно редко встречается так наз. центральный разрыв П., при к-ром задняя спайка больших половых губ и верхняя часть П. остаются целыми, разрыв же происходит в области сухожильного центра П. (рис. 9,г); плод при этом может родиться через отверстие между задней спайкой больших половых губ и наружным сфинктером прямой кишки, минуя отверстие влагалища.
Диагностику разрывов и степени повреждения П. производят при осмотре вульвы после завершения последового периода (см.).
Лечение разрывов оперативное. Разрыв П. любой степени должен быть ушит, что предохраняет родильницу от проникновения в рану инфекции и предупреждает развитие в будущем недостаточности мышц тазового дна с опущением стенок влагалища и матки и релаксацией влагалища; неушитый разрыв III степени, сопровождающийся неудержанием газов и каловых масс, приводит к инвалидности. Для ликвидации этих явлений в последующем прибегают к различным вариантам перинеопластики с целью восстановления мышечно-фасциальной структуры П. и тазового дна (см. Выпадение матки, влагалища ; Кольпоперинеопластика).
Ушивание разрыва I степени можно произвести под местной инфильтрационной анестезией 0,25% р-ром новокаина. Разрыв II степени рекомендуется ушивать под проводниковой анестезией (см. Анестезия местная), для чего в каждую седалищно-прямокишечную ямку вводят по 50-80 мл 0,25% р-ра новокаина; инфильтрационная анестезия при разрыве II степени может затруднить ориентирование в тканях и сопоставление их друг с другом. Разрыв III степени ушивают под наркозом (см.). У родильниц с токсикозом беременности во избежание провокации припадка эклампсии (см.) все разрывы П. рекомендуется ушивать под наркозом.
При разрыве промежности I степени на края раны накладывают 2-3 шелковых шва, которые проводят под дном раны. При разрыве II степени сначала накладывают кетгутовые швы на разорванные мышцу, поднимающую задний проход, фасцию и поверхностную поперечную мышцу П. и лишь после этого накладывают шелковые швы на кожу и заднюю спайку больших половых губ. При разрыве промежности III степени сначала зашивают разрыв прямой кишки, проводят швы (кетгут или тонкий лавсан) через мышцы кишки без прокалывания слизистой оболочки, двумя кетгутовыми швами сшивают наружный сфинктер заднего прохода, а затем действуют, как при разрыве П. II степени. При центральных разрывах рассекают сохранившуюся заднюю спайку больших половых губ, а затем разрыв сшивают так же, как разрыв II степени.
После зашивания разрывов I и II степени на 4-й день дают слабительное, на 5-й день снимают швы. При разрыве III степени слабительное назначают на 5-й день, швы снимают на 6-й день.
Послеоперационные осложнения - нагноение, расхождение швов - наблюдаются редко, у подавляющего большинства родильниц раны заживают первичным натяжением. В случае расхождения швов при разрывах I и II степени в течение 2-3 дней применяют средства, очищающие рану от некротических и гнойных налетов, а затем через все слои раны накладывают вторичные (шелковые) швы, которые снимают на 7-8-й день. При разрыве III степени повторное вмешательство возможно через 3-4 мес. после родов, когда исчезнут воспалительные явления в области повреждения.
Профилактика разрывов П. состоит в правильном ведении родов (см.), бережном оперативном родоразрешения а также своевременно проведенном рассечении П. при угрозе ее разрыва. Последняя возникает при перерастяжении П., к-рое характеризуется сначала цианозом кожи (затруднение венозного оттока), затем ее побледнением (уменьшение артериального притока) п. наконец, появлением мелких трещин эпидермиса на глянцевитой поверхности кожи. В этот момент при высокой II. рекомендуется производить срединную перинеотомию, при низкой - боковую перинеотомию или эпизиотомию (см. Перинеотомия).
Гематомы П. образуются при внешне неповрежденной П., встречаются редко, чаще сочетаются с гематомами влагалища и вульвы. При этом спустя нек-рое время после родов родильница жалуется на чувство распирания в промежности и давления на прямую кишку. При осмотре обнаруживают выбухание П., посинение кожи. Границы распространения гематомы устанавливают с помощью зеркал, а также при влагалищном и ректальном исследовании. Если гематома не увеличивается, то ограничиваются консервативным лечением; в первые дни - холод на промежность, в последующие - тепло, ультразвук и др. Для профилактики инфицирования в течение 5-7 дней применяют антибиотики. При нарастании гематомы необходимо ее вскрыть и перевязать кровоточащий сосуд; в случае невозможности обнаружить сосуд в имбибированных кровью тканях их прошивают тонким кетгутом и рану тампонируют. Инфицированную гематому вскрывают, тампонируют и лечат по правилам гнойной хирургии.
См. также Роды , родовой травматизм.
Библиография
Алмазов И. В. и Сутул ов JI. С. Атлас по гистологии и эмбриологии, М., 1978; Аминев А. М. Руководство по проктологии, т. 3, с. 441, Куйбышев, 1973; Анатомия человека, под ред. С. С. Михайлова, с. 341, М., 1973; Кирпатовский И. Д. и Бочаров В. Я. Рельефная анатомия человека, с. 73, М., 1974; Ленюшкин А. И. Проктология детского возраста, с. 254, М., 1976; Малиновский М. С. Оперативное акушерство, М., 1974; Многотомное руководство по акушерству и гинекологии, под ред. JI. С. Персианинова, т. 3, кн. 2, с. 164, М., 1964; Практическое акушерство, под ред. Я. П. Сольского, с. 451, Киев, 1977; Р у д а н А. С. и М и р о ш н и-к о в В. М. Эмбриогенез мышц промежности человека, Арх. анат., гистол, и эмбриол., т. 65, в. 8, с. 82, 1973; У г-л о в Ф. Г. и М у р с а л о в а Р. А. Тератомы (смешанные опухоли) пресак-ральной области, JI., 1959, библиогр.; Фалин JI. И. Эмбриология человека, Атлас, М., 1976; Kamina P., Tour-ris H. е. Rideau Y. Anatomie fonctionnelle du périnée obstétrical, le bassin mou, Rev. franç. Gynéc., t. 67, p. 17, 1972; О h С. a. К a r k A. E. Anatomy of the perineal body, Dis. Colon Rect., v. 16, p. 444, 1973; Pennington T. R. A treatise on the diseases and injuries of the rectum, anus and pelviccolon, Philadelphia, 1923; W i 1 s о n P. М, Understanding the pelvic floor, S. Afr. med. J., v. 47, p. 1150, 1973.
В. Д. Федоров; С. H. Давыдов (гин.), С. С. Михайлов (ан.).
Промежность (perineum) представляет собой комплекс мягких тканей (кожа, мышцы, фасции), закрывающих выход из полости малого таза.
Промежность занимает область, ограниченную спереди нижним краем лобкового симфиза, сзади - верхушкой копчика, а по бокам - нижними ветвями лобковых и седалищных костей и седалищными буграми. Если принять за крайние боковые точки промежности седалищные бугры, впереди - нижнюю точку лобкового симфиза, сзади - верхушку копчика, то очертания промежности можно сравнить с ромбом.
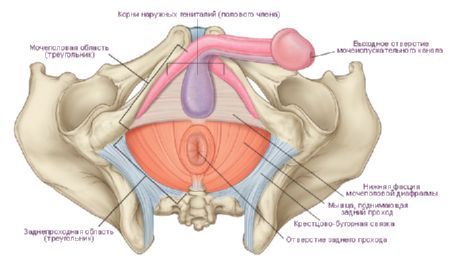
Поперечная линия, соединяющая седалищные бугры, разделяет эту область на две части, имеющие форму треугольников. Передневерхняя часть получила название мочеполовой области (regio urogenitalis), а нижнезадняя - заднепроходной области (regio analis). В пределах мочеполовой области находится мочеполовая диафрагма, а в заднепроходной области - диафрагма таза. Обе диафрагмы прилежат друг к другу своими основаниями, а вершинами направлены соответственно к лобковому симфизу и копчику.
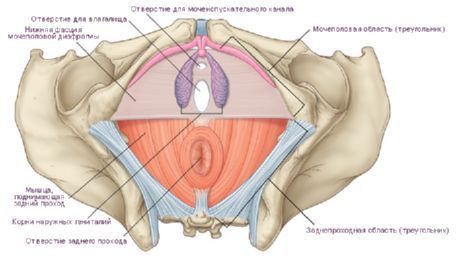
В узком смысле под промежностью понимают область, расположенную между наружными половыми органами спереди и задним проходом сзади. Эта область соответствует сухожильному центру промежности (centrum tendineum perinei). У женщин этот участок простирается от заднего края половой щели до переднего края заднего прохода, а у мужчин - от заднего края мошонки до переднего края заднего прохода. В переднезаднем направлении на коже промежности проходит темная полоска - срединный шов промежности (raphe perineum), который у мужчин спереди продолжается в шов мошонки.
Мочеполовая диафрагма (мочеполовая область) и диафрагма таза (заднепроходная область) представляют собой мышечно-фасциальные пластинки, образованные двумя слоями мышц (поверхностным и глубоким) и фасциями. В заднепроходной области мышцы диафрагмы таза лежат между верхней и нижней ее фасциями. Мышцы мочеполовой диафрагмы располагаются таким образом, что глубокий слой заключен между верхней и нижней фасциями мочеполовой диафрагмы. Все эта мышечно-фасциальная пластинка со стороны полости малого таза покрыта фасцией таза, снаружи (снизу) - поверхностной фасцией.
Мочеполовая диафрагма занимает переднюю часть промежности и имеет форму треугольника, вершина которого обращена к лобковому симфизу. Стороны ограничены нижними ветвями лобковых и седалищных костей, основание соответствует линии, соединяющей седалищные бугры. Через мочеполовую диафрагму у мужчин проходит мочеиспускательный канал, а у женщин - мочеиспускательный канал и влагалище.
Мышцы мочеполовой диафрагмы подразделяются на поверхностные и глубокие. К поверхностным относятся 3 мышцы: поверхностная поперечная мышца промежности, седалищно-пещеристая и луковично-губчатая
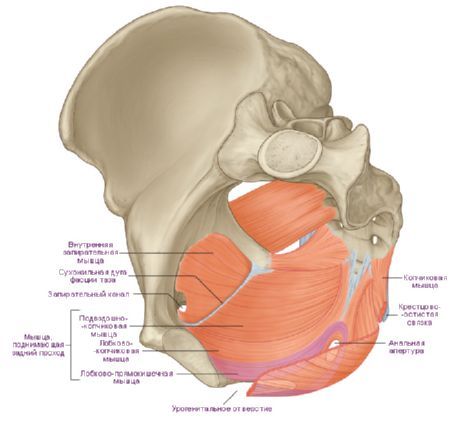
Поверхностная поперечная мышца промежности (m.transversus perinei superficialis) парная, лежит в глубоком слое подкожной жировой клетчатки. Начинается на нижней ветви седалищной кости возле седалищного бугра, идет поперечно навстречу такой же мышце другой стороны и заканчивается в сухожильном центре промежности, образованном тонкими плоскими сухожилиями этих мышц. Часть волокон этой мышцы вплетается в наружный сфинктер заднего прохода и в луковично-губчатую мышцу противоположной стороны. Поверхностные поперечные мышцы участвуют в укреплении сухожильного центра промежности.
Седалищно-пещеристая мышца (m.ischiocavernosus) также парная, начинается на нижней ветви седалищной кости. Прилежит своей медиальной стороной к ножке полового члена (у мужчин) или клитора (у женщин). Мышца прикрепляется к пещеристому телу, часть этой мышцы сухожильным окончанием продолжается на спинку полового члена, где соединяется с волокнами такой же мышцы противоположной стороны. У женщин эта мышца имеет меньшие размеры, чем у мужчин. Седалищно-пещеристые мышцы при сокращении способствуют эрекции полового члена или клитора, сдавливая венозные сосуды.
Луковично-губчатая мышца (m.bulbospongiosus) у мужчин берет начало на шве и нижней поверхности луковицы полового члена. Волокна идут вперед, латерально и кверху, охватывают справа и слева луковицу и губчатое тело полового члена и прикрепляются к его белочной оболочке и поверхностной фасции на тыле полового члена. При сокращении мышца сдавливает луковицу, пещеристые тела и дорсальную вену полового члена, а также бульбоуретральные железы, участвует в эрекции, а также способствует выбрасыванию спермы и мочи из мочеиспускательного канала. У женщин луковично-губчатая мышца парная, охватывает влагалище в области его отверстия (m.sphincter urethrovaginalis). Мышца начинается на сухожильном центре промежности и наружном сфинктере заднего прохода, прикрепляется к дорсальной поверхности клитора, вплетаясь в его белочную оболочку. На своем пути мышца прилежит снизу к железам преддверия. При сокращении суживает вход во влагалище, сдавливает большую железу преддверия, луковицу преддверия и выходящие из нее вены.
К глубоким мышцам мочеполовой диафрагмы относятся поперечная мышца промежности и мышца - сфинктер мочеиспускательного канала.
Глубокая поперечная мышца промежности (m.transversus perinei profundus) парная, имеет вид тонкой пластинки, начинается на ветвях седалищной и лобковой костей. По срединной линии промежности своим плоским сухожилием соединяется с сухожилием такой же мышцы другой стороны и участвует в образовании сухожильного центра промежности. Обе мышцы укрепляют мочеполовую диафрагму.
Мышца - сфинктер мочеиспускательного канала (m.sphincter urethrae) начинается частично на нижних ветвях лобковых костей. Пучки мышцы имеют преимущественно циркулярное направление, охватывают у мужчин перепончатую часть мочеиспускательного канала, а у женщин - мочеиспускательный канал. У мужчин пучки волокон этой мышцы присоединяются к предстательной железе, а у женщин вплетаются в стенку влагалища. Мышца является произвольным сжимателем мочеиспускательного канала. У женщин мышца сжимает также и влагалище.
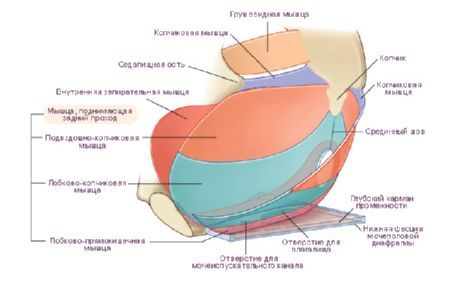
Диафрагма таза (diaphragma pelvis) занимает заднюю часть промежности и имеет вид треугольника, вершина которого обращена к копчику, а углы направлены к седалищным буграм. Через диафрагму таза как у мужчин, так и у женщин проходит конечный отдел прямой кишки.
Поверхностный слой мышц диафрагмы таза представлен непарной мышцей - наружным сфинктером заднего прохода (m.sphincter ani externus). Эта мышца лежит под кожей, окружающей конечный отдел прямой кишки. Состоит из нескольких пучков, наиболее поверхностные из которых оканчиваются в подкожной клетчатке. Пучки, начинающиеся на верхушке копчика, охватывают задний проход и оканчиваются в сухожильном центре промежности. Наиболее глубокие пучки, окружая нижний отдел прямой кишки, прилегают к мышце, поднимающей задний проход. Все пучки наружного сфинктера заднего прохода при своем сокращении сжимают (закрывают) отверстие заднего прохода.
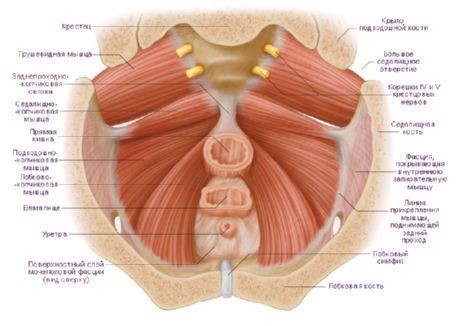
К глубоким мышцам диафрагмы таза относятся две мышцы, которые образуют задний отдел дна полости малого таза. Мышца, поднимающая задний проход (m.levator ani) парная, имеет форму тонкой треугольной пластинки, образует с аналогичной мышцей другой стороны воронку, широкой частью обращенную вверх. Нижние части обеих мышц, суживаясь, охватывают прямую кишку в виде петли. Мышца берет начало на боковой стенке малого таза несколькими пучками. Передние пучки начинаются на внутренней поверхности нижней ветви лобковой кости, боковые - на сухожильной дуге мышцы, поднимающей задний проход (arcus tendineum musculi levatoris ani). Сухожильная дуга представляет собой дугообразное утолщение фасции таза в том месте, где она образует запирательную фасцию. Пучки правой и левой мышц, поднимающих задний проход, направляются вниз и кзади, соединяются друг с другом, охватывают прямую кишку. Часть волокон этих мышц вплетается в предстательную железу (у мужчин), стенку влагалища (у женщин), а также в стенку мочевого пузыря и прямой кишки; сами мышцы заканчиваются у верхушки копчика в виде заднепроходно-копчиковой связки (lig. anococcygeum). При сокращении мышцы, поднимающей задний проход, укрепляется и поднимается тазовое дно, подтягивается вперед и вверх нижний (конечный) отдел прямой кишки, которая при этом сдавливается. Эта мышца у женщин также сжимает вход во влагалище и приближает заднюю стенку влагалища к передней.
Копчиковая мышца (m.coccygeus) парная, начинается на седалищной ости и крестцово-остистой связке, идет медиально и кзади; прикрепляется к латеральному краю копчика и верхушке крестца. Пучки этой мышцы прилежат с медиальной стороны к крестцово-остистои связке, частью вплетаются в нее, укрепляя заднюю часть диафрагмы таза.
Дно полости таза закрыто диафрагмой таза (diaphragma pelvis), которая дополняется спереди мочеполовой диафрагмой (diaphragma urogenitale).
В состав диафрагмы таза входят обе мышцы, поднимающие задний проход (m. levator ani), копчиковая мышца и наружный сфинктер прямой кишки (m. sphincter ani externum).
Мышца, поднимающая задний проход, парная, имеет треугольную форму и состоит из лобково-копчиковой (m. pubo-coccygeus), подвздошно-копчиковой и седалищно-копчиковой (m. ileo-coccygeus). Весь мышечный массив тазовой диафрагмы имеет форму опрокинутой вниз чаши или купола, вогнутой поверхностью обращенного вверх, а выпуклой- вниз. Посередине этого купола имеется половая щель, через которую выходят наружу мочеиспускательный канал, влагалище и прямая кишка.
Мочеполовая диафрагма имеет треугольную форму. В ее переднем отделе находится мочеполовой жом (sphincter uro-genitale), в заднем - поперечная глубокая мышца промежности (m. transversus perinei profundus), связанная с мышцами поверхностного слоя и леваторами.
Наружный слой мышц тазового дна включает наружный и внутренний сфинктеры анального отверстия (m. sphincter ani externus, internus), луковично-пещеристую мышцу (m. bulbo-cavernosus), поверхностную поперечную мышцу промежности (m. transversus perinei superficialis) и седалищно-пещеристую мышцу (m. ischiocavernosus). Наружный слой мышц тазового дна сливается своими сухожилиями в прочное фиброзное образование - сухожильный центр промежности (centrum tendineum perinei).
Кровоснабжение дна полости таза осуществляется преимущественно ветвями внутренних половых сосудов (a. pudenda interna). Кровоснабжение промежности - наружными и внутренними половыми сосудами (a. pudenda externa et interna).
Иннервация мышц тазового дна происходит за счет ветвей крестцового сплетения (pli. sacralis), наружного полового нерва (п. pudendus), а также поясничного сплетения (pl. lumbalis).
Мышцы дна полости таза имеют существенное значение в поддержании внутрибрюшного давления, фиксации органов брюшной полости и таза.
Сосуды и нервы промежности
Кровоснабжение промежности осуществляется за счет ветвей внутренней (глубокой) половой артерии, которая из полости таза выходит через большое седалищное отверстие, огибает седалищную ость, а затем через малое седалищное отверстие входит в седалищно-прямокишечную ямку. Здесь артерия отдает несколько крупных ветвей: нижнюю прямокишечную артерию, промежностную артерию и дорсальную артерию полового члена или клитора. Венозная кровь оттекает по одноименным венам во внутреннюю подвздошную вену. Лимфатические сосуды впадают в поверхностные паховые лимфатические узлы.
Иннервация промежности осуществляется по ветвям полового нерва: по нервным волокнам нижних прямокишечных нервов, промежностных нервов, а также заднепроходно-копчиковых нервов - ветвей копчикового нерва.
Развитие промежности
У эмбриона в процессе развития полость клоаки за счет фронтально врастающей в нее мочепрямоки-шечной перегородки делится на вентральный отдел - мочеполовой синус и дорсальный отдел - прямую кишку. Мочепрямо-кишечная перегородка разрастается в каудальном направлении, достигает клоачной пластинки, которая затем подразделяется на переднюю часть - мочеполовую пластинку и заднюю часть - заднепроходную пластинку. Каждая пластинка самостоятельно прорывается, в результате чего образуются отверстия заднего прохода и мочеполовое отверстие. Вокруг этих отверстий из вросшей в толщу анальной и мочеполовой пластинок мезодермы образуются мышечные волокна. Вначале из этих волокон формируются сфинктеры, а затем мышца, поднимающая задний проход (в области анальной пластинки), промежность, и остальные мышцы, составляющие основу мочеполовой диафрагмы.
промежность
Промежность ограничена спереди углом, образованным лобковыми костями, сзади - вершиной копчика, снаружи - седалищными буграми, составляет дно таза (рис. 1 и 2). В акушерстве промежностью называют пространство между задней спайкой больших половых губ и заднепроходным отверстием. Промежность имеет форму ромба; линией, соединяющей седалищные бугры, делится на два треугольника: передний - моче-поло-вой, через который у женщин проходит мочеиспускательный канал и влагалище , у мужчин - мочеиспускательный канал, и задний - анальный (заднепроходный) треугольник, через который проходит прямая кишка.
Рис. 1. Мышцы и фасции мужской промежности (слева фасции удалены): 1 - луковично-губчатая мышца; 2 - седалищно-пещеристая мышца; 3 - мочеполовая диафрагма ; 4 - поверхностная поперечная мышца промежности; 5 - мышца, поднимающая задний проход; 6 - большая ягодичная мышца; 7 - задний проход; 8 - заднепроходно-копчиковая связка; 9 - копчик; 10 - наружный сфинктер заднего прохода; 11 - ягодичная фасция ; 12 - нижняя фасция диафрагмы; 13 - седалищно-прямокишечная ямка; 14 - седалищный бугор; 15 - широкая фасция; 16 - поверхностная фасция промежности. | Рис. 2. Мышцы и фасции женской промежности (слева фасции удалены): 1 - головка клитора; 2 - седалищно-пещеристая мышца; 3 - верхняя фасция мочеполовой диафрагмы; 4 - нижняя фасция мочеполовой диафрагмы; 5 - глубокая поперечная мышца промежности; 6 - поверхностная поперечная мышца промежности; 7 - задний проход; 8 - наружный сфинктер заднего прохода; 9 - крестцовобугровая связка; 10 - большая ягодичная мышца; 11 - крестцово-остистая связка; 12 - мышца, поднимающая задний проход; 13 - заднепроходно-крестцовая связка; 14 - ягодичная фасция; 15 - нижняя фасция диафрагмы таза; 16 - луковично-губчатая мышца; 17 - вход во влагалище; 18 - поверхностная фасция промежности; 19 - наружное отверстие мочеиспускательного канала. |
У женщин промежность значительно короче, чем у мужчин. Мочеполовой треугольник у мужчин представляет собой плотно натянутую мышечно-фасциальную пластинку, образованную сфинктером мочеиспускательного канала и глубокой поперечной мышцей промежности, покрытыми фасциями. Поэтому у них при переломах таза нередко происходит разрыв мочеиспускательного канала. У женщин ткани мочеполового треугольника более податливы, разрывы редки.
Кожа промежности тонкая, пигментирована и малоподвижна, подкожная клетчатка и поверхностная фасция более развиты кзади, где залегает наружный сфинктер заднего прохода. Глубже располагается собственная фасция, покрывающая три мышцы, расположенные в виде треугольников с обеих сторон: седалищно-пещеристую, луковично-губчатую и поверхностную поперечную мышцы промежности. Под собственной фасцией располагаются пещеристые и губчатые тела полового члена. Мочеполовой треугольник, затянутый мочеполовой диафрагмой, сзади соединяется с заднепроходным сфинктером, образуя по средней линии сухожильный центр промежности, являющийся границей между заднепроходным и мочеполовым отделами. Наиболее крупная - парная мышца, поднимающая задний проход, вместе с копчиковыми мышцами и фасциями образует диафрагму таза. Сосуды этой области отходят от ствола внутренней срамной артерии , нервы - от внутреннего срамного нерва.
Промежность (perineum) - совокупность тканей, расположенных между заднепроходным отверстием и наружными половыми органами в сагиттальной плоскости и между седалищными буграми во фронтальной. Под акушерской промежностью понимают пространство между задней спайкой срамных губ и анальным отверстием. В более широком смысле под областью промежности (regio perinealis) понимают всю область тазового выхода, закрытую подвижной мышечно-фасциальной пластинкой - тазовой диафрагмой (diaphragma pelvis).
Анатомия . Костными границами промежности являются: спереди - угол между лобковыми костями, сзади - верхушка копчика, а с боков - седалищные бугры (рис. 1 и 2).
При разведенных бедрах промежность имеет форму ромба. Поперечная линия, проведенная по середине ромба между седалищными буграми, делит этот ромб на два треугольника: задний (прямокишечный), или заднепроходную область (regio analis), и передний (мочеполовой), или мочеполовую область (regio urogenitalis); кпереди от нее находится срамная область (regio pudendalis). Через прямокишечный треугольник проходит прямая кишка. Через мочеполовой треугольник у женщин проходят влагалище и мочеиспускательный канал, у мужчин - только мочеиспускательный канал.
Мочеполовой треугольник выполнен мочеполовой диафрагмой (diaphragma urogenitale). Она представляет собой мышечную пластинку, занимающую угол между лобковыми костями. У женщин эти кости развернуты больше, чем у мужчин. В патологических случаях мочеполовая диафрагма становится податливой и не удерживает внутренностей, в результате чего возникает, например, выпадение матки.
Различают образования собственно промежности (мышцы, фасции, жировые подушки по обеим сторонам прямой кишки), связанные с ней (ножки пещеристых тел полового члена, луковица губчатого тела мочеиспускательного канала, бульбо-уретральные железы), и образования, частично находящиеся в составе промежности или только проходящие через нее (мочеиспускательный канал, прямая кишка, сосуды и нервы наружных половых органов, влагалище).
Рис. 3. Мышцы и фасции мужской промежности (вид снизу; слева фасции удалены): 1 - m. bulbospongiosus; 2 - m. ischiocavernosus; 3 - diaphragma urogenitale; 4 - m. transversa perinei superticialis; 5 - m. levator ani; 6 - m. gluteus max.; 7 - anus; 8 - lig. anococcygeum; 9 - os coccygis; 10 - m. sphincter ani ext.; 11 - fascia glutea (BNA); 12 - fascia diaphragmatis pelvis inf.; 13 - fossa ischiorectalis; 14 - tuber ischiadicum; 15 - fascia lata; 16 - fascia superficialis perinei. | Рис. 4. Мышцы и фасции женской промежности (снизу слева фасции удалены): 1 - glans clitoridis; 2 - m. ischiocavernosus; 3 - fascia diaphragmatis urogenitalis inf. (membrana perinei); 4 - fascia diaphragmatis urogenitalis sup.; 5 - m. transversus perinei profundus; 6 - m. transversus perinei superficialis; 7 - anus; 8 - m. sphincter ani ext.; 9 - lig. sacrotuberale; 10 - m. gluteus max.; 11 - lig. sacrospinale; 12 - m. levator ani; 13 - lig. anococcygeum; 14 - fascia glutaea (BNA); 15 - fascia diaphragmatis pelvis; 16 - m. bulbospongiosus; 17 - orificium vaginae (BNA); 18 - fascia superficialis perinei; 19 - ostium urethrae ext. |
Тазовая диафрагма (рис. 3 и 4) состоит из двух парных мышц: мышцы, поднимающей задний проход (m. levator ani), и копчиковой (m. coccygeus). Мышца, поднимающая задний проход,- парная тонкая пластинка треугольной формы, замыкает снизу полость таза, образуя вместе со своей парой подобие воронки, узкое место которой обращено к срединной линии и книзу. Начинается от сухожильной дуги (arcus tendineus fasciae pelvis), которая тянется вдоль боковой стенки малого таза от симфиза до седалищной ости. Пучки мышцы конвергируют, часть их обходит прямую кишку сзади и образует с пучками противоположной стороны петлю. Остальные пучки направляются вниз, назад и медиально, охватывают с латеральной стороны предстательную железу (у женщин мочевой пузырь и влагалище) и прямую кишку и частично переплетаются с мускулатурой этих органов. Миновав прямую кишку, большая часть пучков мышцы оканчивается у копчика; заднепроходно-копчиковой связкой (lig. anococcygeum) они прикрепляются к его верхушке и боковым краям, а также к передней крестцово-копчиковой связке (lig. sacrococcygeum ventrale). Мышца укрепляет фиброзную часть тазовой диафрагмы, поднимает дно таза, тянет заднепроходную часть прямой кишки вперед и вверх, прижимает ее заднюю стенку к передней и помогает наружному и внутреннему сфинктерам сжимать ее; у женщин, кроме того, притягивает заднюю стенку влагалища к передней и вместе с луковично-пещеристой мышцей (m. bulbospongiosus) суживает вход во влагалище Иннервация промежности - ветви III и IV нижних крестцовых нервов (из копчикового сплетения).
Копчиковая мышца (m. coccygeus) начинается от седалищной ости и, веерообразно расширяясь, идет к боковому краю I- II нижних крестцовых и II-III копчиковых позвонков; она тесно связана с крестцово-остистой связкой (lig. sacrospinale). Имеет большое значение в связи с вертикальным положением человеческого тела: вместе с этой связкой и с крестцово-бугорной связкой (lig. sacrotuberale) принимает участие в удержании крестца по отношению к безымянным костям. Иннервация та же, что и у предыдущей.
Наружный сфинктер заднепроходного отверстия (m. sphincter ani externus) непарный, плоский, окружает кольцом прямую кишку и заднепроходное отверстие. Вместе с внутренним сфинктером и мышцей, поднимающей задний проход, плотно сжимает заднепроходное отверстие.
Мочеполовая диафрагма также образована несколькими мышцами.
Сфинктер мочеиспускательного канала (m. sphincter urethrae) кольцеобразно окружает перепончатую часть мочеиспускательного канала; к периферии волокна расходятся радиально и прикрепляются к лонным костям. Обособленное сокращение радиальных волокон раскрывает сжатый канал.
Глубокая поперечная мышца промежности (m. transversus perinei profundus) парная, имеет вид тонкой пластинки. Начинается на нижних ветвях седалищной и лонной костей; волокна мышцы переплетаются по средней линии с аналогичными волокнами противоположной стороны, образуя шов. В верхней части мочеполового треугольника медиальные концы волокон обеих мышц вплетаются в сфинктер мочеиспускательного канала.
Поверхностные мышцы мочеполовой диафрагмы связаны с наружными половыми органами. Мышечные элементы у женщин развиты значительно слабее, чем у мужчин. У женщин имеется только мышца, окружающая влагалище (m. bulbospongiosus, s. constrictor cunni). У мужчин различают луковично-пещеристую, седалищно-пещеристую и поверхностную поперечную мышцы промежности (mm. bulbospongiosus, ischiocavernosus et transversus perinei superficialis).
Тазовая фасция (fascia pelvis) - продолжение фасции поперечной мышцы живота, покрывает верхнюю поверхность тазовой диафрагмы. Уплотненная часть тазовой фасции - верхняя фасция тазовой диафрагмы (fascia diaphragmatis pelvis superior), покрывающая изнутри мышцу, поднимающую задний проход, может пассивно противостоять давлению тазовых внутренностей. По бокам симфиза в направлении мочевого пузыря и предстательной железы тазовая фасция утолщена и называется фасцией предстательной железы (fascia prostatae).
По обеим сторонам нижней части прямой кишки на внешней поверхности мышцы, поднимающей задний проход, находятся значительные выемки - седалищно-прямокишечные ямки (fossae ischiorectales), обусловленные наклонной воронкообразной формой этой мышцы. Снаружи эти ямки ограничены бугром и ветвями седалищной кости вместе с апоневрозом внутренней запирательной мышцы. Кроме жировой клетчатки, здесь находятся сосуды и нервы промежности.
Поверхностная фасция промежности (fascia superficialis perinei) делится на поверхностную и глубокую пластинки, покрывающие мышцы мочеполовой диафрагмы.
Нижняя фасция мочеполовой диафрагмы (fascia diaphragmatis urogenitalis inferior) находится между укрепленными на ней тремя пещеристыми телами полового члена и примыкающими к ним мышцами.
Верхняя фасция мочеполовой диафрагмы (fascia diaphragmatis urogenitalis superior) покрывает сверху глубокую поперечную мышцу промежности и сфинктер мочеиспускательного канала.
Кровоснабжение промежности осуществляется из внутренней срамной артерии (a. pudenda interna). Одноименные вены сопровождают артерии. Отток лимфы происходит в поверхностные паховые лимфатические узлы. Иннервация промежности - срамной нерв (n. pudendus), а также промежностные ветви заднего кожного нерва бедра (rr. perineales n. cutaneus femoris posterior).
- Повреждения и заболевания промежности

