ИХТИОЗ (ichthyosis ; греч, ichthys рыба + -osis; син.: рыбья чешуя, кожа аллигатора, крокодилова кожа, диффузная кератома, сауриаз ) - разновидность кератоза, характеризующаяся генерализованным нарушением ороговения кожи.
Описания поражения кожи, характерного для Ихтиоза, встречаются уже в древнейших письменных источниках (в Китае в 3-2 тысячелетии до н. э., в Египте во 2-1 тысячелетии до н. э.), а также несколько позже - у Гиппократа и др.
Этиология и патогенез
Ихтиоз - наследственное заболевание; клинические разновидности Ихтиоза обусловлены различными генными мутациями, биохимический эффект которых еще не расшифрован. При Ихтиозе отмечены нарушения белкового, аминокислотного обмена, изменение активности некоторых ферментов (напр., усиление активности окислительных ферментов в эпидермисе), дисиммуноглобулинемия и др. Ряд авторов придает большое значение недостаточности витамина А, а также эндокринопатиям (недостаточности функции щитовидной железы, половых желез, надпочечников). В некоторых случаях наблюдаются ихтиозиформные (напоминающие Ихтиоз) изменения кожи приобретенного генеза, по отношению к к-рым иногда используется термин «приобретенный ихтиоз». Эти изменения кожи, как правило, симптоматического характера и могут быть проявлением гиповитаминоза, заболеваний кроветворной системы, старческой инволюции кожи и др.
Классификация
Описано большое количество разновидностей Ихтиоза. Долгое время основным было разделение И. на обыкновенный (вульгарный), проявляющийся обычно в течение первых месяцев жизни, и врожденный, при к-ром ребенок родится как бы в панцире из кожных роговых наслоений, с признаками врожденных уродств и недоразвитием ряда органов и систем; как самостоятельную форму врожденного И. выделяют врожденную ихтиозиформную эритродермии). Общепринятой классификации И. нет. В зависимости от клин, особенностей, гл. обр. цвета и характера роговых наслоений, выделяли также черный, белый, перламутровый, змеевидный и другие разновидности И. В 1964 г. Грейтер (A. Greither) выделил типы наследования различных форм; в дальнейшем Уэллс, Керр, Шнайдер и Конрад (R. S. Wells, С. В. Kerr, 1965; U. W. Schnyder, В. Konrad, 1968) взяли за основу классификаций типы наследования.
На основе современных клинико-генетических и патоморфол, данных И. можно разделить на наследственный и приобретенный.
Наследственный ихтиоз включает следующие формы: 1) обыкновенный И., в к-ром выделяют аутосомно-доминантный тип (собственно обыкновенный И.) и рецессивный X-сцепленный И., являющийся самостоятельной формой, не получившей еще своего клин, названия; 2) И. плода; 3) врожденную ихтиозиформную эритродермия), подразделяющуюся на ламеллярный И. (небуллезный тип) и эпидермолитический И. (или гиперкератоз - буллезный тип); 4) односторонний И.; 5) линеарный огибающий И.; 6) иглистый И.; 7) синдромы, включающие И. как симптом.
Приобретенный ихтиоз, точнее ихтиозиформные состояния, подразделяются на 1) симптоматический, 2) старческий, 3) дисковидный И.
Ихтиоз обыкновенный
Ихтиоз обыкновенный - наиболее распространенная форма, наследуется аутосомно-доминантно; обычно развивается на 3-м мес. жизни или несколько позднее (до 2-3 лет).
Патогистология: Гиперкератоз с истончением или полным отсутствием зернистого слоя - ретенционный гиперкератоз (c-м.). Шиповатый слой нормальный или несколько редуцирован. В сосочковом слое дермы волосяные фолликулы и сальные железы несколько редуцированы, периваскулярная лимфоцитарная инфильтрация средней выраженности. При электронно-микроскопическом исследовании отмечаются низкая дифференциация тонофибрилл, нарушение синтеза кератогиалина, выражающееся в уменьшении и атипии зерен кератогиалина в зернистом слое, усиление рибосомальной активности в эпидермисе.
При гистохим, исследованиях выявлено уменьшение количества ДНК в ядрах клеток базального и шиповатого слоев, пиронинофилия цитоплазмы шиповатых клеток, обусловленная нарушением белкового, в частности аминокислотного, обмена, В роговом слое повышено содержание аминогрупп, триптофана, SH-групп и гликопротеидов, дефицит жирных к-т. В чешуйках кожи отмечено увеличение количества лизина, лейцина, изолейцина, орнитина и уменьшение количества цетрулина.
Клиническая картина. Вследствие гиперкератоза и постоянного образования чешуек кожа становится сухой, шершавой на ощупь, сморщенной, грязно-серого цвета. Патол, изменения кожи особенно выражены в области локтевых, коленных суставов, разгибательной поверхности плеч, предплечий, голеней (цветн. рис. 1-3) и бедер. Кожа больших складок (локтевые и подколенные сгибы, подмышечная впадина, межъягодичная складка) и половых органов, как правило, не поражается. На лбу и щеках гиперкератоз появляется обычно лишь у взрослых. На ладонях и подошвах подчеркнуты кожные линии и складки. На коже волосистой части головы - отрубевидное шелушение, волосы несколько истончаются, возможно поредение волос. Описаны также различные триходисплазии: бамбукообразные волосы, узловатая ломкость, разволокнение коркового слоя волос. Ногтевые пластины становятся сухими, ломкими, шероховатыми с поперечной исчерченностью, деформируются, может развиться онихогрифоз (ногти, напоминающие когти птиц). Наблюдается снижение сало- и потовыделения на участках гипер-кератоза; дермографизм и мышечно-волосковый рефлекс выражены слабо или не вызываются. Иногда беспокоит зуд, познабливание.
Обыкновенный И. длится всю жизнь, состояние больного ухудшается в зимнее время и несколько улучшается в летнее. Клин, проявления И. несколько ослабевают в период полового созревания и в зрелом возрасте. Общее состояние больных, как правило, не страдает. Обыкновенный И. нередко сочетается с заболеваниями аллергического генеза - нейродермитом, экземой, бронхиальной астмой, вазомоторным ринитом, а также псориазом, пиодермией, крипторхизмом и др.
В зависимости от вида и степени образования чешуек различают следующие клин, варианты обыкновенного И.: а) И. абортивный (син.: ксеродерма, ксеродермия) - наиболее легкая разновидность И., характеризующаяся сухостью, шероховатостью кожи преимущественно разгибательной поверхности конечностей, ягодиц за счет перифолликулярно расположенных мелких отрубевидных чешуек. Если провести по коже шпателем или ногтем, появляется белая полоса муковидного шелушения. Кожа легко раздражается, особенно при мытье мылом, и предрасположена к экзематизации; б) И. простой - характеризуется мелкими чешуйками серовато-белого цвета, центральная часть которых плотно прикреплена к коже, роговой слой кожи напоминает растрескавшийся пергамент; в) И. блестящий - отличается прозрачностью и нежностью чешуек, располагающихся в виде мозаики, гл. обр. на конечностях; г) И. белый - характеризуется белым цветом чешуек, создающих впечатление, что кожа обсыпана мукой; д) буллезный И.- редкая атипичная разновидность, описан Сименсом (H. W. Siemens, 1937), характеризуется появлением пузырей с серозным содержимым на фоне ихтиозных изменений кожи; е) редко наблюдается локализованный И. - поражается ограниченный участок кожи; возможны переходные и смешанные варианты.
Ихтиоз X-сцепленный рецессивный
Ихтиоз X-сцепленный рецессивный выделен как самостоятельная форма из обыкновенного И. с помощью генетических исследований Коккейном (Е. A. Cockayne, 1933). Клин, и гистол, особенности этой формы И. были четко описаны Уэллсом (1965), Керром (1966), Куокканеном (К. Kuokkanen, 1969) и др. Болеют только мужчины; женщины (гетеро-зиготы) передают мутантный ген сыновьям; заболевание очень редкое.
Патогистология: пролиферативный гиперкератоз (гиперкератоз с гранулезом), небольшой очаговый акантоз (см.), выражена гипертрофия сосочков дермы, периваскулярные лимфоцитарные инфильтраты. В дерме количество сальных желез нормально, потовых- уменьшено. При электронной микроскопии кератогиалиновые зерна нормальной структуры увеличены в количестве. Отмечено уменьшение серина в чешуйках кожи.
Клиническая картина . Заболевание проявляется при рождении или через несколько недель после рождения. В патол, процесс вовлекается весь кожный покров, в 30% случаев в т. ч. и сгибы. Ладони и подошвы обычно не поражаются. У детей в процесс вовлечена кожа волосистой части головы, лицо, шея; с возрастом патол, изменения в указанных местах ослабевают, однако усиливаются изменения кожи на животе, груди, конечностях. Чешуйки обычно большие, темные. Гиперкератоз особенно усилен в области разгибательных, поверхностей конечностей, на локтях и коленях (цветн. рис. 4-6).
Полагают, что клинически эта форма И. проявляется обычно в виде черного И., характеризующегося коричневато-черным цветом плотно сидящих на коже чешуек, напоминающих щитки; змеевидного И., характеризующегося толстыми темными чешуйками (пластинами), многочисленными мелкими трещинами рогового слоя и крупными - до 1 см щитками грязно-серого или бурого цвета, отчего кожа напоминает змеиную; рогового И. - кожа напоминает панцирь ящерицы. В некоторых случаях поражение кожи может напоминать обыкновенный И. Нередко наблюдается дистрофия волос; характерно развитие катаракты; иногда наблюдается умственная отсталость, эпилепсия, гипогонадизм, аномалии скелета.
Ихтиоз плода
Ихтиоз плода (син.: плод арлекина, коллоидальный плод, злокачественная кератома) развивается на 4-5-м мес. беременности. Наследуется аутосомно-рецессивно.
Патогистология - пролиферативный гиперкератоз, акантоз, лимфоцитарные инфильтраты в сосочковом слое дермы.
Клиническая картина. Кожа новорожденного бывает покрыта роговым панцирем, состоящим из толстых роговых щитков серо-черного цвета, толщиной до 1 см, гладких или зазубренных, разделенных бороздами и трещинами. Губы малоподвижны, ротовое отверстие ребенка растянуто или настолько резко сужено, что едва проходимо зондом. Нос и ушные раковины деформированы, веки выворочены. Конечности уродливые (косорукость, косолапость, контрактуры), волосы и ногти отсутствуют или дистрофичны. У беременных часто бывают преждевременные роды; дети с И. могут быть мертворожденными, большинство же таких детей умирает через несколько часов или дней после рождения в результате присоединения вторичной инфекции, нарушения дыхания, сердечной и почечной недостаточности, неполноценности органов и систем.
Ихтиозиформная врожденная эритродермия
Ихтиозиформная врожденная эритродермия (син.: врожденная ихтиозиформная эритродермия Брока, гиперэпидермотрофия генерализованная Видаля, гиперкератоз врожденный Унны, гиперкератоз ихтиозиформный генерализованный или тотальный Дарье, кератоз красный врожденный Риля, кератоз эксфолиативный врожденный Коккейна) описана Л. Броком (1902); клинически подразделяется на две разновидности - небуллезную и буллезную. Небуллезную разновидность многие авторы считают тождественной ламеллярному И., буллезную разновидность современные авторы чаще называют эпидермолитическим гиперкератозом, или ихтиозом.
Ихтиоз ламеллярный
Ихтиоз ламеллярный описан Зелигманном (E. Seligmann, 1841) под термином «эпидермальная десквамация новорожденных», название «ламеллярный ихтиоз» введено Грассом и Тороком (I. Grass, L. Torok, 1895). Наследуется аутосомно-рецессивно.
Патогистология: пролиферативный гиперкератоз, иногда паракератоз (см.), умеренный акантоз, гипертрофия сосочков дермы, увеличение количества сальных и потовых желез, периваскулярные инфильтраты. При электронно-микроскопическом исследовании - увеличение количества кератиносом в верхней части шиповатого слоя, плохо контурируемые тонофибриллы, большие кератогиалиновые гранулы; в эпидермисе увеличение цементирующего межклеточного вещества, большое количество митохондрий в зернистом слое. Гистохимическими исследованиями установлено увеличение содержания окислительных ферментов (кислой фосфатазы) в эпидермисе.
Клиническая картина. Заболевание проявляется при рождении в виде так наз. коллоидального плода. Рид (W. Reed, 1972) с соавт, утверждает, что коллоидальный плод может быть проявлением не только ламеллярного И., но и эпидермолитического И., а также И., сцепленного с X-хромосомой, синдрома Шегрена-Ларссона и др. Кожа ребенка при рождении полностью покрыта тонкой сухой желтовато-коричневатой пленкой, напоминающей коллодий. В части случаев эта пленка, просуществовав нек-рое время, превращается в крупные чешуйки (ламеллярная эксфолиация новорожденных) и еще в грудном возрасте полностью исчезает; кожа на протяжении всей жизни остается нормальной. В большинстве же случаев чешуйки, образующиеся из пленки, остаются на всю жизнь, кожа под ними ярко-красного цвета (эритродермия) - собственно ламеллярный И. (цветн. рис. 7-10), клин, картина к-рого совпадает с описанным ранее небуллезным типом ихтиозиформной эритродермии. Однако некоторые авторы высказывают сомнение в их полной идентичности.
Поражение кожи сплошное, причем изменение кожи в складках часто более выражено. Кожа лица красная, натянута, шелушится, волосистая часть головы покрыта обильными чешуйками. Наблюдается повышенная потливость. Волосы и ногти обычно растут быстро (гипердермотрофия), ногтевые пластины деформируются, утолщаются, развивается подногтевой кератоз, а также кератоз ладоней и подошв (цветн. рис. 11 и 12). Описаны случаи тотальной алопеции (см.). С возрастом эритродермия уменьшается, а гиперкератоз усиливается. Характерен врожденный двусторонний выворот век (см.), являющийся одним из диагностических признаков, к-рому нередко сопутствуют кератит (см.), лагофтальм (см.), светобоязнь (см.). Иногда наблюдаются аномалии зубов, умственная отсталость.
Ихтиоз эпидермолитический
Ихтиоз эпидермолитический (син.: буллезная врожденная эритродермия Брока, акантокератолиз универсальный врожденный Никольского, врожденный ихтиозиформный эпидермолиз, гиперкератоз эпидермолитический) наследуется аутосомно-доминантно.
Патогистология. Роговой слой утолщен, с участками паракератоза, гранулез, акантоз, признаки дискератоза - круглые тельца и зерна (см. Дискератоз). В шиповатом слое - межклеточный отек, в средних и верхних отделах шиповатые клетки содержат мелкие и крупные базофильные гранулы и пикнотичные ядра, границы клеток нечеткие. Сосочки дермы гипертрофированы. В верхнем слое дермы выраженный воспалительный инфильтрат. При электронной микроскопии в роговом слое выявлены вертикальная ориентация корнеоцитов и признаки неполной кератинизации клеток, в зернистом слое - большое количество крупных клеток с выраженной ареолой вокруг ядер, содержащих базофильный кератогиалин. В шиповатом слое увеличение образования тонофибрилл, рибосом, митохондрий. Тонофибриллы в виде широких прядей, глыб, околоядерных скоплений. Структура десмосом не нарушена, расстройства комплекса десмосомы - тонофибриллы не выявляется в отличие от других акантолитических дерматозов (вульгарной пузырчатки, болезни Гужеро - Хейли - Хейли, болезни Дарье).
Клиническая картина. Заболевание проявляется с рождения. На ярко-красной коже новорожденного имеются пузыри различной величины с вялой покрышкой, положительный симптом Никольского (см. Пузырчатка), эктропиона не наблюдается. Обычно к 3-4 годам жизни количество пузырей резко сокращается, сменяясь усилением гиперкератоза в виде рыхлых роговых наслоений, локализующихся преимущественно в крупных складках, на шее, тыле кистей и стоп. Кожа сухая, но эластичная. На слизистой оболочке рта, глотки может быть лейкоплакия (см.), описаны деформации костей. Потоотделение снижено. В тяжелых случаях пузырей бывает так много, что ребенок кажется обваренным; через несколько дней, нередко при появлении пурпуры (см.), наступает смерть. Описаны и локализованные формы - в виде ограниченного поражения кожи (грудь, шея, предплечья).
Ихтиоз односторонний
Ихтиоз односторонний (син.: односторонняя ихтиозиформная эритродермия Россмана). Тил наследования неизвестен.
Патогистология: пролиферационный гиперкератоз, умеренный акантоз, периваскулярные инфильтраты воспалительного характера в сосочковом слое дермы.
Клиническая картина. Патол, процесс в виде эритемы с прогрессирующим гиперкератозом захватывает половину лица, туловища, верхнюю конечность на той же стороне; обычно сочетается с костными деформациями (рудиментарные конечности) и кистозными изменениями почки на стороне поражения кожи, а также с мозговыми нарушениями, обнаруженными с помощью электроэнцефалографии.
Ихтиоз линеарный огибающий
Ихтиоз линеарный огибающий (син.: врожденный мигрирующий дискератоз) описан Комелем (М. Cornel, 1949). Одни авторы считают это заболевание вариантом- врожденной ихтиозиформной эритродермии, другие предполагают, что это вариант вариабельной эритрокератодермии или экзематидов. Тип наследования аутосомно-рецессивный.
Патогистология: очаговый паракератоз и гранулез, подроговые полости, умеренный акантоз, небольшой отек дермы с лимфогистиоцитарным инфильтратом вокруг сосудов.
Клиническая картина. Заболевание возникает с первых дней жизни. Высыпания локализуются обычно на туловище, сгибательной поверхности конечностей и состоят из линейно расположенных полициклических или кольцевидных участков эритемы, нередко с сероватым оттенком, окруженных чуть приподнятым слабо-розовым валиком с пластинчатым шелушением и иногда небольшим количеством мелких, быстро ссыхающихся пузырьков. Склонность к изменчивости очертаний создает впечатление увеличения очагов поражения и сближает эту форму с фигурной изменчивой эритрокератодермией (см. Кератозы). Кожа локтевых сгибов и подколенных впадин утолщенная, огрубевшая (лихенизирована). На волосистой части головы мелко пластинчатое шелушение, волосы нередко изменены по типу pili torti (см. Волосы, таблица), ладонно-подошвенный гипергидроз (см.). Периодически наступают самопроизвольные ремиссии. В некоторых случаях может наступить резкое обострение с развитием универсальной эритродермии (см.), температурной реакцией и ухудшением общего состояния больного, но обычно общее состояние не нарушено, иногда беспокоит легкое жжение в очагах поражения. Возможно отставание в психическом развитии ребенка.
Ихтиоз иглистый
Ихтиоз иглистый - редкая форма И., наследуемая аутосомно-доминантно. Термин «иглистый ихтиоз» применялся в течение многих лет как название различных веррукозных иглистых линеарных образований, и потому в качестве синонимов использовались термины «эпидермальный невус», «буллезный ихтиозиформный гиперкератоз» и др., что привело к путанице в терминологии. Это объясняется клин, сходством аутосомно-доминантного заболевания с веррукозным эпидермальным (бородавчатым) невусом.
Патогистология: гиперкератоз, гранулез, дезорганизация зернистого слоя и вакуолизация специфического типа клеток зернистого и шиповатого слоев за счет внутри- и межклеточного отека, акантоз, папилломатоз.
Клиническая картина. При рождении появляется лишь выраженная эритема (без шелушения и пузырей). В течение нескольких недель эритема бледнеет, появляется диффузное шелушение с последующим развитием массивных бородавчатых роговых наслоений в виде заостренных шипов и игл, выступающих на 5-10 мм над уровнем кожи. Участки усиленного рогообразования имеют S- и V-образную линеарную формы, грязно-серый или буро-черный цвет. Ногтевые пластины могут быть утолщены, вплоть до онихогрифоза (см. Ногти). Иногда эта форма И. у мальчиков сочетается с умственной отсталостью (имбецильностью) и эпилепсией.
Дифференцируют с веррукозным невусом на основе гистол, картины.
Ихтиозиформные изменения кожи (так наз. приобретенный И.) могут наблюдаться при авитаминозе А, старении (сенильный И.), болезни Ходжкина, болезни Дауна, токсидермии, грибовидном микозе, лепре, гипотиреозе, раке внутренних органов и др. Гиперкератоз обычно выражен слабо, по типу ксероза (см.).
В 1906 г. Тояма (Т. Toyama) описал особую форму приобретенного ихтиозиформного состояния под названием «Pityriasis circinata», этиология и патогенез к-рого неясен; в дальнейшем это заболевание получило название «дисковидный ихтиоз». Заболевание наблюдается в Японии, Южной Африке и др.
Патогистология: гиперкератоз, акантоз, зернистый слон несколько увеличен, паракератоз. в дерме небольшой воспалительный инфильтрат.
Клинически проявляется в детском возрасте в виде шероховатости, сухости кожи разгибательных поверхностей конечностей, туловища; голова, лицо, половые органы, слизистые оболочки, ладони и подошвы, ногтевые пластины не поражаются. В дальнейшем на очагах поражения формируются округлые или овальные шероховатые коричневые бляшки, количество которых может быть различно. Течение хроническое, со спонтанными ремиссиями, чаще в летнее время.
Диагноз, как правило, не представляет трудности; диагноз конкретной формы И. ставится на основе клин, симптоматики в совокупности с особенностями гистол, картины и выявлением этиологии и типа наследования.
Дифференциальный диагноз И. и других форм кератозов - см. Кератозы , таблица.
Лечение
Назначают ретинол (витамин А) внутрь в больших дозах (до 30 капель 2 раза в день) повторными курсами в течение длительного времени; внутримышечно инъекции или внутрь капсулы аевита. Многими авторами описан хороший эффект при лечении детей ретинойной к-той (25 мг в сутки) в течение 25 дней с последующим снижением дозы. Назначают также пиридоксин (витамин B 6), цианокобаламин (витамин В 12), гемотерапию, препараты железа, мышьяка. В тяжелых случаях ламеллярного и эпидермолитического И. - кортикостероидные препараты внутрь. Показаны также УФО, морские купания, теплые ванны (t° 38°) с добавлением бората натрия, гидрокарбоната натрия, крахмала, морской и поваренной соли (100-200 г на ванну). Наружно - крем с концентратом витамина А, крем с 10% хлоридом натрия, 10-20% мочевиной, 2% салициловый крем, свиной жир, другие ожиряющие кремы. Курортное лечение в Пятигорске, Сочи-Мацесте и др. с применением углекислых ванн, гелиоталассотерапии.
Прогноз
Прогноз зависит от формы И. При обыкновенном, ламеллярном, X-сцепленном И., иглистом И., огибающем И. прогноз, как правило, благоприятный для жизни. Диспансерное наблюдение, профилактические курсы лечения в осенне-зимние периоды комплексом витаминов в сочетании с УФО способствуют поддержанию кожи больных в относительно благополучном состоянии.
При врожденном И., эпидермолитическом И., наследственных синдромах возможны летальные исходы, обусловленные нарушением развития жизненно важных органов и систем.
Библиография: Кряжева С. С., Вeдрова И. Н. и Елецкий А. Ю. Клинико-генетические особенности различных форм ихтиоза, Вестн, дерм, и вен., № 9, с. 17, 1977; Куклин В. Т., Галченко Л. И. и Ломбенко Ю. Н. Определение всасывания липидов через желудочно-кишечный тракт у больных ихтиозом, там же, № 10, с. 53, 1977; Потоцкий И. И. Гиперкератозы, Киев, 1977, библиогр.; Суворова K. Н. и Антоньев А. А. Наследственные дерматозы, М., 1977, библиогр.; Brocq L. Erythrodermia congenitale ichthyosiforme avec hyperepidermotrophie, Ann. Derm. Sypb. (Paris), t. 3, p. 1, 1902; Gullen S. I. a. o. Congenital unilateral ich-thyosiform erythroderma, Arch. Derm. (Chicago), v. 99, p. 724, 1969; Nebe H.u. Schwarz R. Erfahrungen mit der Vitamin-A-Saiire-Behandlung der ichthyosis congenitalarvata und der Erythrodermie ichthyosiforme congenitale, Derm. Mschr., Bd 160, S. 219, 1974; Netherton E. W. A unique case of trichorrhexis nodosa- «bamboo hairs», Arch. Derm. (Chicago), v. 78, p. 483, 1958, bibliogr.; Radhakrishnamurthy K. a. Ratnakumari C. Pityriasis rotunda, discoid ichthyosis, Indian J. Derm. Venerol., v. 39, p. 167, 1973; Rud E. Case of infantilism with tetany, epilepsy, polyneuritis, ichthyosis and pernicious anemia, Hospitalstidende, v. 70, p. 525, 1927; Wells R. S. a. Kerr С. В. Genetic classification of ichthyosis, Arch. Derm. (Chicago), v. 92, p. 1, 1965.
С. С. Кряжева.
В настоящее время все большее значение приобретает борьба с наследственными болезнями. Часто люди не придают значение незначительным изменениям состояния кожных покровов, однако даже обычное на первый взгляд шелушение может стать поводом для обращения к специалисту. Этот симптом может быть как следствием нехватки витаминов, так и признаком более серьезного недуга. Одним из таких опасных заболеваний является ихтиоз. Он приводит к ороговению отдельных участков кожи младенца.
Наследственное заболевание кожи – врожденный ихтиоз
Особенности заболевания
Ихтиоз является заболеванием, при котором нарушаются обменные процессы организма. Нарушение белкового обмена, повышение содержания в крови и моче аминокислот и липидов приводят к ухудшению базового и липидного обменов. В результате этого нарушается теплообмен, кожа хуже “дышит” – поступление кислорода в организм через кожные покровы уменьшается.
Происходят сбои в работе щитовидной железы, половых желез и надпочечников. Нарушается потоотделение. В результате снижается иммунитет, ухудшается метаболизм. Эти процессы приводят к появлению следующих признаков:
- на коже возникают покраснения и раздражения;
- сухая кожа трескается (рекомендуем прочитать: );
- образуются устойчивые воспаленные участки.
Перечисленные выше явления приводят к образованию жестких чешуек, напоминающим чешую рыбы, из-за чего заболевание и получило название. Чешуйки отделяются от кожи с трудом, мешают ребенку, создают дискомфорт.
Формы ихтиоза кожи и характерные симптомы
Болезнь классифицируется на несколько форм:
- Ихтиоз обыкновенный или вульгарный – наиболее распространенная форма. Его выявляют в возрасте до 3 месяцев, но до 3 лет возможно прогрессирование болезни. Вульгарный ихтиоз поражает в первую очередь нежную кожу подмышками, на коленных и локтевых сгибах, в паховой области, но может наблюдаться на любом участке тела. Начинается заболевание с подсыхания кожи, затем она покрывается мелкими корочками белесого или сероватого цвета. Параллельно у детей наблюдаются проблемы с зубами, ухудшается состояние ногтей и волос, возникает конъюнктивит. Болезнь ослабляет иммунную систему, открывает дорогу инфекции. В дальнейшем возможно повреждение сердечно-сосудистой системы и печени. Однако не исключено абортивное течение болезни, когда выздоровление происходит резко, без прохождения всех стадий.
- Врожденный ихтиоз возникает в период внутриутробного развития, на 4-5 месяце беременности. Кожа новорожденного покрыта черными или серыми роговыми корочками уже в момент рождения. Заболевание отражается как на развитии внутренних органов, так и на внешности младенца. Рот оказывается растянутым или суженным, что затрудняет кормление. Уши имеют неестественную форму, веки выворачиваются. Возможны нарушения скелета, образование перепонок между пальцами, отсутствие ногтей. Заболевание порой приводит к досрочным родам, гибели плода, смерти новорожденного в первые дни.
- Тяжелой формой ихтиоза является ламеллярный. Младенец покрывается крупными пластинами, создающими панцирь. Течение и последствия очень тяжелые.
- Рецессивная форма характерна исключительно для мужчин, передается х-хромосомой. Определить наличие заболевания можно на 2-й неделе жизни, иногда даже раньше. Тельце покрывается крупными темно-коричневыми пластинками, между ними располагаются трещины. Болезнь сопровождается тяжелыми последствиями в виде умственной отсталости, эпилепсии, нарушений строения скелета.
- Эпидермолитический ихтиоз также относится к врожденным. Тело новорожденного имеет ярко-красный цвет. Корочки легко снимаются, возможны кровоизлияния в кожу, приводящие к гибели младенца.
 Фото кожи новорожденного с ихтиозом
Фото кожи новорожденного с ихтиозом При менее тяжелом течении болезни площадь красных участков сокращается, однако возможны рецидивы. Начиная с 3 лет, на кожных складках образуются плотные серые наросты. Болезнь сопровождается поражением эндокринной, нервной и сердечно-сосудистой систем, спастическим параличом, анемией, олигофренией и инфантилизмом.
Тяжесть болезни зависит от глубины генной мутации. Иногда единственным проявлением недуга является сухость кожных покровов и небольшое шелушение. Наиболее распространены обыкновенная и рецессивная формы болезни у детей.
Причины возникновения болезни
Основной причиной возникновения опасного заболевания считается генная мутация. Проявления болезни наблюдаются из поколения в поколение. Ороговение кожных покровов вызывается сбоем биохимических процессов в организме.
Причины генных мутаций медицина пока определить не может. Однако известно, что нарушения белкового обмена приводят к накоплению в крови липидов и аминокислот. Растет активность ферментов, ответственных за окислительные процессы в кожных покровах. Нарушаются кожное дыхание и терморегуляция.
Некоторые формы ихтиоза являются приобретенными и поражают человека после 20 лет. Приобретенный ихтиоз вызывается болезнями, гиповитаминозом, приемом ряда лекарственных препаратов.
 Приобретенный ихтиоз может появиться после 20 лет
Приобретенный ихтиоз может появиться после 20 лет Чем опасно заболевание кожи у детей?
Ихтиоз – кожное заболевание, нарушающее нормальное функционирование всего организма. Летальный исход при врожденном ихтиозе новорожденных – явление нередкое. Однако и в тех случаях, когда ребенок не погибает, болезнь приводит к опасным для жизни патологиям.
Нарушения в работе нервной системы у детей чреваты отставанием в развитии, различными формами умственной отсталости, грозят эпилепсией. Болезнь сказывается на строении скелета, деформирует конечности, откладывает отпечаток на внешний облик ребенка.
Единственным способом избежать беды является планирование беременности. Тем людям, у которых хотя бы один член семьи имеет это наследственное заболевание, необходимо пройти тщательное обследование. Если уверенности в нормальной беременности нет, лучше отказаться от рождения ребенка, врожденный ихтиоз не поддается лечению.
Правила ухода за ребенком и лечение ихтиоза
Современная медицина не способна предложить лечение, которое поможет ребенку выздороветь. Однако это не означает, что облегчить его состояние нельзя. В арсенале врачей-дерматологов есть ряд средств, которые помогут малышу.
Это могут быть:
- Медикаментозная терапия, прием витаминов А, В, Е, С. Частое повторение курсов витаминотерапии позволяет облегчить течение болезни, избежать обострений. Малышу назначают также кортикостероидные гормоны, препараты, содержащие липамид и витамин U, смягчающие кожу и уменьшающие ороговение. Иногда ребенку переливают донорскую плазму крови.
- Местное лечение состоит в стимуляции обменных процессов кожи. Это могут быть физиотерапевтические процедуры: облучение ультрафиолетом, грязелечение, гелиотерапия. Показаны различные виды ванн: крахмальные и углекислые ванны с добавлением витамина А.
- В домашних условиях необходимо производить тщательный уход за кожей, проводить медикаментозное лечение в соответствии с назначениями врача. Проконсультировавшись со специалистом, можно дополнить лечение средствами народной медицины. Рекомендованы целебная мазь на основе масла зверобоя, травяные настои для приема внутрь и ухода за кожей.
Результат проводимого лечения сильно зависит от формы заболевания. Вульгарный и Х-сцепленный рецессивный ихтиозы жизни малыша не угрожают, если лечение производится вовремя и точно по назначению врача.
Часто люди не воспринимают всерьез незначительные изменения состояния кожных покровов. Но, поводом для обращения к врачу могут служить не только покраснения, зуд, гнойные воспаления и какие-либо новообразования, но и обычное шелушение кожи. Это может быть следствием нехватки витаминов или признаком более серьезного диагноза, например такого, как ихтиоз.
Особенности диагноза ихтиоз и его симптомы
Ихтиоз – это заболевание кожи, имеющее генетическое происхождение. Оно характеризуется нарушением процесса ороговения кожи – в эпителиальной ткани происходит сбой при выработке рогового вещества, в составе которого находятся кератогиалин, кератин и жирные кислоты. При развитии патологического процесса – гиперкератоза, начинается шелушение кожи. В зависимости от тяжести и стадии болезни могут наблюдаться легкие шелушки, а может образовываться слой, напоминающий рыбную чешую. Подобные образования могут быть серого, коричневого, темного или телесного цвета.
Как правило, это самостоятельное заболевание. Но в качестве дополнительного симптома ихтиоз может наблюдаться при следующих диагнозах:
- эритродермия Лейнера;
- дерматит Риттера;
- одна из разновидностей – эритродермическая;
- следующие синдромы – Руда , Юнга-Фогеля , Рефсума , Шегрена-Ларссона и некоторые другие.
Часто для уточнения диагноза достаточно внешнего симптома – появления подобных шероховатостей на коже. Как правило, они не проявляются на локтях и коленях, также в области паха. Иногда заболевание сопровождается зудом и болевыми ощущениями на коже. Дополнительными симптомами могут служить пониженное потоотделение, расслоение или уменьшение ногтей, трещины на них, повышение холестерина, нарушение обмена белков или жиров в организме.
Особенность заболевания заключается в его обострении в зимнее время года, при воздействии сухого морозного воздуха, тогда как в теплых странах с влажным климатом или в летний период может наблюдаться некоторое улучшение. Но данный фактор не должен отменять соблюдение медицинских рекомендаций для борьбы с подобным заболеванием. Часто при недостаточности клинической картины и анамнеза проводят гистологическое исследование, анализ крови, комплексное обследование профильными врачами.
Причины появления диагноза ихтиоз
Основные причины появления данного заболевания – в организме человека происходит мутация генов или нарушение их экспрессии – преобразования наследственной информации в белки либо рибонуклеиновую кислоту. Все эти изменения в функционировании организма передаются по наследству. В зависимости от формы болезни данные изменения у человека протекают различным образом. Могут наблюдаться выработка дефектного кератина, нехватка такого продукта, как стеролсульфатаза, а также гиперплазия базального слоя эпидермиса и другие подобные процессы.
Приобретенный ихтиоз – достаточно редкий случай. Он может возникнуть из-за недостатка витаминов, проблем с щитовидной железой или надпочечниками.
Распространенные формы заболевания ихтиоз
Существует несколько разновидностей ихтиоза, проявление которых зависит от наследственных факторов. Вот некоторые из них:
- ихтиоз арлекина;
- ламеллярный;
- вульгарный;
- эпидермолитический;
- х-сцепленный.
Иногда данный диагноз еще называют ихтиозом плода. Дети с данным диагнозом, как правило, появляются на свет недоношенными и с небольшим весом. Внешне диагноз проявляется не только шелушением кожи, но и изменением и покраснением век, ушных раковин, рта, ограничением движений суставов рук и ног. Кожа новорожденного покрыта чешуей серого или коричневого цвета с утолщениями и трещинами.
Подобное заболевание появляется вследствие мутации гена ABCA11 – укорачивается его полипептидная цепочка, вследствие чего происходят необратимые изменения при формировании плода. В результате подобного процесса нарушена функциональность липидов – они не способны к формированию рогового слоя кожи. Ихтиоз чаще всего виден уже после рождения, но, как правило, во время УЗИ можно отследить некоторые признаки развития отклонений, особенно если у родителей есть наследственная предрасположенность. Требуется ультразвуковой осмотр состояния плода – развитие рта, ушей, носа, оценивается профиль лица, также возможен отек конечностей.
Чаще всего исход заболевания неблагоприятный — новорожденные с таким диагнозом редко выживают. В некоторых случаях своевременная терапия может продлить жизнь ребенка на некоторое время.
Чаще всего подобный диагноз ставится сразу после рождения ребенка. Кожа малыша выглядит ярко-красной – эритродермия, на ней наблюдается пленка, которая затрудняет дыхание и прием пищи ребенка. Данное состояние еще называется коллоидным плодом. Через некоторое время пленка превращается в чешую, которая остается на всю жизнь или исчезает в детском возрасте, не оставляя осложнений. Если чешуйки не исчезли, то во взрослом возрасте они увеличиваются в размере, при этом краснота кожи спадает. На стопах или ладонях могут проявиться болезненные трещины, на лице – небольшое шелушение. Возможно развитие деменции – приобретенного слабоумия.
Часто наличие пленки на теле новорожденного сопровождается изменением век и губ, что также может сохраняться на протяжении жизни. Причиной подобного диагноза также является наследственная мутация генов, которая может проявляться у лиц как мужского, так и женского пола.
Подобное заболевание проявляется в период жизни от 3 до 12 месяцев, как у мальчиков, так и у девочек. Оно сопровождается роговыми пробками на волосяных фолликулах и уменьшением зернистого слоя кожи – при этом снижается величина кератогиалиновых гранул в его клетках. Для диагностики потребуется гистологическое исследование и типичный анамнез.
Вульгарный ихтиоз проявляется сухостью и шелушением кожи в области предплечий, спины, голеней. При этом раздражение отсутствует на ягодицах, внутренней поверхности бедер, под коленями и подмышками. Наиболее выраженная стадия заболевания – в период полового созревания, с возрастом проявление болезни уменьшается. Также обострение заболевания происходит в холодный зимний период, в теплом мягком климате симптомы заболевания становятся менее выраженными.
Данный диагноз часто называют врожденной буллезной эритродермией Брока
. Он проявляется сразу при рождении или в первые месяцы после родов в виде пузырьков разной величины со специфическим содержимым на красной коже, которые со временем вскрываются, образуя эрозию, а со временем эпителизируются
. Чешуя обычно линейной формы и темных оттенков, может быть расположена в крупных складках или на шее. Между пораженными участками может проглядывать здоровая кожа, что будет одним из симптомов эпидермолитического ихтиоза. С возрастом количество пузырей может снизиться, но при этом увеличится количество шелушек или чешуек.
При попадании инфекции на кожу возможно ухудшение состояния пациента. Типичного для ихтиоза изменения век – их выворота, не наблюдается. Дополнительным симптомом может служить белесая кожа ступней и ладоней с эффектом утолщения. При поражении только этих частей тела возможно проявление другого вида ихтиоза с различной мутацией генов. Для уточнения диагноза требуются внешнее обследование, анамнез и результаты гистологического исследования.
Проявляется данный вид ихтиоза у лиц мужского пола в первые месяцы жизни. Чаще всего он выглядит как крупные чешуйки кожи в виде пластинок черного или темно-коричневого оттенка. Иногда подобная чешуя может наслаиваться друг на друга, создавая слой ороговевшей кожи в виде панциря. Образования наблюдаются на задней поверхности шеи, волосистой части головы, ягодицах и бедрах, и отсутствуют на лице, стопах и ладонях. В некоторых случаях возможно помутнение роговицы, поэтому помимо врача дерматолога иногда требуется комплексный осмотр профильными врачами, в том числе и офтальмологом.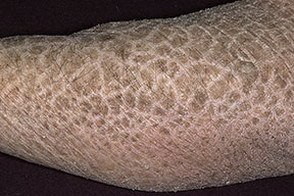
Для подтверждения диагноза может потребоваться анализ крови, а также семейная генетическая информация и общий анамнез. Облегчение заболевания может наступить в летний период года, при нахождении в теплом, влажном климате. Морозный сухой воздух могут провоцировать усугубление заболевания. Как правило, с возрастом положительной динамики не наблюдается.
Ихтиоз кожи у детей
При обнаружении каких-либо подозрительных образований на коже в виде чешуек или незначительного шелушения у ребенка стоит обратиться в медицинское учреждение.
Подобное наследственное заболевание может проявиться при развитии плода в утробе матери примерно на четвертом или пятом месяце. При этом дети рождаются с измененной структурой кожи – наличием шелушек и чешуек различного размера. Заболевание может затронуть рот, уши, веки, что может влиять на зрение и прием пищи. При подобном диагнозе возможны появление перепонок на пальцах и деформация скелета.
Чаще всего заболевание проявляет себя наиболее активно в возрасте до трех лет. Участки шелушения кожи со временем превращаются в ороговевшую кожу с так называемой рыбьей чешуей серого или темного оттенка, может наблюдаться покраснение кожи с наличием пленки. Линии на ладонях становятся ярко выраженными. Заболевание может сопровождаться зудом, жжением, болезненными ощущениями при отделении чешуек.
Помимо внешнего проявления болезни, возможны следующие изменения:
- Ухудшение структуры волос и ногтей – их расслоение и ломкость.
- Конъюнктивит глаз.
- Развитие близорукости.
- Аллергические реакции.
- Заболевания почек.
- Кариес зубов и разрушение зубной эмали.
- Сердечная недостаточность.
В подобных случаях нужно немедленно начать лечение по рекомендациям врача и под его контролем. Для новорожденных предусмотрена ранняя терапия – ребенку требуется поддержание оптимальной температуры и влажности воздуха, для чего его помещают в кувез. Проводится комплексный осмотр пациента хирургом, офтальмологом и другими профильными специалистами. Далее назначается дополнительное лечение. Оно будет выбрано в зависимости от точного диагноза — типа ихтиоза и тяжести болезни.
При лечении ребенка важно учесть психологический аспект, ведь эстетическое изменение кожи может сказаться на его общении со сверстниками.
Лечение ихтиоза
Исход заболевания в большинстве случаев зависит от тяжести болезни и степени мутации генов. При легкой степени мутации и своевременной терапии возможно благополучное лечение, или, по крайней мере, улучшение качества жизни пациента. Менее благоприятный результат прогнозируется при нарушении обмена веществ и поражении других систем организма, помимо его генетических изменений.
Как правило, лечении состоит в увлажнении кожи – это требуется для уменьшения сухости кожных покровов и уменьшению их растрескивания. Назначают лечебные мази, крема, увлажняющие средства на основе ланолина или вазелина, проводят дополнительную кератолитическую терапию. В некоторых случаях могут быть назначены ванны со специальными растворами – содовыми, крахмальными, солевыми, иногда с добавлением ромашки или шалфея.
Из препаратов иногда назначают витаминные комплексы – для кожи важны витамины группы А , Е , С , В , при необходимости — антибиотики, лекарства для поддержания функции щитовидной железы, противогрибковые средства, препараты железа. Важно поддерживать иммунитет организма. Так, в случае его ослабления могут быть рекомендованы иммуномодулирующие препараты. В процессе лечения требуется регулярно сдавать анализ мочи и крови.
- не рекомендуется длительное пребывание на солнце, перегрев кожи;
- использование мыла может способствовать дополнительной сухости кожи;
- стоит ограничить время пребывания на морозе – сухой холодный воздух может усугубить заболевания;
- благоприятным будет санаторное лечение в местах с теплым, мягким климатом, в некоторых случаях допускается купание в море.
В любом случае, нельзя заниматься самолечением, особенно при таком серьезном диагнозе. Консультация врача и строгое соблюдение его рекомендаций могут существенно улучшить качество жизни больного и предупредить развитие необратимых последствий.
При диагнозе ихтиоз важно избегать переохлаждения и длительного нахождения на морозном воздухе, а также нельзя допускать перегрева кожи на солнце.
При любых проблемах с кожей стоит обратиться к врачу, распространенное шелушение – не исключение. За ним может скрываться неприятный диагноз – ихтиоз. Ввиду его наследственного происхождения лечение бывает довольно длительным, сложным, требующим немало терпения. Важно не опускать руки, ведь современная медицина предлагает немало способов для облегчения и улучшения жизни пациента.
Статьи по теме

Первым признаком развития ихтиоза становится сухость кожных покровов. Кожа становится шершавой. Со временем она уплотняется и трескается, а на её поверхности появляются белесые или серые корочки. На поверхности ладоней и ступней кожный рисунок становится более выраженным. Ногти в поражённых областях тонкие и слабые, легко ломаются. Волосы почти не растут, а если всё же растут, то очень слабые и редкие.

Еще фотографии ихтиоза не для слабонервных. Для просмотра – нажмите на плюс>>>
При ихтиозе ребёнок может терять вес, наблюдаются нарушения умственного развития, эндокринные заболевания. Уровень иммунитета у таких детей гораздо ниже, чем у сверстников. Также наблюдаются хронические нарушения зрения: конъюнктивиты, близорукость.
Подобные нарушения наиболее выражены в возрасте до 10 лет. В более поздней возрастной категории выраженность заболевания гораздо ниже, что обусловлено сменой гормонального фона. Отличительной особенностью данного заболевания является период его обострений. Патология обычно обостряется в зимнее время, при холодном сухом воздухе. Летом, особенно при высокой влажности, состояние пациентов резко улучшается.
Обратите внимание: С целью лечения многие пациенты меняют место жительства. В условиях тёплого влажного климата болезнь практически не даёт о себе знать.
Симптомы и признаки ихтиоза
Симптомы ихтиоза в зависимости от его разновидности несколько отличаются. Чешуйки на коже могут быть различной формы и размера, по-разному располагаться на участках тела и возникать в разные периоды жизни больного.
Симптомы ихтиоза - таблица
| Разновидность ихтиоза | Период появления первых симптомов болезни | Внешний вид кожи | Расположение роговых чешуек на поверхности тела | Поражение волос, ногтей и других органов |
| Обычный ихтиоз |
| Ксеродерма:
|
|
|
Блестящий ихтиоз:
|
||||
| Белый ихтиоз: чешуйки белого цвета | ||||
| Змеевидный ихтиоз: крупные чешуйки сероватого цвета | ||||
| Простой ихтиоз: чешуйки мелкие, плотно прикреплены к основанию | ||||
| Х-сцепленный ихтиоз (синоним болезни: чёрный ихтиоз) | Первые недели жизни | Чешуйки большие, тёмного или почти чёрного цвета | По всему телу за исключением ладоней и подошв |
|
| Внутриутробно | Роговой панцирь из крупных чешуек (щитков) серо-чёрного цвета | По всему телу |
|
|
| Первые дни жизни |
|
|
|
|
| Врождённая ихтиозиформная эритродермия (болезнь Брока) | Первые дни жизни |
| По всему телу |
|
| Первые дни жизни |
| По всему телу, особенно в кожных складках (паху, локтевых и подколенных ямках) |
|
|
| Односторонний ихтиоз |
| Красный оттенок кожи |
|
|
| Первые дни жизни |
| По всему телу |
|
Разновидности ихтиоза - фотогалерея
При вульгарном ихтиозе поражается вся поверхность кожи
При эпидермолитическом ихтиозе кожа производит впечатление ошпаренной
Ихтиозиформная эритродермия Брока - разновидность врождённого ихтиоза
При ламеллярном ихтиозе кожа покрыта плотными чешуйками в виде щитков
Для иглистого ихтиоза характерны роговые разрастания
В ряде случаев ихтиоз является частью изменений в организме, вызванных поломкой генов. Итогом становятся устойчивые сочетания кожных явлений и некоторых других аномалий строения и работы внутренних органов.
Наследственные болезни, сопровождающиеся развитием ихтиоза - таблица
| Название патологии | Тип наследования | Симптомы |
| Синдром Нетертона | Аутосомно-рецессивный |
|
| Синдром Шегрена-Ларссона | Аутосомно-рецессивный |
|
| Синдром Рефсума | Аутосомно-рецессивный |
|
| Синдром Руда | Аутосомно-рецессивный |
|
| Синдром Попова | Неизвестен |
|
Клиническая картина отдельных форм ихтиоза
Простой, обыкновенный, или вульгарный ихтиоз
Представляет собой наиболее распространенную форму заболевания. Он проявляется не сразу при рождении, а на третьем месяце жизни и позже - до 1 года. Половое отличие в частоте заболеваемости отсутствует.
Клинические симптомы этой формы заболевания:
- муковидное, отрубевидное и мелкопластинчатое шелушение;
- фолликулярный гиперкератоз;
- выпадение волос;
- выраженность ладонного и подошвенного рисунков кожи; иногда, особенно при сопутствующей патологии эндокринной системы, на подошвах и ладонях имеется шелушение;
- сухость, шероховатость, деформация, истончение и ломкость ногтевых пластинок.
Поражение кожных покровов в виде выраженной сухости и шероховатости носит генерализованный характер, за исключением боковых поверхностей лица, шейной, подмышечных и ягодичной областей, внутренней поверхности бедер, сгибательных поверхностей в области коленных и локтевых суставов.
Окраска чешуек различная - от белесоватой до серовато-черной. Наиболее выраженные изменения отмечаются в зоне коленей и локтей, а по передней поверхности голеней чешуйки имеют сходство с чешуей рыб.
Поражение устьев сально-волосяных фолликулов в виде фолликулярного кератоза является наиболее характерным симптомом обыкновенного ихтиоза. Он заключается в закупорке устьев небольшими пробками, состоящими из масс рогового эпителия, в результате чего образуются узелки, бугорки размером от 1 до 3 мм со скрученным пушковым волосом в центральной части. Бугорки имеют телесную или красновато-серую окраску, покрыты чешуйками и иногда окружены красноватым венчиком.

Фолликулярный кератоз придает коже шероховатый вид (симптом «терки») и может локализоваться по всей поверхности кожи, кроме ладоней и стоп, но чаще всего - в области плечевого пояса, ягодиц и бедер. Он особенно выражен в юности и к среднему возрасту оставляет после себя точечные атрофические рубчики, являющиеся единственным свидетельством ихтиоза у членов семьи.
Рецидивы ихтиоза возникают при сухом воздухе и в холодное время года. С возрастом происходит улучшение состояния, особенно в летнее время или/и в условиях влажного теплого климата. Нередко в подростковом возрасте наступает период кратковременной ремиссии. В дальнейшем (к 25 годам) шелушение становится значительно менее выраженным или прекращается полностью, но сохраняются характерные изменения кожи ладоней и стоп.

Фолликулярный ихтиоз
От фолликулярного гиперкератоза как симптома при вульгарном ихтиозе отличается фолликулярный ихтиоз, или болезнь Дарье (фолликулярный вегетирующий кератоз), в котором различают 4 формы. В отличие от вульгарного ихтиоза, болезнь Дарье развивается в детстве или в подростковом возрасте, имеет прогрессирующий характер, обостряется под влиянием ультрафиолетового излучения. Узелки имеют характер плотных бородавчатых растущих папул, при слиянии которых в складках кожи возникает мокнутие. Элементы, как правило, расположены симметрично. Их основная локализация - волосистая часть головы, заушная зона, лицо, межлопаточная зона, области грудины и крупных складок.
X-сцепленный ихтиоз
Им страдают преимущественно мальчики. Носителем патологического гена является мать. Девочки могут заболеть в том случае, если болел отец, а мать - носитель гена. Заболевание можно диагностировать уже при рождении (редко) или через 2-6 недель. Менее тяжелые формы манифестируют позже, но до 1 года после рождения.
Клиническая симптоматика присуща только для этой формы заболевания. Крупные чешуйки плотно прилегают к поверхности кожи и имеют темно-коричневую (грязную) окраску. Характерная локализация поражений - задние отделы шеи, боковые поверхности грудной клетки, кожа разгибательной поверхности конечностей.
Значительно менее специфический характер гиперкератоз имеет в области естественных складок кожи. Не поражаются лицо, ладони и подошвы, но в этих отделах отмечаются явления гипергидроза. Шелушение муковидного типа и фолликулярный кератоз для этой форме не свойственны.
У 50% больных выявляется роговичное помутнение, которое не сопровождается снижением остроты зрения. Кроме того, иногда патология кожи сочетается с другими нарушениями - с крипторхизмом, с гипогонадотропным гипогонадизмом, с отсталостью умственного развития. У женщин-носителей мутированного гена возможно развитие первичной родовой слабости.
Течение болезни ухудшается в зимний сезон. Клиническая картина по мере увеличения возраста не улучшается.

Встречается с одинаковой частотой среди женского и мужского пола. Чаще встречается у детей, родившихся от родителей, которые являются близкими родственниками. Нередко эти дети умирают еще в возрасте новорожденного.
Заболевание проявляется сразу при рождении блестящей тонкой плотной пленкой рогового слоя эпидермиса, имеющей желтовато-коричневую окраску. Пленка, из-за которой подобные новорожденные получили название «коллоидный плод», покрывает все тело. Во время движений ребенка она растрескивается и на протяжении нескольких недель отделяется в виде тонких пластин крупных размеров. При этом обнажаются отечные красные участки кожи.
С возрастом интенсивность красной окраски уменьшается, но повышается степень крупнопластинчатого шелушения. Сами пластинки имеют многоугольную форму и серовато-коричневый цвет. Они плотно фиксированы в центральной части, их края отслаиваются и приподнимаются, подобно черепице.
Поражение носит диффузный характер. В локтевых и коленных областях кожа утолщается, иногда возникают бородавчатые разрастания эпидермиса, а на спине из-за образовавшихся складок кожа приобретает поперечную волнистость. Ладонные и подошвенные поверхности также подвержены избыточному ороговению.
Кроме того, происходит истончение и выпадение волос по типу краевой алопеции, ногтевые пластины, наоборот, утолщаются и быстро растут в длину. Из-за стягивания кожи формируются «монголоидные» глаза, деформируются ушные раковины.
Смертность при этой форме достигает 20% в основном из-за закупорки потовых желез, избыточной потери влаги в области множественных трещин, повышения температуры тела до высоких показателей даже при минимальных физических нагрузках или повышении температуры окружающей среды, присоединения вторичной инфекции и развития септических состояний.

Диагностические мероприятия
Правильный диагноз ставится после тщательного исследования кожных покровов младенца и проведения соответствующих анализов, так как очень часто врожденную форму путают с дерматитом Риттера и эритродермией Лейнера-Муссу.
Десквамативную эритродермию Лейнера-Муссу можно обнаружить в первые два месяца жизни младенца: эпидермис воспален и немного отечен, кожные складки шелушатся. И буквально за несколько дней все кожные покровы вовлекаются в этот процесс.
Дерматит Риттера развивается на седьмой день после рождения. Эпидермис красного цвета, шелушится в районе естественных отверстий малыша (пупок, анальное отверстие). Далее процесс распространяется на все тело, и чешуйки начинают отпадать с формированием эрозий. Дополнительно повышается температура тела, присоединяются диспепсические явления и токсикоз.
Х-сцепленную и обыкновенную форму можно перепутать с глютеновой болезнью, для которой также характерно шелушение эпидермиса, нарушение структуры ногтевой пластины и волосяных фолликул.
Сопутствующие проблемы
Маленькие дети и подростки плохо переносят заболевание. Причины заключаются в сбое работы систем организма:
- Ребенок медленно растет, не набирает вес, выглядит неуклюжим, часто болезнь сопровождается недостатками в умственном развитии.
- Заболевание усиливает выделение кожного сала, это нарушает структуру волос, они могут даже выпадать. Ногтевые пластины ребенка становятся тонкими и хрупкими.
- Иммунитет ослабевает, а потому часто развиваются вирусные заболевания.
- Болезнь провоцирует нарушение обмена веществ, работы эндокринной системы и гормонального обмена.
- Значительно повышается холестерин, что приводит к заболеванию сердца и сосудов.
- Развивается «куриная слепота» - заболевание, при котором человек не различает в темноте предметы.
Проблемы особенно выраженно проявляются в зимний период. Лечение должно сопровождаться правильным питанием и гигиеническими процедурами кожи. Нельзя исключать ежедневные прогулки. Лечение также требует принятия солнечных ванн.
Прогноз:
Прогноз зависит от формы ихтиоза. При обыкновенном, ламеллярном и Х-сцепленном рецессивном ихтиозе он, как правило, благоприятный для жизни. Диспансерное наблюдение у дерматолога, профилактическое лечение в осенне-зимние периоды комплексом витаминов в сочетании с УФ-облучейием, санаторно-курортное лечение способствуют поддержанию кожи больных в относительно благоприятном состоянии. При врожденном И., особенно сочетающемся с дефектами нервной и эндокринной систем, нередко отмечаются летальные исходы, обусловленные нарушением развития жизненно важных органов и систем.
Диагностика заболевания
Ихтиоз имеет столь выраженные симптомы, что специалист без труда сможет определить заболевание. Оно сходно по своим проявлениям с себореей и псориазом, поэтому дифференциальной диагностикой занимается специалист-дерматолог.
После осмотра кожных покровов врач назначит пройти несколько дополнительных обследований:
- общий и биохимический анализы крови;
- общий анализ мочи;
- соскоб эпидермиса.
Если родитель страдает ихтиозом или в роду есть больные этим заболеванием, врачи предлагают сделать специальный анализ кожи плода. У ребенка в утробе берется биопсия кожного покрова. Провести исследование можно примерно на 20 неделе беременности. К сожалению, другие методы диагностики в отношении еще не родившегося ребенка бессильны. Если результат положительный, специалист предложит прервать беременность.
Ихтиоз не передается детям от больных родителей только в 3% случаев. Именно поэтому врачи рекомендуют пациентам с этим диагнозам воздержаться от рождения детей.
Лечение
Генетические формы ихтиоза не поддаются полному излечению, а при приобретенных формах этого дерматологического заболевания больному показана терапия основного недуга, вызвавшего эту патологию. В настоящее время ведутся исследования, направленные на создание препаратов, которые были бы способны оказывать влияние на измененные гены и способствовать их восстановлению. Вполне возможно, что их создание позволит больным с наследственными формами ихтиоза избавляться от этого неприятного и тяжелого заболевания.
Лечение всех форм ихтиоза проводится врачом-дерматологом. Необходимость госпитализации больного определяется тяжестью клинического случая.
Больным с различными формами наследственного ихтиоза могут назначаться следующие препараты:
- витамины А, С, Е и группы В;
- никотиновая кислота;
- гормональные препараты: инсулин, гормоны щитовидной железы, глюкокортикостероиды (по показаниям);
- минеральные добавки с калием, фитином, железом;
- препараты с алоэ;
- иммуномодулирующие средства;
- переливания плазмы и введение гамма-глобулина;
- антибиотики (при присоединении вторичной инфекции);
- масляный раствор ретинола (в виде капель при вывороте век).
Для местного лечения больным с ихтиозом могут назначаться:
- использование специальных средств для общей гигиены и ухода за кожей: гель, крем и шампунь Лостерин;
- липотропные препараты с липамидом и витамином U;
- ванны с марганцовкой, отваром ромашки, тысячелистника или шалфея;
- нанесение детского крема с витамином А;
- лечебные солевые, углекислые и крахмальные ванны;
- нанесение кремов с АЕвитом, мочевиной, винилином и хлористым натрием (для взрослых);
- грязелечение;
- ультрафиолетовое облучение (в субэритемных дозах);
- воздействие морскими водорослями, водой или иными продуктами моря.
- прием настоя фитосбора из крапивы, зерен овса, цветков пижмы, плодов рябины и травы хвоща, пустырника и подорожника;
- прием настоя фитосбора из травы пустырника, пижмы, подорожника, хвоща и корней пырея;
- мазь на основе масла зверобоя, воска, прополиса, живицы, чистотела и сливочного масла;
- ванны с настоями лекарственных трав (хвои, чая, календулы, сенной трухи и др.);
- ванны с содой, бурой и глицерином, солью и бурой.
План лечения ихтиоза составляется для каждого пациента индивидуально и зависит от формы и тяжести заболевания. Помимо комплексной общей и местной терапии таким больным и их семьям показана работа с психологом, т. к. это заболевания всегда сопряжено с нарушением психологического равновесия. В свою очередь, своевременное устранение стрессов, внутренних переживаний и проблем с отчуждением от социума оказывает положительное влияние не только на состояние психики больного, но и способствует улучшению общего состояния пациента. Постоянная психологическая поддержка предупреждает более быстрое прогрессирование недуга, которое может провоцироваться неблагоприятным эмоциональным фоном.
Прогноз ихтиоза в большинстве случаев неблагоприятный, т. к. даже при легком течении этого недуга у больного часто присоединяются системные патологии, а прогрессирование обменных нарушений приводит к развитию осложнений. Единственным способом профилактики наследственных форм ихтиоза является планирование беременности с обязательным определением степени риска рождения ребенка с такой патологией.
Парам, в которых эта патология наблюдается у одного из родителей, рекомендуется отказ от рождения собственных детей, услуги по ЭКО с использованием донорского материала (яйцеклеток или спермы) или усыновление.
При выявлении аномалий плода уже во время беременности женщине может рекомендоваться ее искусственное прерывание.
Прогноз и осложнения ихтиоза Арлекина
Прогноз неблагоприятный: 50% новорожденных умирают в первые несколько суток после рождения. Те, кто пережил критический момент, позже могут бороться с:
- глазными осложнениями (в результате стойкого выворота век);
- замедлением роста;
- нарушениями двигательных способностей;
- психологическими проблемами и отсутствием социальных навыков.
Длительный прием ретиноидов может давать осложнения на печень, почки, сердечнососудистую систему. К сожалению, жизнь людей с таким диагнозом в целом связана с огромными мучениями, но медицина не стоит на месте, и каждый день появляются новые методики, значительно улучшающие состояние пациента.
Основные причины ихтиоза кожи
В основе эпидемиологии ихтиоза кожи лежит генная мутация, которая не полностью изучена наукой и медициной. Медики и ученые не в состоянии с точностью сказать, что вызывает развитие ихтиоза, но с точности уверены, что болезнь может развиться на фоне следующих факторов:
- наследственность;
- нарушение обменных процессов;
- патологии щитовидной железы;
- нарушения функциональности половых желез, надпочечников;
- сдвиг в работе или формировании клеточного иммунитета.
В случаи, когда ихтиоз кожи приобретенный, его причиной могут становиться другие патологические нарушения в организме: рак, хроническая почечная недостаточность, болезни щитовидной железы. Не редко, ихтиоз кожи протекает вместе с сопутствующими дерматологическими заболеваниями хронического течения: экзема или другие формы дерматита.
Симптомы и разновидности вульгарного ихтиоза
Есть две разновидности Ichthyosis vulgaris:
- аутосомно-доминантная;
- рецессивная, связанная с полом (Х-хромосомальная).
Данные разновидности отличатся по клинической картине.
Аутосомно-доминантная форма означает, что мутированные гены наследуются независимо от пола (как мужчины, так и женщины могут быть носителями мутации). Вначале кожа новорожденного не повреждена – симптомы проявляются в конце первого года жизни, иногда – чуть позже (на втором году).
Характерные признаки:
- наличие желтых или коричневых пятен (образованных из роговых клеток поверхностных слоев эпидермиса) размером от нескольких миллиметров до нескольких сантиметров, которые напоминают рыбью чешую;
- изменения, как правило, расположены в пределах грудной клетки, спины, верхних и нижних конечностей (симметрично);
- в целом покровы на всем теле становятся сухими из-за снижения секреции кожного сала и пота, часто наблюдается фолликулярный кератоз на ногах и ягодицах;
- на коже головы тоже наблюдаются характерные отслоения, но волосы при этом не повреждаются.

Часто болезнь сосуществует с фолликулярным кератозом, гиперкератозом внутренних поверхностей рук и ног и атопическим дерматитом.
Важно знать! Ихтиоз вульгарный у детей аутосомно-доминантного типа спонтанно исчезает с наступлением половой зрелости. То есть, даже если вы не будете проводить фармакологическое лечение, малыш «перерастет» эту болезнь.
Рецессивная (Х-хромосомальная форма)
встречается исключительно у мужчин (женщины являются только носителями дефектного гена) и проявляется уже в момент рождения или первые месяцы жизни. Чешуйчатые изменения поражают все тело, а также область в подмышках, паху, сгибах локтевых суставов и подколенной области. Симптомы ухудшаются с возрастом.
Кроме того, у пациентов наблюдаются:
- нарушения зрения (воспаление роговицы, катаракта);
- проблемы с опорно-двигательным аппаратом (неправильное развитие хрящевой и костной ткани, мышечная атрофия);
- потеря слуха;
- нарушения со стороны центральной нервной системы (мышечные спазмы и умственная отсталость).
Следует отметить, что рецессивная форма встречается очень редко – 1 случай на 6000 человек.
Причины появления диагноза ихтиоз
Основные причины появления данного заболевания – в организме человека происходит мутация генов или нарушение их экспрессии – преобразования наследственной информации в белки либо рибонуклеиновую кислоту. Все эти изменения в функционировании организма передаются по наследству. В зависимости от формы болезни данные изменения у человека протекают различным образом. Могут наблюдаться выработка дефектного кератина, нехватка такого продукта, как стеролсульфатаза, а также гиперплазия базального слоя эпидермиса и другие подобные процессы.
Приобретенный ихтиоз – достаточно редкий случай. Он может возникнуть из-за недостатка витаминов, проблем с щитовидной железой или надпочечниками.
Причины фолликулярного поверхностного ихтиоза
Фолликулярный кератоз является мультифакторным заболеваниям. Из главных причин можно выделить:
- Авитаминоз жирорастворимых витаминов (в основном А и Е).
- Нарушение питания: несбалансированный рацион, отсутствие регулярных приемов пищи, избыток в ней углеводов. Недостаточное потребление воды.
- Чрезмерные стрессы, психоэмоциональное перенапряжение.
- Прием некоторых лекарственных средств (глюкокортикостероиды, половые гормоны, гормоны гипофиза).
- Суровые погодные условия.
Фолликулярный поверхностный ихтиоз возникает на фоне слишком быстрого ороговения эпидермиса на отдельных участках кожи. Кератин, входящий в состав рогового слоя кожи, закупоривает устья волосяных фолликулов, образуя собой так называемую «пробку», которая возвышается над поверхностью тела.
Ихтиоз на фото с описанием 7 штук







Недуг несёт угрозу жизни. Дети рождаются с маленьким весом. Современная медицина достигла успехов в сохранении жизни маленьким страдальцам.
Если раньше при системной инфекции младенец не выживал, так как нарушалась терморегуляция, то сейчас медицина способна сохранить им жизнь.
Классификация приобретенного ихтиоза
- симптоматический, спровоцированный какой-либо патологией или являющийся одним из признаков основного заболевания; ими могут быть нарушения функции щитовидной железы или надпочечников, дисфункции нейро-вегетативной системы, гипо- или авитаминоз “A”, заболевания крови и злокачественные новообразования, аутоиммунные, воспалительные и инфекционные заболевания, метаболические нарушения, непереносимость отдельных лекарственных препаратов или пищевых продуктов и т. д.;
- дисковидный;
- сенильный, или старческий.
В соответствии с классификацией, предложенной в 1990 г. (К. Н. Суворова), в основе которой лежат клинические симптомы, различают такие формы заболевания, как:
- простой, или обыкновенный ихтиоз, характерный поражением всех кожных покровов и мелкими чешуйками;
- блестящий - тоже поражает почти все кожные покровы, исключая крупные складки, но прозрачные с сероватым оттенком чешуйки расположены мозаично;
- змеевидный, при котором поражается кожа разгибательных поверхностей конечностей и боковых поверхностей тела, крупные чешуйки имеют серовато-коричневую окраску.
За основу еще одной классификации взята степень тяжести заболевания, по которой определяется форма последнего:
- тяжелая, исходом которой является смерть новорожденного ребенка;
- среднетяжелая, совместимая с жизнью;
- поздняя, когда первые симптомы патологии появляются только на втором месяце после рождения.
Эти и другие классификации в тех или иных случаях могут быть удобны в практической работе, но в Международной классификации болезней ихтиозы помещены под рубрикой «Другие врожденные аномалии» и отнесены к классу «Врожденных аномалий, деформаций и хромосомных нарушений». В этой же классификации они подразделяются на ихтиоз:
- Простой (вульгарный) - аутосомно-доминантный типа наследования.
- Сцепленный с X-хромосомой (женская) - рецессивный.
- Пластинчатый, или ламеллярный - аутосомно-рецессивный.
- Врожденная буллезная ихтиозиформная эритродермия - аутосомно-доминантный.
- Ихтиоз плода - аутосомно-рецессивный.
- Другой врожденный ихтиоз.
- Врожденный ихтиоз неуточненный.
Мутированные гены, передающиеся по наследству, контролируют ферментные системы и биохимические процессы кератинизации, которые полностью пока не расшифрованы. В их основе лежит патологическое развитие профиларгина - клеточного белка, содержащегося в кератиноцитах. В норме в результате биохимических процессов он распадается на филаргин и комплекс молекул, который называется увлажняющим фактором (NMF).
В результате генной мутации происходят нарушение увлажнения кожи, избыточный синтез неполноценного кератина, являющегося белком волос, кожи и ногтей, чрезмерно быстрое ороговение эпителия. Нарушение обменных процессов, особенно белкового и жирового, ведет к нарушению барьерной функции кожи и накоплению в крови холестерола, а между клетками рогового и других слоев - различных комплексов продуктов обмена, в частности, аминокислотного, оказывающих цементирующий эффект. Также замедляется отторжение рогового слоя, так как он плотно скреплен с подлежащими слоями, нарушаются процессы потоотделения и дыхания кожи, снижается местный иммунитет. Учитывая большую площадь поражений, все это не может не отражаться на функции нейро-эндокринной и других систем организма.
Таким образом, главной причиной большинства форм ихтиоза является мутация генов или нарушение их развития. Предполагается возможность мутации в нескольких точках одного гена или участие в этом процессе нескольких различных генов, что и обусловливает наличие большого числа клинических форм заболевания.
Патологическое ороговение развивается по следующему механизму:
- Избыточная продукция кератина, как правило, с измененной структурой.
- Ускоренное перемещение кератиноцитов к роговому слою от базального.
- Укрепление связей между клетками рогового слоя и замедленное их отторжение.
- Дистрофические изменения эпителия, формирование вакуолей (пузырьков) в верхних слоях эпидермиса и увеличение толщины рогового слоя.
- Нарушение образования филаргина и NMF, приводящее к избыточной потере воды через кожные покровы. Это обусловливает их сухость и характерное шелушение.
Лечение народными средствами
Возможно лечение фолликулярного поверхностного ихтиоза народными средствами. Наиболее популярны такие рецепты:
- Срезать толстый лист алоэ, обернуть тонкой бумагой и заморозить на срок до 3 суток. Нарезать тонкими пластинками и прикладывать к пораженным местам на ночь под марлевую повязку.
- Смазывать пораженную кожу прополисом.
- Натереть одну молодую картофелину на мелкой терке, прикладывать полученную кашицеобразную смесь к пораженным участкам на три часа три дня подряд.
Народные методы лечения

Как лечить ихтиоз, используя народные средства, грамотно сможет объяснить фитотерапевт. В лечении патологии хорошо себя проявили следующие растения: облепиха, пижма, хвощ, пустырник и левзея, посевной овес и рябина, пион, элеутерококк колючий, пырей и аралия высокая. Можно брать или один вид, или несколько видов лечебных растений: пижма – две части; сердечный пустырник – одна часть; подорожник – две части; хвощ – одна часть; пырей – четыре части. Смесь заливается горячей водой (500 мл), настаивается. Употребляют настой по половине чашки 2 раза в день. Прием – 1 месяц. Дальше 10 дней - перерыв. Курс следует повторить.
Первые симптомы и лечение ветрянки у детей и подростков
Причины и факторы развития
Большинство форм ихтиоза являются наследственными болезнями. Вся информация о человеке заключена в молекуле ДНК. Её отдельные участки - гены - ответственны за конкретные аспекты деятельности организма. Ихтиоз - результат поломки того участка ДНК, который управляет обновлением слоёв эпидермиса. Передача неправильного гена по наследству отличается при разных формах болезни. Один неправильный ген приводит к появлению следующих разновидностей ихтиоза:

Такой механизм наследования носит название аутосомного-доминантного. Как правило, болезнь прослеживается в родословной в каждом поколении. При аутосомно-рецессивном типе наследования родители ребёнка здоровы, однако каждый из них передал свой неправильный ген ихтиоза. Вероятность рождения больного ребёнка в этом случае меньше, чем в предыдущем. Родители зачастую не подозревают о носительстве неправильных генов, поскольку ихтиоз может проявляться только в некоторых поколениях родословной. По такому механизму наследуются следующие типы ихтиоза:

В некоторых случаях неправильный ген ихтиоза расположен в Х-хромосоме. У таких женщин проявлений болезни не наблюдается, поскольку они имеют нормальный ген во второй Х-хромосоме. У мужчин Х-хромосома одна, унаследованная от матери. Если в ней находится неправильный ген, у мальчика развивается ихтиоз. Девочки в такой семье не болеют, но передают дефектный ген потомству (носительство).
Тайна ДНК - видео
По-видимому, ороговением верхнего слоя кожи управляют одновременно несколько генов. При их поломке изменения на коже и внутри организма схожи, однако различаются некоторыми особенностями. В норме скорость ороговения верхнего слоя эпидермиса сопоставима со скоростью обновления других - зернистого, блестящего и шиповатого. При ихтиозе эта ситуация кардинально меняется. Нижние слои растут с обычной или замедленной скоростью. Роговой слой при этом растёт чрезвычайно быстро, поэтому во много раз превосходит по толщине нормальный. В некоторых случаях ихтиоз может развиться по причинам, не связанным с наследственностью:

При ихтиозе изменяется сам характер кожного покрова. В норме ороговевшие чешуйки настолько малы, что неразличимы невооружённым взглядом. При ихтиозе эпидермис ороговевает с образованием крупных очень плотных чешуек различного оттенка, соединённых с нижними слоями основанием. Между рядами чешуек формируются глубокие трещины. Вся картина напоминает рыбью чешую или крокодиловую кожу.
Ихтиоз - проблема не только косметическая. От изменений кожного покрова страдает весь организм. Трещины между чешуйками - широкие ворота для инфекции. В норме кожа защищает человека от попадания в ткани болезнетворных микробов. Этому способствует целостность покрова и дружественные бактерии, обитающие на поверхности под пристальным контролем иммунитета. При ихтиозе отдельные чешуйки не являются препятствием для микробов, поэтому болезнь часто осложняется воспалением глубоких тканей и проникновением возбудителя в кровь (сепсисом). Чешуйчатый кожный покров не способен выполнять ещё одну важную работу - поддерживать должную температуру внутри тела. Для больных ихтиозом опасно и переохлаждение, и перегрев.
Пластинчатый ихтиоз - видео
Распространенные формы заболевания ихтиоз
Существует несколько разновидностей ихтиоза, проявление которых зависит от наследственных факторов. Вот некоторые из них:
- ихтиоз арлекина;
- ламеллярный;
- вульгарный;
- эпидермолитический;
- х-сцепленный.
Иногда данный диагноз еще называют ихтиозом плода. Дети с данным диагнозом, как правило, появляются на свет недоношенными и с небольшим весом. Внешне диагноз проявляется не только шелушением кожи, но и изменением и покраснением век, ушных раковин, рта, ограничением движений суставов рук и ног. Кожа новорожденного покрыта чешуей серого или коричневого цвета с утолщениями и трещинами.
Подобное заболевание появляется вследствие мутации гена ABCA11 – укорачивается его полипептидная цепочка, вследствие чего происходят необратимые изменения при формировании плода. В результате подобного процесса нарушена функциональность липидов – они не способны к формированию рогового слоя кожи. Ихтиоз чаще всего виден уже после рождения, но, как правило, во время УЗИ можно отследить некоторые признаки развития отклонений, особенно если у родителей есть наследственная предрасположенность. Требуется ультразвуковой осмотр состояния плода – развитие рта, ушей, носа, оценивается профиль лица, также возможен отек конечностей.
Чаще всего исход заболевания неблагоприятный - новорожденные с таким диагнозом редко выживают. В некоторых случаях своевременная терапия может продлить жизнь ребенка на некоторое время.
Чаще всего подобный диагноз ставится сразу после рождения ребенка. Кожа малыша выглядит ярко-красной – эритродермия, на ней наблюдается пленка, которая затрудняет дыхание и прием пищи ребенка. Данное состояние еще называется коллоидным плодом. Через некоторое время пленка превращается в чешую, которая остается на всю жизнь или исчезает в детском возрасте, не оставляя осложнений. Если чешуйки не исчезли, то во взрослом возрасте они увеличиваются в размере, при этом краснота кожи спадает. На стопах или ладонях могут проявиться болезненные трещины, на лице – небольшое шелушение. Возможно развитие деменции – приобретенного слабоумия.
Часто наличие пленки на теле новорожденного сопровождается изменением век и губ, что также может сохраняться на протяжении жизни. Причиной подобного диагноза также является наследственная мутация генов, которая может проявляться у лиц как мужского, так и женского пола.
Подобное заболевание проявляется в период жизни от 3 до 12 месяцев, как у мальчиков, так и у девочек. Оно сопровождается роговыми пробками на волосяных фолликулах и уменьшением зернистого слоя кожи – при этом снижается величина кератогиалиновых гранул в его клетках. Для диагностики потребуется гистологическое исследование и типичный анамнез.
Вульгарный ихтиоз проявляется сухостью и шелушением кожи в области предплечий, спины, голеней. При этом раздражение отсутствует на ягодицах, внутренней поверхности бедер, под коленями и подмышками. Наиболее выраженная стадия заболевания – в период полового созревания, с возрастом проявление болезни уменьшается. Также обострение заболевания происходит в холодный зимний период, в теплом мягком климате симптомы заболевания становятся менее выраженными.
Данный диагноз часто называют врожденной буллезной эритродермией Брока. Он проявляется сразу при рождении или в первые месяцы после родов в виде пузырьков разной величины со специфическим содержимым на красной коже, которые со временем вскрываются, образуя эрозию, а со временем эпителизируются. Чешуя обычно линейной формы и темных оттенков, может быть расположена в крупных складках или на шее. Между пораженными участками может проглядывать здоровая кожа, что будет одним из симптомов эпидермолитического ихтиоза. С возрастом количество пузырей может снизиться, но при этом увеличится количество шелушек или чешуек.
При попадании инфекции на кожу возможно ухудшение состояния пациента. Типичного для ихтиоза изменения век – их выворота, не наблюдается. Дополнительным симптомом может служить белесая кожа ступней и ладоней с эффектом утолщения. При поражении только этих частей тела возможно проявление другого вида ихтиоза с различной мутацией генов. Для уточнения диагноза требуются внешнее обследование, анамнез и результаты гистологического исследования.
Проявляется данный вид ихтиоза у лиц мужского пола в первые месяцы жизни. Чаще всего он выглядит как крупные чешуйки кожи в виде пластинок черного или темно-коричневого оттенка. Иногда подобная чешуя может наслаиваться друг на друга, создавая слой ороговевшей кожи в виде панциря. Образования наблюдаются на задней поверхности шеи, волосистой части головы, ягодицах и бедрах, и отсутствуют на лице, стопах и ладонях. В некоторых случаях возможно помутнение роговицы, поэтому помимо врача дерматолога иногда требуется комплексный осмотр профильными врачами, в том числе и офтальмологом.
Для подтверждения диагноза может потребоваться анализ крови, а также семейная генетическая информация и общий анамнез. Облегчение заболевания может наступить в летний период года, при нахождении в теплом, влажном климате. Морозный сухой воздух могут провоцировать усугубление заболевания. Как правило, с возрастом положительной динамики не наблюдается.
Методы распознавания ихтиоза
Диагностика ихтиоза - задача для опытного специалиста-дерматолога. Для установления верного диагноза используются следующие методы:

Дифференциальная диагностика ихтиоза проводится с кожными заболеваниями, сопровождающимися покраснением, появлением пузырей и других дефектов:

Как лечить ихтиоз кожи
На данный момент нельзя вылечить ихтиоз, можно только снизить интенсивность симптомов, а это значительно влияет на качество жизни. Также необходимо лечить сопутствующие патологии.
Внимание! Лечение должно проходить под строгим наблюдением врача-дерматолога. Оно может происходить как в стационарных, так и в амбулаторных условиях. Всё зависит от тяжести заболевания.
Основные методы лечения ихтиоза:
- коррекция гормонального фона;
- препараты местного действия;
- физиотерапия;
- витаминотерапия.
Если к ихтиозу присоединяется бактериальная инфекция, назначается курс антибактериальных препаратов. Они должны подбираться с учетом антибиотикограммы.
Также рассмотрим лечение ихтиоза народными средствами, которые способны облегчить состояние больного.
Гормональный фон
Обязательно необходимо заниматься коррекцией гормонального фона. При ихтиозе поражается щитовидная, поджелудочная железы.
При гипотиреозе назначаются препараты щитовидной железы – тиреоидин, тиреотом, тиреокомб. При недостаточности поджелудочной используют инсулин. Схема лечения подбирается строго индивидуально.
Препараты местного действия
Применяются средства для увлажнения кожи, отшелушивания роговых чешуек.
- Мазь Вазелин. Увлажняет и смягчает кожу. Оказывает дерматопротекторное действие. Наносится на пораженную очищенную кожу.
- Крем Дерматол. Обладает мембранопротекторным действием, предупреждает воспалительные процессы, увлажняет, повышает эластичность кожи. Насыщает ее липидами, обладает противоаллергическим действием. Наносится на пораженную область кожи тонким слоем 2 раза в день. Курс составляет две-три недели.
- Салициловая кислота (раствор). Обладает противовоспалительным и кератолитическим действием, обеззараживает. Спиртовым раствором кожа обрабатывается 2 раза в день.
- Мазь Акридерм. Обладает противовоспалительным, противоаллергическим, противоотечным эффектом. Наносится тонким слоем 4-5 раз в сутки. При поражении лица курс лечения должен быть не более 5 дней.
- Мазь Дипросалик . Обладает противовоспалительным, противозудным и сосудосуживающим действием. Оказывает обеззараживающее и кератолитическое действие. Наносится тонким слоем утром и вечером.
- Мазь Видестим . Обладает мембранопротекторным действием, снижает процесс ороговения кожи, насыщает ткани витамином А, способствует процессу регенерации кожного покрова. Наносится тонким слоем 2 раза в день. Перед использованием мази пораженные места обрабатываются антисептиком. В зависимости от тяжести ихтиоза курс терапии составляет 1-3 месяца.
Физиотерапия
Физиотерапевтические процедуры увлажняют кожу, усиливают обмен веществ в тканях. Положительный эффект можно заметить уже через неделю после начала лечения.
Внимание! Процедуры должен подобрать специалист исходя из формы ихтиоза и степени его тяжести.
Полезны следующие физиопроцедуры:
- Лечебные ванны. Противопоказаны при остром воспалительном процессе или обострении хронического заболевания, при заболеваниях крови, онкологии. Бывают кислородные, соляные, крахмальные ванны.
- Средневолновое ультрафиолетовое облучение (СУФ-облучение). Способствует образованию в коже витамина Д, а также его изомера – витамина Д2; нормализует обмен веществ, насыщает организм витаминами С и А. Повышает концентрацию некоторых биологически активных веществ, которые напрямую влияют на здоровье эндокринной системы. Стимулирует иммунитет.
- Талассотерапия . Использование различных факторов моря или океана (водоросли, морская вода, ил, лечебные грязи). Сочетание различных методов талассотерапии приводит к длительному увлажнению кожи и снижению выраженности симптомов.
- Гелиотерапия . Применяется солнечное излучение в терапевтических целях (солнечные ванны). Процедура способствует образованию витамина Д, стимулирует иммунную систему. Проводится в строго определенное время: утром – с 8 до 11 часов, после обеда – с 16 до 18 часов.
Витаминотерапия
Больным назначаются водорастворимые и жирорастворимые витамины в больших дозах. Благодаря этому уменьшается выраженность некоторых симптомов.
- Витамин А (в форме мази).
- Витамин Е (раствор для внутримышечных инъекций).
- Витамин В1 (раствор для внутримышечных инъекций).
- Витамин В6 (раствор для внутримышечных инъекций).
- Витамин В12 (раствор для внутримышечных инъекций).
Что это такое? Опрелостями называют поражения кожи, возникающие в районе кожных складок. Специалисты не
Развитие патологии Детская болезнь чесотка сегодня встречается достаточно часто. Самый высокий риск заражения у
Доброго времени суток, уважаемые читатели!
В сегодняшней статье мы рассмотрим с вами такое заболевание кожи, как – ихтиоз, а также причины, симптомы, формы, лечение и профилактику ихтиоза.
Что такое ихтиоз?
Ихтиоз (Ichthyosis) – генетическое заболевание кожи, которое характеризуется нарушением процессов ороговения кожи. Главным признаком ихтиоза является чешуйчатость кожи, напоминающая рыбью чешую.
Синонимы ихтиоза: кератома диффузная. Патологический процесс, при котором на коже происходит образования чешуек, называется – гиперкератоз. Ихтиоз входит в группу кожных заболеваний, под названием – дерматоз.
Выраженность ихтиоза разнообразна – от мелкой шероховатости кожных покровов до серьезных патологических изменений эпидермиса, несовместимых с жизнью человека. Помимо этого, выделено достаточно большое разнообразие форм ихтиоза (около 28 форм), но по статистике, все они в основном имеют наследственный характер, т.е. заболеванием развивается еще во внутриутробном периоде, или же сразу, после рождения. Приобретенный ихтиоз имеет редкий характер.
Течение ихтиоза
При болезни ихтиоз, процесс ороговения кожных покровов сопровождается накоплением в эпидермисе кератина, имеющего измененную структуру, что приводит к очень медленному отторжению омертвевших клеток. При этом, у больного нарушены - обмен веществ, терморегуляция, нормальное функционирование щитовидной железы, надпочечников, половых и потовых желез. Нарушения в работе потовых желез, на фоне нарушения усвояемости витамина А (ретинола) усиливают процессы ороговения кожи.
Болезненность кожи, которая вызывается при попытках разделить и удалить «чешую» спровоцирована накоплением между ней аминокислотных комплексов, которые буквально цементируют чешуйки.
Установлено, что течение ихтиоза обостряется в зимний период, особенно если человек проживает в местах с сухим холодным климатом. В теплых краях с повышенной влажностью воздуха, ихтиоз переносится существенно легче.
Ихтиоз – МКБ
МКБ-10:
Q80
МКБ-9:
757.1
Причины ихтиоза
Основная причина ихтиоза – наследственная генная мутация, спровоцированная нарушением метаболизма (обмена) белков и жиров.
Среди факторов, которые могут запустить процесс заболевания ихтиозом, являются:
- Нарушения функциональности щитовидной и половых желез;
- Нарушения функциональности надпочечников;
- Недостаток в организме витаминов, особенно витамина А (гиповитаминозы и авитаминозы);
- Повышенный уровень «плохого» холестерина в крови;
- Инволюции кожи в преклонном возрасте;
- Заболевания кроветворной системы;
- Асоциальные условия проживания.
Симптомы ихтиоза
Основной симптом ихтиоза – чешуеподобная поверхность кожи. Среди других симптомов можно выделить: расслаивающиеся ногти, тусклые и ломкие волосы, частые заболевания кариесом, конъюнктивитом, ретинитом, близорукость.
Остальные симптомы несколько отличаются, и зависят от формы ихтиоза. Рассмотрим их более детально:
Вульгарный ихтиоз (простая форма ихтиоза). Является наиболее распространенной формой ихтиоза. Чаще всего наблюдается у новорожденных детей, возрастом до 1 года.
Симптомы вульгарного ихтиоза: сухая шелушащаяся кожа, покрытая плотно прилегающими друг к другу мелкими чешуйками, белого или сероватого оттенков. Кожа на стопах и ладонях – складчатая. При этом без поражения остается кожа в следующих местах – подмышки, локтевые и коленные сгибы, пах и ягодицы.
Вульгарный ихтиоз имеет свои подвиды:
- Слабовыраженный ихтиоз – поверхность кожи сухая, отмечается незначительное шелушение кожного покрова;
- Белый ихтиоз – чешуйки мелкие, белые, муковидные;
- Блестящий ихтиоз – чешуйки на вид напоминают мозаику, при этом болезнь распространяется преимущественно на руки и ноги;
- Роговидный ихтиоз – чешуйки очень плотные и возвышаются над поверхностью кожи;
- Змеевидный ихтиоз – роговые щитки плотные, отделяются друг от друга бороздками;
- Буллезный ихтиоз – на коже постоянно развиваются пузыри;
- Лихеноидный ихтиоз – в различных частях чешуйки располагаются небольшими локализациями, по внешнему виду напоминающие лишай.
Х-сцепленный ихтиоз. Характеризуется крупными бурыми чешуйками, плотно прилегающими к коже, а также поражением новорожденных детей только мужеского пола. С возрастом и в зимние периоды состояние больного обычно ухудшается.
Линеарный огибающий ихтиоз. Характеризуется покраснениями, окруженными шелушащимися припухлостями розового цвета. По виду похож на дерматит.
Иглистый ихтиоз. Характеризуется крупными шипообразными наслоениями.
Эпидермолитический ихтиоз. Является тяжелой формой ихтиоза, основными симптомами которой являются – образование на коже пузырей и ран, которые со временем отслаиваются, а на их месте снова образуются патологические новообразования. Кожа на большинстве пораженных участках имеет ярко-красный цвет, в то время как на ладонях и стопах – белая, и плотная. На 3 и 4 год жизни ребенка, на кожных покровах его суставов образуются концентрические гребешки.
Ихтиоз плода (плод Арлекина). Наиболее тяжелая и смертельная форма ихтиоза. С данным диагнозом ребенок погибает еще в утробе матери, или же в первые дни/недели после своего рождения. Симптомами плода Арлекина являются – очень сухая, «панцыреобразная» кожа, веки вывернуты наизнанку, уши, рот и нос полностью деформированы, может быть деформация головы, руки и ноги неправильной формы.
Диагностика ихтиоза
Диагностика ихтиоза устанавливается на основании следующих методов обследования:
- Клиническое течение болезни;
- Общий анализ крови;
- Общий анализ мочи;
- Гистологическое исследование соскоба кожи;
- Биопсия кожи плода (между 19-й и 21-й неделями беременности).
Лечение ихтиоза
На данный момент, точной схему лечения ихтиоза не выявлено, что связано с тем, что само заболевание и его точная этиология (причины мутации генов) еще не до конца установлены. И потому, лечение ихтиоза, по состоянию на конец 2016 года, сводится к поддерживающей терапии.
- Поддерживающая терапия при лечении ихтиоза включает в себя:
- Поддержание необходимого уровня влажности в помещении, где лечиться/проживает больной;
- Увлажнение кожных покровов;
- Полноценное, обогащенное витаминами и микроэлементами питание;
- Укрепление иммунной системы;
- Обработка кожи специальными средствами с заживляющим эффектом;
- Лечение сопутствующих заболеваний;
- Соблюдение профилактических мер, которые направлены на устранение уже известных факторов, способных вызвать или усугубить течение ихтиоза.
Увлажнение кожи
Сухая кожа при ихтиозе имеет свойство трескаться. В местах растрескивания начинает сочиться жидкость, а поврежденное место начинает болеть. Кроме того, в местах «разлома», трещинки достаточно глубоки, чтобы в них могла попасть различная инфекция, и усугубить течение болезни.
Чтобы этого не допустить, кожу постоянно увлажняют. Это, во-первых, способствует размягчению ороговевших тканей, т.е. предание им относительной эластичности. Во-вторых, более-менее размягченная поверхность минимизирует растрескивание кожи, и соответственно общую болезненность пораженных участков.
Для смягчения кожи, ее обрабатывают несколько раз в день специальными средствами, которые лучше наносить на кожу после водных процедур.
Хорошо зарекомендовали себя водные процедуры, в виде принятия ванн с морской солью, слабым раствором перманганата калия (марганцовка), углекислые ванны. На курортах с уклоном по лечению кожных заболеваний, при ихтиозе на кожу наносят аппликации, на основе ила, торфяных и минеральных грязей. Подобные аппликации способствуют не только увлажнению кожи, но также ее питанию, очищению, заживлению и нормализации обменных процессов.
Для увлажнения кожи, можно использовать средства, в основу которых входят вазелин, ланолин, витамины (особенно А, Е и F), растительные масла, миндального масла, нафталана, мочевины, салициловой кислоты и др. Данные средства увлажняют и питают кожу, способствуют ее заживлению, отделению верхнего слоя ороговевших отмерших клеток/чешуек.
Чтобы эффект держался дольше, в помещении, где находиться пациент, желательно увлажнять воздух. Для увлажнения воздуха, можно применять увлажнитель воздуха.
Важно! Так, как кожа при ихтиозе и так сухая, и ее нужно увлажнять, не допускайте дополнительного ее пересушивания. Это может вызвать такие средства, как – мыло, моющие средства. Для ухода за телом, при ихтиозе старайтесь применять специальные увлажняющие средства – мыло, гели и шампуни.
Снятие верхних отмерших чешуек с поверхности кожи
Для снятия отмерших чешуек с поверхности кожи используют кератолитическую терапию.
Кератолитическая терапия подразумевает под собой обработку поверхности кожи специальными средствами (крема, мази), которые размягчают отмершие клетки эпидермиса, после чего их легче удалять.
Средства, предназначенные для удаления омертвевших клеток, обычно имеют в своем составе следующие ингредиенты: салициловая и молочная кислоты, мочевина, борный вазелин, пропиленгликоль, этанол, экстракты лекарственных растений, например – софоры японской.
Для улучшения общего состояния кожи, а также ускорения ее заживления, благотворно воздействуют солнечные ванны, которые обеспечивают поверхность кожи витамином D(кальциферол). Однако, перегреваться на солнце строго запрещается, иначе солнечные ожогитолько усугубят ситуацию.
Лечение кожи, направленное на ее обновление
Чтобы ускорить заживление и обновление кожи, а также при других кожных заболеваниях, необходимо сделать акцент на дополнительный прием следующих витаминов и микроэлементов: витамин А (ретинол), витамины группы В, С (аскорбиновая кислота), Е (токоферол), РР (витамин В3, никотиновая кислота), железо.
Среди средств от ихтиоза можно выделить: «Ацитретин», «Изотретиноин».
Укрепление иммунной системы
Для укрепления иммунитета, который выполняет защитные функции организма, необходимо сделать акцент на употребление пищи, обогащенную витаминами и микроэлементами, больше двигаться, избегать стресса, стараться иметь хорошее настроение, добавить в свою жизнь больше смеха. При этом, необходимо строго отказаться от курения и алкогольных напитков. Исключением может являться прием красного вина, но не более 50 г/сутки.
Антибиотики
Антибактериальные средства применяются только в том случае, если к заболеванию присоединяется вторичная инфекция, и строго после консультации с врачом. Это также очень важно, чтобы не усугубить течение ихтиоза. Дело в том, что антибиотики снижают иммунные свойства организма, тем самым ему сложнее справляться с заболеванием.
Гормональные средства
В особо тяжелых случаях, если общие меры терапии не дают необходимого результата, и облегчение не наступает, пораженные участки кожи могут обрабатывать гормональными средствами. При этом, общие мероприятия по лечению продолжают.
Психологическая терапия
Плохое настроение, частые стрессы, переживания, плохие отношения с другими сверстниками, напряженные отношения и ссоры между родителями ребенка – все эти ситуации могут вызвать у ребенка, или подростка, развитие депрессии, психологическую неуравновешенность, нервные срывы и другие проблемы со здоровьем. Отмечено, что подобные ситуации и проживание в подобной среде, также вредят иммунной системе человека, могут быть катализаторами к появлению злокачественных опухолей.
Хочу также обратить внимание, что еще Соломон в своих притчах (17:22) писал: «Веселое сердце благотворно, как врачевство, а унылый дух сушит кости».
Если Вам сложно изменить свое отношение к тем или иным ситуациям, настроить правильные отношения в семье и/или с окружающим миром, можете обратиться к священнику, который может помочь найти Божий мир. Если же у Вас нет возможности обратиться к священнослужителю, можно обратиться к психологу.
Молитва
Иногда, случаются такие ситуации, когда современная медицина полностью беспомощна, - когда врачи отправляют пациента домой доживать те дни, которые ему отвели врачи, - когда сами врачи говорят, что больному может только Бог помочь. Это именно те ситуации, в которых человеку видимо действительно пора обратится к своему Творцу. Существует множество свидетельств в сети интернет, различных печатных христианских изданиях, через которые люди свидетельствуют, как Бог чудесным образом исцелил их от рака, туберкулеза, СПИДа, и других заболеваний. И всем что они сделали – обратились к Господу. Поразмыслите, возможно именно во Христе Иисусе и Ваш выход, исцеление?
Лечение ихтиоза народными средствами
Мазь от ихтиоза.
В 5 литровую кастрюлю положите 250 г сливочного масла (желательно домашнего) и 100 г  растертого пчелиного воска, постепенно перемешивая, доведите смесь до кипения, после чего добавьте сюда 100 г живицы (сосновая смола), прокипятите, перемешивая средство, еще минут 10 и добавьте в него 30 г измельченного чистотела. Кипятим еще минут 5, после чего добавляем к смеси 500 г масла зверобоя, хорошо перемешиваем и добавляем 30 г измельченного мела. Все тщательно перемешиваем и томим около 2 с половиной часов, после чего добавляем в смесь 50 г прополиса, перемешиваем, томим еще около 30 минут, снимаем с огня и даем средству остыть и настояться около 12 часов. После этого ставим кастрюлю со средством на огонь и опять доводим его до кипения. После закипания, средство необходимо процедить, для чего хорошо подойдет сложенная в несколько слоев марля. Остуживаем, и обрабатываем приготовленной мазью пораженные участки кожи.
растертого пчелиного воска, постепенно перемешивая, доведите смесь до кипения, после чего добавьте сюда 100 г живицы (сосновая смола), прокипятите, перемешивая средство, еще минут 10 и добавьте в него 30 г измельченного чистотела. Кипятим еще минут 5, после чего добавляем к смеси 500 г масла зверобоя, хорошо перемешиваем и добавляем 30 г измельченного мела. Все тщательно перемешиваем и томим около 2 с половиной часов, после чего добавляем в смесь 50 г прополиса, перемешиваем, томим еще около 30 минут, снимаем с огня и даем средству остыть и настояться около 12 часов. После этого ставим кастрюлю со средством на огонь и опять доводим его до кипения. После закипания, средство необходимо процедить, для чего хорошо подойдет сложенная в несколько слоев марля. Остуживаем, и обрабатываем приготовленной мазью пораженные участки кожи.
Питье при ихтиозе. Для внутреннего применения, при ихтиозе можно приготовить следующее питье: Тщательно измельчите 4 части корешков пырея ползучего, 2 части цветов пижмы, 2 части листьев подорожника, 1 часть хвоща полевого и 1 часть сердечного пустырника. Измельченные растения залейте 500 мл кипятка, дайте им настояться, минут 60-90, после чего процедите средство. Оставшиеся травы не выбрасываем, т.к. их можно использовать в следующем рецепте. Принимать настой необходимо по 1/3 стакана 3 раза в день – утром, днем и вечером. Курс лечения – 1 месяц, после чего делается недельный перерыв и курс повторяется.
Мазь при ихтиозе 2. Оставшиеся процеженные из предыдущего рецепта растения можно использовать для приготовления следующей мази: добавьте в растения оливкового масла, в таком же объеме, что и количество растений, перемешайте все, и поставьте средство готовиться на водную баню, часа на 2. Далее средство процедите, и обрабатывайте ним пораженные ихтиозом участки кожи.
Целебные ванны. При лечении кожных заболеваний хорошо зарекомендовали себя различные ванны, которые лучше чередовать между собой. Например, 1 день принимайте ванны с добавлением морской соли, 2 день – с добавлением буры и глицерина, 3 день – добавьте соду, 4 день – крахмал, 5 день – добавьте заварку с черного и зеленого чая. После приема ванной, кожу обработайте кремом, в основу которого входит витамин А, F.
Важно! Перед применением народных средств, проконсультируйтесь с лечащим врачом!
Профилактика ихтиоза
Для профилактики ихтиоза, и других кожных заболеваний, придерживайтесь следующих рекомендаций:
- По возможности, смените место проживания на теплый влажный климат;
- В жилом помещении увлажняйте воздух, для чего можно использовать увлажнитель воздуха;
- В пище отдавайте предпочтение продуктам, богатые на витамины и микроэлементы;
- Когда готовите пищу, отдавайте предпочтение приготовлению продуктов на пару. Овощи и фрукты старайтесь кушать в сыром виде, т.к. при термической обработке продуктов, большинство витаминов уничтожается;
- Исключите из своей жизни курение и алкоголь, а также минимизируйте употребление вредных продуктов питания;
- Избегайте стрессов;
- Старайтесь хотя бы раз в году отдыхать на специализированных курортах.

