Кольпит – это воспалительное заболевание влагалища, чаще всего инфекционной природы. Название болезни образовано от греческого слова colpos, в латинском языке его аналог – vagina. В связи с этим кольпит – это синоним вагинита, в медицинской практике можно встретиться с любым из этих понятий.
Влагалище относится к нижним половым путям и непосредственно сообщается с внешней средой через свое преддверие. Последнее открывается в промежности между малых половых губ, поэтому нередко переходит в кольпит. Влагалище представляет собой полый мышечный орган, главной функцией которого является принятие спермы во время полового акта. Изнутри оно выстлано многослойным эпителием – по прочности он схож с эпидермисом кожи, но его верхний слой не ороговевает. В его толще расположены многочисленные железы, вырабатывающие слизь, чтобы смазывать влагалище во время сношения и поддерживать комфортные условия для нормальной микрофлоры. Под слизистой залегает мощный мышечный слой, построенный из поперечно-полосатых волокон. Женщина может произвольно напрягать и расслаблять их, а при желании и необходимости – увеличить их силу тренировками (гимнастикой по Кегелю). Самый наружный слой влагалища состоит из плотной соединительной ткани, которая отделяет его от других органов малого таза.

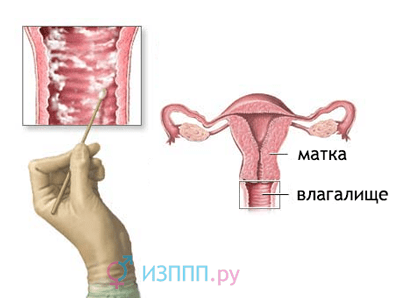
Строение женской репродуктивной системы
Влагалище напрямую связано с маткой: в его стенку «встроена» самая узкая часть матки – шейка. Соединение двух органов локализуется в верхней части вагины, а пространство за ним называется сводами влагалища. Различают передний, боковые и задний свод, последний – самый глубокий. В нем происходит накопление спермы после полового акта и проникновение сперматозоидов в шейку матки.
В покое стенки влагалища находятся в сжатом состоянии, причем передняя его поверхность прижата к задней. Слизистая оболочка формирует множественные складки. Такое строение позволяет органу существенно растягиваться во время полового акта и рождения ребенка. Эпителий влагалища имеет тесную связь с половыми гормонами и состав его клеток меняется в зависимости от стадии цикла. Внутри них находится запас углеводов в виде зерен гликогена, которые служат питательным субстратом для нормальной микрофлоры влагалища – лактобактерий или молочно-кислых палочек. Микроорганизмы расщепляют гликоген и синтезируют молочную кислоту, поэтому в норме во влагалище поддерживается кислая среда, губительно влияющая на патогенную и условно-патогенную микрофлору. Кроме того, лактобактерии вырабатывают перекись водорода и вещества, обладающие антибиотикоподобной активностью. Любые бактерии, случайно попадающие во влагалище из внешней среды, прямой кишки или с пенисом партнера через некоторое время погибают и выводятся наружу.
Количество зерен гликогена в клетках напрямую зависит от концентрации эстрогена (женского полового гормона) в крови. В первые дни цикла уровень эстрогена минимален, поэтому рН влагалища смещается от кислых значений к нормальным. В этот период женщина наиболее уязвима для заражения ИППП, так как внутренняя среда вагины становится менее агрессивной для возбудителей.
Максимальный выброс эстрогена в кровь происходит во время овуляции – в среднем через 14 дней от начала цикла (считают от 1-го дня месячных). Кислотность влагалища в это время максимальная – рН достигает значений 4-5, что губительно для большинства представителей патогенной микрофлоры. Риск заражения ИППП в этот период значительно снижается, поэтому секс с болеющим партнером не всегда приводит к передаче возбудителя.

уровень pH влагалища на разных этапах жизни женщины
Влагалище обладает способностью самоочищения – клетки его эпителия постоянно слущиваются и выводятся вместе со слизью во внешнюю среду. Усиление этого процесса в силу каких-либо причин приводит к образованию белей – слизистых выделений – в заметном количестве. В толще слизистой оболочки мигрируют иммунные клетки, способные связывать и обезвреживать попадающие на нее чужеродные бактерии. Также они секретируют на ее поверхность защитный белок IgA (иммуноглобулин А), который разрушает микробные тела. Поэтому у здоровых женщин вагинит – крайне редкое явление, вызвать его способны лишь агрессивные возбудители ИППП. Также вероятность его возникновения увеличивают провоцирующие факторы:

Все перечисленные причины негативно влияют на состояние иммунной системы, в связи с чем происходит общее и местное снижение защитных механизмов. Возбудители ИППП и неспецифическая микрофлора получают возможность размножаться на поверхности слизистой оболочки и проникать вглубь нее.
Классификация
Существует несколько различных критериев, по которым приосходит разделение существующих форм болезни на группы.
В зависимости от причины вагинита выделяют:

По длительности течения различают:
- Острый – симптомы сохраняются не более 2-х недель;
- Подостры й – до 2-х месяцев;
- Хронический (рецидивирующий) – свыше 2-х месяцев.
По характеру поражения слизистой оболочки кольпит может быть:
- Диффузным – вся внутренняя поверхность влагалища отечна, гиперемирована, слизистая зернистая, налетов нет;
- Серозно-гнойным – слизистая оболочка неравномерно утолщена, воспалена, отдельные участки покрыты налетом в виде бело-серой пленки. Налет с трудом снимается, оставляет под собой кровоточащую язву.
По пути проникновения инфекции выделяют:
- Первичный вагинит – возбудитель попадает извне сразу во влагалище;
- Вторичный – микроорганизмы проникают с током крови или лимфы из очагов инфекции иной локализации.
Симптомы
Клиническая картина напрямую зависит от причины, приведшей к развитию заболевания.
Бактериальный
Бактериальный кольпит иначе называют «неспецифический», так как вызывают его условно-патогенные бактерии, обитающие на коже и в некоторых полостях человека в норме. Свою агрессию они способны проявить лишь в случае снижения иммунной защиты или травмирования слизистой оболочки влагалища. Симптомы появляются внезапно, нередко можно проследить связь заболевания с предшествующим половым актом. Женщина испытывает во влагалище, чувство распирания, жара в малом тазу. становятся обильными, гнойными , слизисто-гнойными , в них могут наблюдаться прожилки крови при эрозивном процессе на слизистой. Запах их варьирует от слабого до выраженного гнилостного, они могут быть жидкими, пенистыми. Большая примесь гноя и слущенного эпителия придает выделениям мутно-белый или желтый цвет , консистенция их становится густой.

Острый вагинит нередко осложняется , . Воспаление легко переходит на вышележащие отделы половых путей, а стекающие выделения раздражают вульву, вызывая мучительный зуд. Женщина расчесывает наружные половые органы, чем усугубляет заболевание: дополнительно травмирует ткани и заносит новые порции условно-патогенной микрофлоры. Боли во влагалище могут быть умеренными и сильно выраженными, половая жизнь во время острого воспаления становится невозможной.
Общее состояние страдает редко, в некоторых случаях отмечается умеренный подъем температуры (до 38 градусов С). Патогенная микрофлора при попадании в лимфатические сосуды приводит к увеличению паховых лимфоузлов, иногда они воспаляются. В последнем случае в области паховой связки с одной или обеих сторон наблюдаются шаровидные образования плотно-эластической консистенции до 1,5-2 см в диаметре, чувствительные при пальпации, подвижные. По мере стихания симптомов бактериального вагинита размер их нормализуется.
Кандидозный
Возбудитель заболевания – дрожжевой грибок Candida, который относится к условно-патогенной микрофлоре и в норме заселяет кожу, полости, слизистые оболочки человека. Во влагалище микроорганизм попадает из прямой кишки или с инфицированными предметами. Роль половой передачи кандиды невелика, так как мужчины редко переносят достаточное количество грибка для заражения.

Заболевание начинается остро: появляются жжение, сухость, выраженный зуд во влагалище. Нередко симптомы кольпита развиваются перед менструацией или во время нее, после интенсивного полового акта, приема антибиотиков. Через несколько дней появляются творожистые выделения из половых путей, они белого цвета и имеют кислый запах. Такой характерный симптом дал еще одно название кандидозному кольпиту – молочница. Хотя, некоторые формы заболевания протекают без подобных выделений, ограничиваясь мучительным зудом в области вульвы, интенсивной болью и чувством жжения во влагалище. Подобное течение болезни объясняют выделением клетками кандиды органических кислот в качестве продуктов жизнедеятельности. Они раздражают чувствительные нервные окончания, которыми обильно снабжена нижняя треть влагалища. Постоянные расчесы кожи промежности и вульвы ведет к ее истончению, замещению соединительной тканью и к потере эластичности. Проявления кольпита усиливаются к вечеру, особенно после ходьбы или физической активности. Нередко к перечисленным симптомам присоединяется аллергический компонент в виде элементов сыпи красного цвета на коже вульвы и промежности.
Кандидозный кольпит легко переходит в хроническую форму и носительство даже на фоне лечения противогрибковыми препаратами, особенно при наличии у женщины сахарного диабета или лечения иммуносупрессорными препаратами (цитостатиками, глюкокортикоидами). В этом случае он периодически рецидивирует или проявляется постоянно, стихая только во время проведения противогрибковой терапии.

Общее состояние женщины не страдает, температура тела остается нормальной. Выраженный зуд может нарушать сон и повседневную деятельность, но симптомов интоксикации – головной боли, снижения аппетита, общей слабости не наблюдается. Паховые лимфоузлы не реагируют либо незначительно увеличиваются в размере.
Трихомонадный
Трихомонадный кольпит – одно из наиболее распространенных заболеваний, передающихся половым путем. Вызывает его Trichomonadavaginalis, обитающая в уретре инфицированных мужчин. Внеполовое заражение встречается крайне редко и в основном связано с прохождением ребенка по родовым путям матери, больной трихомонозом. Трихомонада – подвижный микроорганизм, поэтому легко проникает из влагалища в вышележащие половые пути, вызывая цервицит, эндометрит и в мочевыводящие пути с развитием , цистита. Возбудитель снижает активность сперматозоидов как в мужских, так и в женских половых органов, поэтому в случае бессимптомного течения инфекции главной жалобой больных становится бесплодие.
Инкубационный период трихомоноза длится от 5-ти до 15-ти дней, в это время возбудитель внедряется в слизистую и интенсивно размножается. Острый трихомонадный кольпит проявляется выраженным зудом, жжением во влагалище, жидкими пенистыми выделениями с неприятным запахом. Нередко присоединяются симптомы поражения мочевыводящих путей – , мучительные , частое выделение мочи небольшими порциями, ноющая боль в надлобковой области. Слизистая влагалища отечна и болезненна, поэтому половая жизнь в этот период невозможна. Зуд в некоторых случаях настолько выраженный, что нарушает ночной сон, женщина расчесывает вульву и промежность до крови. Реакция паховых лимфоузлов отсутствует либо умеренная, общее состояние не нарушается.
Без должного лечения трихомоноз переходит в подострую, а затем и в хроническую стадию. Он может длительно протекать без симптомов, обостряясь во время инфекционных болезней, беременности, снижении общей иммунной защиты. Во время ремиссии у большинства женщин отмечаются бели и слабый зуд вульвы.
Атрофический

Атрофический кольпит развивается на фоне недостатка женских гормонов – эстрогенов
Атрофический кольпит развивается при недостатке женских половых гормонов – эстрогенов. Ему предшествуют менопауза, операция по удалению одного или обоих яичников, гипофункция яичников. В клетках эпителия, чувствительных к гормональному фону уменьшается количество зерен гликогена, которые служат питательным субстратом для лактофильных бактерий. В результате количество молочно-кислых палочек снижается, а рН влагалища смещается в нейтральную сторону. Происходит колонизация слизистой оболочки неспецифической условно-патогенной микрофлорой, которая поддерживает в ней хроническое воспаление. Наряду с описанными процессами снижается активность росткового слоя слизистой оболочки в результате чего она истончается, теряет свою эластичность и становится ломкой.
Симптомы кольпита развиваются постепенно, начинаясь с небольшой сухости во влагалище, жжения во время полового акта, недостаточной выработки смазки. Могут появляться скудные слизистые или молочно-белые бели , незначительный зуд вульвы. Со временем признаки болезни нарастают, половая жизнь становится невозможной из-за неприятных ощущений. Кольпит носит хронический характер с упорным течением, не всегда поддается терапии. Общее состояние женщины не нарушается, температура тела остается нормальной, паховые лимфоузлы не реагируют.
Видео: атрофический вагинит, “Жить здорово”
Кольпит во время беременности
В период вынашивания ребенка гормональный фон женщины претерпевает серьезные изменения: количество эстрогена снижается, а концентрация прогестерона растет. Гормон желтого тела снижает активность иммунной системы, чтобы предотвратить ее конфликт с белками плода и предотвратить выкидыш. Поэтому у большинства беременных женщин можно проследить частые эпизоды респираторных инфекций, обострения хронических воспалительных очагов и присоединения вульвита, вульвовагинита. Определенную роль в поражении нижних половых путей играет и относительная недостаточность эстрогена: количество гликогена в клетках эпителия снижается, микрофлора вместо лактофильной становится смешанной.
Наиболее часто кольпит при беременности носит грибковый характер, причем протекает он довольно тяжело: с большим количеством выделений, выраженным отеком стенок влагалища, мучительным зудом и болью распирающего характера в промежности. Несоблюдение личной гигиены приводит к неспецифическому вагиниту, в этом случае отделяемое из половых путей гнойное с неприятным запахом. Легко происходит заражение трихомонадой, как и другими половыми инфекциями, поэтому во время беременности стоит уделять существенное внимание барьерной контрацепции.

во кольпита во время беременности стоит использовать барьерную конрацепцию
Из влагалища возбудитель легко проникает через шейку в полость матки и может привести к:
- Внутриутробному инфицированию плода с задержкой его развития, пневмонией, поражения кожи и слизистых;
- Угрозе прерывания беременности и выкидышу;
- Воспалению плаценты и фетоплацентарной недостаточности;
- Разрывам половых путей во время родов;
- Сепсису.
Диагностика
Диагноз устанавливает врач-гинеколог во время сбора жалоб, изучения анамнеза пациентки, осмотра и по результатам дополнительных методов исследования. Различные виды вагинита имеют набор характерных признаков, по которым можно судить о причине заболевания.
Бактериальный (неспецифический)
Преобладают жалобы на неприятные выделения гнойного характера, нередко с примесью крови. Осмотр в зеркалах во время острой стадии затруднен: из-за болевых ощущений женщина напрягает мышцы промежности и влагалища, чем препятствует введению инструмента. Визуально слизистая ярко-красного цвета, отечна, на ее поверхности наблюдаются гнойные наложения, точечные кровоизлияния, серо-белые пленки. Поверхность ее может быть зернистой из-за возвышающихся отекших сосочков. Нередко вовлечена шейка матки, влагалище заполнено воспалительным содержимым, выделяющимся наружу.
Основной метод диагностики вагинита – микроскопия мазка
Основную роль в диагностике неспецифического вагинита играет микроскопия . Метод позволяет изучить видовой состав микрофлоры влагалища, обнаружить патогенные микроорганизмы и оценить их количество. При вагините в выделениях большое количество стафилококков, стрептококков, грамотрицательных палочек, погибших клеток иммунитета – лейкоцитов, слущенного эпителия. Лактобактерий мало, преобладает неспецифическая микрофлора.
Бакпосев мазка выполняют редко из-за его невысокой информативности. В основном его используют для количественной оценки микроорганизмов различного вида, их чувствительности к антибактериальным препаратам. Общий анализ крови становится воспалительным лишь во время острой стадии – повышается количество лейкоцитов, увеличивается число юных лейкоцитов, ускоряется СОЭ.
Кандидозный
Грибковый кольпит часто имеет связь с лечением антибиотиками, сахарным диабетом, беременностью в анамнезе. С одинаковой частотой женщины жалуются на выраженный зуд и характерные выделения из половых путей, обычно эти симптомы проявляются совместно. Введение зеркала во влагалище вызывает умеренную болевую реакцию. При осмотре видна отечная гиперемированая слизистая, покрытая творожистым налетом в виде островков неправильной формы размером 3-5 мм, не сливающихся между собой. В острую стадию налет снимается с трудом, оставляет под собой кровоточащую поверхность, при переходе болезни в хроническую форму убрать его несложно. Клиническая картина настолько характерна, что лабораторное подтверждение обычно не требуется. Трудности возникают при длительном течении заболевания, смазанной клинике, отстутствии выделений.

При изучении мазка под микроскопом видны округлые тельца кандиды, соединенные между собой в цепочки. Участки налета состоят из псевдомицелия кандиды, слущенных клеток эпителия и погибших лейкоцитов. мазка проводят для уточнения природы кольпита, так как метод позволяет оценить соотношение нормальной микрофлоры, условно-патогенных бактерий и грибков. Попутно определяют чувствительность возбудителя к противогрибковым препаратам. В случаях тяжелого течения болезни с частыми рецидивами проводят исследование крови на антитела к кандиде – их обнаруживают в высоком титре. Изменения общего анализа крови отсутствуют или неспецифичны – увеличивается количество эозинофилов при аллергической реакции на грибок, ускоряется СОЭ.
Трихомонадный
Трихомонадный кольпит у женищины можно заподозрить при наличии у ее полового партнера хронического уретрита или после незащищенной случайной половой связи. Характерный пенистый вид выделений, вовлечение в патологический процесс мочевыводящих путей, шейки матки, бартоллиновых желез и вульвы также говорят в пользу трихомонадной инфекции.
 При осмотре в зеркалах слизистая влагалища равномерно гиперемирована, отечна, на ней видные точечные кровоизлияния.
Дополнительно выполняют бакпосев мазка, материал которого берут из мочевыводящих путей, влагалища и вульвы. При микроскопии нативного мазка в выделениях обнаруживаются подвижные микробные тельца, снабженные жгутиками или мембраной.
При осмотре в зеркалах слизистая влагалища равномерно гиперемирована, отечна, на ней видные точечные кровоизлияния.
Дополнительно выполняют бакпосев мазка, материал которого берут из мочевыводящих путей, влагалища и вульвы. При микроскопии нативного мазка в выделениях обнаруживаются подвижные микробные тельца, снабженные жгутиками или мембраной.
Изменения в общем анализе крови появляются во время острой стадии – увеличивается количество лейкоцитов, незрелых форм нейтрофилов, повышается СОЭ. В крови обнаруживаются антитела к трихомонаде.
Атрофический
Диагностика атрофического кольпита не представляет трудностей, в отличие от его лечения. В анамнезе четко прослеживается связь между гипофункцией яичников или их удалением и постепенным развитием заболевания. При осмотре выявляют другие признаки недостатка эстрогенов: снижение упругости кожи, ее повышенную жирность, усиленное выпадение волос на голове и избыточный их рост на теле. Осмотр в зеркалах вызывает неприятные ощущения жжения, слизистая влагалища гиперемирована, истончена, на ее поверхности нередко встречаются множественные кровоизлияния. Выделения отсутствуют либо скудные. Доктор берет мазок из влагалища и с шейки матки на цитологию – изучение клеточного состава для исключения злокачественного перерождения эпителия. Патогенную микрофлору, как правило, не обнаруживают ни микроскопией, ни методом бакпосева. Количество лактобактерий снижено, увеличивается доля условно-патогенной микрофлоры.
Общеклинические анализы крови остаются нормальными. Для уточнения характера поражения определяют концентрацию эстрогена в крови и его соотношение с прогестероном.
Лечение
Лечение кольпита проводят в амбулаторных условиях, госпитализируют только женщин с выраженным гнойным воспалением и беременных с угрозой выкидыша. Тактику ведения и лекарственные препараты доктор подбирает с учетом основной причины заболевания, сопутствующей патологии и состояния пациентки.

В острый период воспаления женщине показан половой покой, гипоаллергенная диета с исключением специй, копченостей, маринадов, цитрусовых, шоколада. Следует избегать переохлаждения, перегреваний, отказаться от посещения парных, сауны, бассейна, не принимать ванну. Во время менструации нельзя использовать гигиенические тампоны, а прокладки меняют не реже одного раза в 4 часа. Если причиной кольпита послужил возбудитель ИППП, мужчина-партнер должен пройти курс антибиотикотерапии даже при отсутствии у него симптомов болезни.
При бактериальном вагините цель лечения – санация влагалища и последующая нормализация его микрофлоры. Для этого назначают

Для закрепления положительного эффекта назначают курс поливитаминов после основного курса лечения.
Грибковый вагинит важно пролечить в полном объеме на острой стадии и не допустить его перехода в затяжное течение. С этой целью назначают:
- Противогрибковые препараты системного действия – капсулы флуконазола 150 мг внутрь однократно;
- Местные антимикотики в виде свечей, таблеток, мазей – пимафуцин, нистатин, нитазол. Свечи Тержинан обладают противогрибковым, противомикробным и противовоспалительным действием, их назначают при выраженных симптомах воспаления;
- Антигистаминные средства для устранения зуда – тавегил, супрастин, зодак;
- Иммуномодуляторы для нормализации иммунного ответа – тималин.

При трихомонадном кольпите эффективны препараты:
- Антибиотики системного действия – метронидазол, фасижин;
- Местное лечение антибактериальными свечами – Клион Д;
- Подмывание и сидячие ванночки с антисептиками – раствором перманганата калия, отваром ромашки, календулы.
Контроль лечения выполняют в течение 2-3 менструальных циклов. Отсутствие трихомонад в мазках, взятых после месячных на протяжении этого времени говорит о полном излечении женщины.
При атрофическом кольпите доктор подбирает заместительную гормональную терапию в виде эстроген-гестагенных препаратов для применения внутрь (фемостон) и местно (дивигель). При необходимости проводится коррекция микрофлоры влагалища препаратами молочно-кислых бактерий (вагилак, ацилак).
Л
ечить кольпит во время беременности предпочтительно местными препаратами, безопасными для ребенка – гексикон, тержинан, нистатин. Необходимость в других препаратах определяет акушер-гинеколог, оценивая выраженность воспаления и микрофлору влагалища.
Видео: врач о кольпите (вагините)
Что это такое? Кольпит – это воспаление стенок влагалища вследствие преобладания патогенных микроорганизмов. Состояние возникает в результате нарушения состава постоянной микрофолоры.
Чаще болеют женщины в репродуктивном периоде, точная этиология неизвестна, но провоцирующими факторами может быть как беспорядочная половая жизнь, так и чрезмерное увлечение гигиеническим спринцеванием.
Кольпит в гинекологии - что это такое?
Кольпит в гинекологии - это общее понятие влагалищных болезней, при которых полезную микрофолору замещают патогенные бактерии или грибки (кандида). Не все виды заразны, например: атрофический кольпит и .
Определяют вид возбудителя - это важно для выбора метода лечения. Дополнительно назначают УЗИ-исследование и кольпоскопию (эндоскопическая диагностика).

Лечению кольпита у женщин предшествует тщательное обследование, после определения типа заболевания составляется комплексная терапевтическая схема. В общем случае её можно обрисовать так:
- Использование антибиотиков, обладающих наибольшей чувствительностью к выявленному возбудителю;
- Использование общеукрепляющих средств, иммуностимуляторов;
- Местная обработка наружных органов и спринцевание влагалища антисептиками;
- Свечи для лечения кольпита (тержинан, метранидозол, гексикон, полижинакс) используются только для женщин, в препубертатном возрасте этот метод не применяется;
- Соблюдение диеты, нужно исключить из рациона продукты, которые влияют на рН влагалища (алкоголь, острая еда).
Контроль лечения проводят лабораторным методом. Повторный мазок берут после месячных на 3 день, а у девочек и женщин после 55 – по окончанию курса.
Кольпит при беременности
Болезнь не только доставляет дополнительные неудобства для беременных, но и прямую угрозу для вынашивания и развития плода. Восходящая инфекция поражает внутренние детородные органы, инфицирует околоплодные воды.
Кольпит снижает иммунитет беременной и вызывает сбой гормонального фона. Лечение должно проходить под контролем гинеколога, так как не все средства допустимы для женщин в периоде беременности.
Статистика такова - кольпитом болеет ~80% беременных.
В первом триместре возможно заражение эмбриона и выкидыш плода.
Последствия и осложнения
Заболевание не представляет диагностических трудностей, методики эффективного лечения так-же разработаны. Но запущенные, не леченые формы имеют тяжелые последствия и осложнения. Они опасны тем, что инфекция распространяется по восходящим путям, и переходит на эндометрий, маточные трубы (сальпингит). Это ведет к развитию воспаления в этих органах, закупорке труб и развитию бесплодия и трубной .
Осложнения и последствия кольпита лечить очень тяжело, а порой – невозможно, они очень трагичны для женщины, но предотвратить развитие болезни на ранних стадиях – просто. Соблюдайте рекомендации, пользуйтесь услугами гинеколога, чтобы избежать заболевания и его последствий.
Это воспаление слизистой оболочки влагалища, а также влагалищной части шейки матки. Патологический процесс сопровождается отечностью слизистой оболочки и появлением интенсивных выделений с резким запахом.
Эти явления могут быть следствием различных заболеваний, включая кандидоз, хламидиоз, гарднереллез, уреаплазмоз, генитальный герпес, ряд других инфекций. Возбудители заболевания проникают во влагалище извне или из очага воспаления в самом женском организме (с кровотоком).
При отсутствии своевременного правильного лечения патологический процесс распространяется на матку, придатки матки, канал шейки матки. Это может вызвать эрозию шейки, эндометрит, бесплодие.Заражение инфекциями, провоцирующими воспалительный процесс, чаще всего происходит половым путем.
Факторы риска
У здоровой женщины микрофлора влагалища главным образом состоит из влагалищных палочек Додерлейна. Они вырабатывают молочную кислоту, которая оказывает губительное влияние и на патогенные, и на условно-патогенные микроорганизмы. Поэтому риск развития кольпита возрастает только при наличии предрасполагающих факторов. Основные из них:
- инфекции, передающиеся при половом контакте;
- другие заболевания инфекционной природы;
- гипофункция яичников;
- нарушение питания слизистой влагалища;
- аномалии половой системы;
- механические, химические и другие повреждения слизистой оболочки;
- эндокринные заболевания;
- продолжительный прием антибиотиков;
- ослабление иммунитета;
- несоблюдение правил гигиены;
- злоупотребление противозачаточными средствами;
- неправильное или частое спринцевание, приводящее к изменениям слизистой влагалища.
Под действием перечисленных факторов иммунитет снижается, что создает благоприятный фон для размножения микроорганизмов.
Острый кольпит
Для заболевания характерно острое начало. Внезапно могут возникнуть следующие симптомы:
- зуд и жжение в зоне влагалища;
- болевые ощущения;
- обильные гнойные выделения (со слизью, с примесью сукровицы);
- тяжесть в нижней части живота;
- возможно жжение при мочеиспускании;
- покраснение и отечность влагалища, даже незначительное воздействие провоцирует .
Особенности болезни зависят от конкретного типа возбудителя. При трихомонадном кольпите выделения бывают пенистыми, желтовато-белого цвета. Для грибкового кольпита характерно появление белых творожистых выделений.
Кольпит хронический
Развитие хронической формы заболевания в основном связано с отсутствием надлежащего своевременного лечения острого кольпита. В таких случаях инфекция может затаиться в организме, воспаление будет протекать вяло, с периодами обострения, постепенно распространяясь на яичники, матку и маточные трубы.
Кольпит у девочек
Причиной кольпита у детей могут стать острые вирусные инфекции, заболевания мочевыводящих путей, другие болезни, приводящие к снижению иммунитета. Возможно также заражение от родителей при пользовании их предметами гигиены.
Воспаление слизистой у девочек получило название «вагинит». Если воспалительный процесс затрагивает наружные половые органы, речь идет о вульвовагините. Для заболевания характерно хроническое течение, наличие скудных гнойных выделений со слизью. Острый вульвовагинит может развиться вследствие острых вирусных заболеваний или травмирования влагалища.
Кольпит в период постменопаузы
В зрелом возрасте происходит снижение функции яичников, сопровождающееся постепенной потерей влаги слизистой оболочкой влагалища. В результате повышается ее чувствительность к механическим, термическим воздействиям. Исчезновение лактобацилл – основной части микрофлоры влагалища – создает благоприятный фон для активизации патогенной флоры.
Выделения часто бывают с примесью крови, что связано с повреждением мягких тканей половых органов. Больные жалуются на неприятное ощущение сухости и дискомфорта во влагалище, зуд.
Кольпит во время беременности
В период беременности основную опасность представляет даже не сам кольпит, а его возможные последствия. Например, восходящая инфекция оказывает отрицательное влияние на развитие плода. Воспалительный процесс в слизистые влагалища приводит к заражению околоплодных вод, инфицированию плода, не вынашиванию беременности.
Диагностика
Проводится опрос больного, осмотр, некоторые лабораторные исследования.
В случае острого кольпита осмотр при помощи зеркал выявляет покраснение, отечность, кровоточивость слизистой оболочки влагалища, значительное количество слизисто-гнойных выделений в задней части влагалища.
Если кольпит вызван грибком, на слизистой обнаруживается белый налет, удаление которого вызывает кровотечение.
Для уточнения возбудителя проводят лабораторные анализы мазка на флору из влагалища, канала шейки матки и мочеиспускательного канала.
Как лечить кольпит?
Терапия включает ряд мероприятий, основными из которых являются:
- Антибактериальная терапия с применением фторхинолонов или комбинированных препаратов (Тифлокс, Офор).
- Местное лечение. Оно включает: спринцевание травами (ромашка, шалфей), применение противомикробных вагинальные свечей, таблеток (Тержинан) тампонов с маслом облепихи, мазей (Хлоргексидин, Метронидазол).
- Физиотерапевтические процедуры.
- Применение препаратов общеукрепляющего действия.
- Соблюдение диеты с исключением соленых, копченых, острых продуктов, раздражающих слизистую оболочку. Рекомендуется также сократить количество потребляемой жидкости (для снижения отечности).
Отдельно следует рассмотреть вопрос, чем лечить кольпит в период беременности. Прежде всего, применение любых препаратов необходимо согласовывать с врачом. К безопасным средствам относятся Флуомизин, Неотризол, Ломексин. Их можно назначать во 2 и 3 триместре. Следует с осторожностью относиться также к спринцеваниям. Например, настой ромашки может отрицательно влиять на микрофлору слизистой оболочки.
Что такое кольпит у женщин?
Кольпит у женщин – это воспаление слизистой оболочки влагалища, с возможным захватом вульвы, имеющий инфекционную и неинфекционную природу. В медицине можно встретить термин вагинит, который означает то же самое заболевание и является синонимом.
Патология широко распространена в гинекологической практике. Такой диагноз выставляется 60% женщин детородного возраста (от 0 до 45 лет). Но болезнь не обходит стороной девочек, хотя они чаще страдают от вульвовагинита.
Пик заболеваемости среди детей приходится на возраст от до 6 лет, а причиной становится неграмотная интимная гигиена. Поражает кольпит женщин, вступивших в постклимактерический период, что чаще всего связано с естественными процессами старения организма.
Болезнь может быть, как специфического, так и неспецифического происхождения, что обуславливается этиологическими причинами. Специфические кольпиты провоцируют гонококки, микоплазмы, трихомонады, хламидии, кандиды и вирусы. Неспецифический воспалительный процесс вызывают кишечная и синегнойная палочка, стрептококк и стафилококк.
Может ли кольпит пройти сам?
Считая кольпит несерьезным заболеванием, многие женщины полагают, что болезнь в состоянии пройти самостоятельно. Случаи излечения, конечно, встречаются, но происходят они крайне редко и при условии, что болезнь носит неспецифический характер, а иммунные защитные силы организма не ослаблены.
Чаще всего наблюдается следующая ситуация: женщина, не принимавшая никакого лечения, спустя несколько дней обнаруживает, что беспокоящие её симптомы болезни самоустранились. Но это не означает, что воспалительный процесс нейтрализован, он всего лишь перешел в вялотекущую форму. Под действием определенных провоцирующих факторов, кольпит спустя какое-то время вновь активизируется. Поэтому не стоит рассчитывать на то, что болезнь пройдет самостоятельно и при обнаружении признаков заболевания, необходимо отправиться на приём к доктору, выяснить его причину и начать лечение.
Может ли при кольпите быть температура?
Распространенное мнение о том, что любая болезнь должна сопровождаться повышением температуры в отношении кольпита не правомерно. Но это не означает, что болезнь является безопасной и не в состоянии нанести вреда женскому организму.
Температура при воспалительном процессе во влагалище чаще всего отсутствует, даже если болезнь находится в острой стадии. Редко значения на термометре могут подниматься, но лишь до субфебрильных показателей, то есть длительное время находиться в интервале от 37 до 38 градусов.
Симптомы кольпита у женщин
Среди симптомов, протекающих на фоне воспалительного процесса слизистой оболочки влагалища, выделяют:
Выделения, характер которых будет зависеть от формы болезни и степени выраженности патологического процесса. В любом случае, их количество увеличится по сравнению с теми днями, когда женщина была абсолютно здорова. Выделения могут быть пенистыми, водянистыми, творожистыми, иногда гнойными. При атрофическом кольпите в них наблюдаются кровавые сгустки
Неприятный запах, который преимущественно нерезкий, но кисловатый.
Отечность в области половых органов, их покраснение и раздражение.
Чувство зуда и жжения, которые начинают нарастать во время продолжительной ходьбы, а также во время ночного отдыха и во второй половине дня.
Бессонница, повышенная раздражительность, неврозы, вызванные комплексом неприятных симптомов болезни.
Периодически возникающие боли, локализующиеся в малом тазу. Они могут усиливаться во время акта дефекации, во время интимной близости.
Частые позывы к мочеиспусканию, в более редких случаях наблюдается недержание мочи.
Повышение температуры тела до субфебрильных значений.
Острая фаза болезни сопровождается усилением симптомов, которые в зависимости от формы болезни, будут несколько отличаться. Когда воспалительный процесс переходит в хроническую форму, признаки становятся слабовыраженными. Но стабильным симптомом, доставляющим женщине беспокойство, является зуд, который не прекращается даже на фоне необильных выделений.
Причины кольпита у женщин
Вызывать развитие воспалительного процесса в разном возрасте могут различные причины:
В детском возрасте болезнь развивается преимущественно на фоне попадания во влагалище микрофлоры желудочно-кишечного тракта. Провокаторами становятся стрептококки, стафилококки и даже острицы.
В репродуктивном возрасте у женщин чаще выявляются специфические кольпиты, имеющие инфекционную природу. Преобладает трихомонадный вид болезни, который передается половым путем. Несколько реже встречается бактериальный и кандидозный кольпиты, причинами которых становится, преимущественно, гормональные сбои при вынашивании ребенка.
У женщин после менопаузы чаще всего наблюдается неспецифический кольпит, вызывает который стафилококк и стрептококк. Однако, имеет место быть и кандидозный, и трихомонадный, и иные виды кольпита. Но развиваются они при наличии дополнительных факторов риска.
Итак, в любом возрасте, причинами развития болезни становятся: либо собственная условно-патогенная микрофлора, либо инфекционные микроорганизмы, относящиеся к группе грибков вирусов или бактерий.

Виды кольпита различают в зависимости от того, что явилось причиной воспаления слизистой. Каждый из них имеет определенные клинические проявления и отличия, что требует специфического лечения.
Самыми распространенными считаются следующие виды:
Трихомонадный. Воспаление вызывается различными типами трихомонады. Самый распространенный путь передачи – половой акт, однако, заражение возможно через предметы личного обихода. Болезнь легко диагностируется и не представляет трудностей в лечении. Выделения, как правило, пенистые и обильные, с неприятным запахом и гнойными включениями. Основной препарат, чаще всего используемый для лечения – метронидазол в сочетании с местной терапией.
Кандидозный. Воспаление вызывается размножением грибков, которые в результате провоцирующих факторов проявляют патологическую активность. Среди наиболее ярких клинических симптомов творожистые выделения и зуд. Инфицирование может произойти как половым путем, так и в результате ослабления иммунитета. Лечится антимикотическими препаратами в сочетании с местной терапией.
Атрофический. Это воспаление обусловлено снижением выработки эстрогена в организме. Женщина испытывает жжение и сухость в области половых органов, боли во время интимной близости. Лечение основывается на гормонозаместительной терапии.
Факторы риска развития кольпита
Если причинами развития болезни становятся определенные микроорганизмы, то существуют факторы риска, которые способны помочь им или проникнуть на слизистую влагалища, или начать активно размножаться.
Среди таких пусковых механизмов можно выделить:
Недостаточная или неправильная интимная гигиена.
Отсутствие регулярного партнера, отказ от использования контрацепции, в частности, от презервативов.
Патологии эндокринной системы: гипотиреоз, сахарный диабет.
Травмы половых органов механического, химического и термического происхождения. Это могут быть разрывы во время родоразрешения, длительное использование внутриматочной спирали, грубые половые акты и пр.
Ношение некачественного нижнего белья, изготовленного из низкосортных материалов.
Детские болезни, возбудители которых гемолитическим путем добираются до половых органов девочки. Среди таковых выделяют скарлатину и корь.
Гормональные изменения в организме женщины. Среди них беременность, менструация, кормление грудью, период менопаузы.
Прием некоторых лекарственных средств, чаще всего антибиотиков. Однако воспаление могут вызвать и гормоносодержащие препараты, и нестероидные противовоспалительные средства.
Прохождение лучевой или химиотерапии при онкологических болезнях.
Гипоэстрогения, то есть недостаточная выработка эстрогена в организме женщины.
Снижение иммунитета или выраженный иммунодефицит при ВИЧ-инфекции.
Недостаток витаминов, жесткие диеты.
Болезни органов желудочно-кишечного тракта, а также заболевания, имеющие аллергическую природу.

Отсутствие своевременного медикаментозного лечения любого вида кольпита грозит серьезными осложнениям для женского здоровья.
Среди возможных неблагоприятных последствий особо опасны следующие:
Острая форма болезни может трансформироваться в хроническое вялотекущее заболевание. Хроническая форма не только трудно поддается медикаментозному воздействию, но и снижает качество жизни женщины частыми рецидивами.
Распространение воспалительного процесса на верхние отделы мочеполовой системы. Среди болезней этой сферы кольпит может вызывать уретриты и циститы.
Образование эрозии шейки матки, эндометрита (воспаление внутреннего слоя матки), цервицита (воспаление канала шейки матки), сальпингоофорита.
Все специфические кольпиты вовремя не диагностированные и нелеченные, в итоге могут привести к бесплодию или серьезным трудностям с зачатием. Нередко хронические кольпиты являются причинами внематочной беременности.
Образование синехии у девочек, что выражается в сращении как малых, так и больших половых губ между собой.
Образование на влагалищных стенках кровоточащих эрозивных участков, которые являются воротами для различных инфекций.
Риск развития осложнений инфекционного характера после проведенных гинекологических обследований и оперативного вмешательства.
Чем быстрее будет осуществлена диагностика и лечение, тем ниже риск развития осложнений.

Лечение болезни должно осуществляться профессионалом. Недопустима самостоятельная терапия болезни подручными средствами. Прежде чем выбрать то или иное средство, врач проведет определенные диагностические мероприятия и исследования, которые позволят определить причину воспаления. В соответствии с полученными результатами будет разработана дальнейшая схема лечения. Кроме того, влияние на терапию окажет форма и вид болезни, возраст пациентки и состояние её здоровья.
Болезнь требует комплексного подхода и в первую очередь – это этиотропное лечение. То есть воздействие должно быть оказано на непосредственного возбудителя воспаления слизистой влагалища. В арсенале врача есть антибактериальные, гормональные, антимикотические и противовирусные средства. Иногда требуется комбинированная терапия, которая подразумевает сочетание нескольких видов лекарств.
Чаще всего для лечения кольпита используют:
Кетоконазол в виде крема. Курс лечения составляет до 5 дней.
Нистатин в форме вагинальных суппозиториев. Лечиться нужно будет не менее двух недель.
Дифлюкан в таблетированной форме. Принимается однократно.
Метронидазол в форме таблеток или вагинальных свечей, лечиться необходимо не менее 10 дней.
Ампициллин в форме таблеток, курс составляет неделю.
Цефалексин в капсулах, принимать нужно одну неделю.
Местное лечение заключается в использовании различных дезинфицирующих растворов и антисептических средств. Женщине назначают вагинальные свечи, например, Бетадин или Йодоксид, а также спринцевания и промывания с растворами борной кислоты, перманганатом калия, содой. Подобное лечение необходимо осуществлять не менее 14 дней.
Кроме местного и этиологического лечения необходима терапия сопутствующих болезней. Если не устранить провоцирующий фактор, то болезнь будет рецидивировать снова и снова. Так, может потребоваться коррекция гормонального фона при старческом кольпите, терапия сахарного диабета, снижение массы тела, устранение патологии эндокринной железы. В качестве гормонозамещающих средств используют Овестин, Эстрокад. При наличии сахарного диабета необходимый постоянный контроль уровня глюкозы в крови, при ожирении контроль массы тела. Если воспалительный процесс в детском возрасте вызван скарлатиной или корью, то необходима антибактериальная терапия инфекции.
Если врачам удается ликвидировать провоцирующий фактор, то прогноз на полное излечение от кольпита является благоприятным.
Кроме того, до момента полного излечения нужно придерживаться определенных рекомендаций, среди которых:
Отказ от половой жизни на момент прохождения терапии. Подтверждение устранения воспаления должно быть лабораторным, так как исчезновение симптомов не является показателем выздоровления.
При необходимости терапевтический курс необходимо пройти не только женщине, но и мужчине. Так как специфическая форма болезни может бессимптомно протекать у полового партера и существует высокий риск повторного заражения после возобновления половой жизни.
Осуществление гигиенических процедур, как минимум, дважды в день с использованием антисептических средств.
Если воспалительному процессу подверглась девочка, то родителям необходимо тщательнее следить за её гигиеной. Подмывать ребенка нужно после каждого акта дефекации и мочеиспускания. Белье стирается с использованием качественных моющих средств и обязательно проглаживается. Важно следить, чтобы ребенок не страдал от зуда и не расчесывал интимные места. Эти мероприятия позволят избежать повторного инфицирования.
На время терапии следует соблюдать диету. Она сводится к устранению соленых и острых продуктов. В рацион важно включать кисломолочные напитки.
Некоторые препараты подразумевают полный отказ от алкоголя, например, Метронидазол. Но даже если таких противопоказаний не имеется, все равно следует исключить спиртосодержащие напитки на момент лечения.
После прохождения полного курса терапии, женщине необходимо будет пройти восстановительное лечение. Оно направлено на репродукцию естественного биоценоза в слизистой оболочке влагалища.
С этой целью используются разнообразные препараты, в частности:
Бифидумбактерин
Лактобактерин
Отдельного внимания заслуживает лечение болезни у беременной женщины. Ведь именно они оказываются наиболее уязвимой категории, так как не только нарушается естественный иммунитет, но и происходит серьезная гормональная перестройка. Поэтому даже неспецифический кольпит в это время грозит осложниться бактериальной инфекцией. Тактику лечения в данном случае также может определить лишь врач, но подбор терапевтических средств осложняется положением женщины.
Тем не менее, не лечить болезнь нельзя, так как воспалительный процесс оказывает негативное влияние не только на саму пациентку, но и несет угрозу находящемуся в утробе ребенку. Он подвергается риску инфицирования в процессе родоразрешения.
Чаще всего беременной женщине рекомендуют пройти курс антибактериальной терапии, поддерживать иммунитет с помощью иммуномодуляторов и посещать физиотерапевтические процедуры. Из антибиотиков предпочтение гинекологи отдают Ваготилу, Пимафуцину, Тержинану. Однако и их следует назначать с особой осторожностью и под особым контролем. К тому же в приоритете остается местное лечение, которое является наиболее безопасным для ребенка.

Не менее важна профилактика кольпита, так как она способствует устранению факторов риска развития воспалительного процесса и нередко перемежается с терапевтическим воздействием.
Поэтому важно выполнять следующие профилактические мероприятия:
Регулярно, как минимум, раз в год посещать участкового гинеколога. Современные врачи рекомендуют приходить на профилактические осмотры раз в шесть месяцев. Это позволит своевременно выявить патологические процессы в половых органах и незамедлительно начать лечение. Если признаки болезни начали проявляться во время беременности, то не следует ждать очередной даты похода к врачу, а немедленно отправиться в женскую консультацию и сообщить о своей проблеме.
Необходимо тщательно следить за интимной гигиеной. Это сводится к подмываниями, спринцеваниям с использованием качественных дезинфицирующих средств. Особое внимание следует уделить возможности занесения кишечной микрофлоры во влагалище. Часто это происходит из-за неправильного использования туалетной бумаги. Важно, чтобы движения были направлены спереди назад. Кроме того, нужно следить за регулярной сменой нижнего белья. Само оно должно быть изготовлено из натуральных тканей, так как синтетика является благоприятной средой для размножения бактерий.
Любые лекарственные препараты должны быть назначены только врачом. Особенно это касается использования антибактериальных средств, которые часто принимаются бесконтрольно.
К доктору необходимо отправляться при проявлении первых признаков кольпита. Это обусловлено тем, что на ранних этапах развития воспалительного процесса он устраняется намного проще и быстрее. Такая мера не позволит болезни перейти в хроническую форму и вызвать развитие серьезных осложнений для женского здоровья.
Не следует забывать про укрепление защитных сил организма. Поддержание иммунитета в норме даст возможность не только предотвратить развитие болезни, но и быстрее от нее избавиться. Для этого необходимо отказаться от вредных привычек, придерживаться правильного питания, не забывать о регулярных прогулках и занятиях физической культурой.
Последняя мера в отношении избавления от болезни заключается в прохождении физиотерапевтического лечения. Оно способно значительно улучшить состояние при хронической форме болезни. Среди всех методов, особой популярностью пользуется элктрофорез цинка, ультрафиолетовое облучение с использованием короткой волны и полуванны с окислителем – перманганатом калия.
Кольпитом (вагинитом) называют воспаление слизистой оболочки влагалища. Это распространенное заболевание, с которым большинство женщин хотя бы раз в жизни, но все же сталкивались. Кольпиту более подвержены женщины детородного возраста, однако заболевание также регистрируется среди представительниц совсем юного и пожилого возрастов.
Причины возникновения

Воспаление - это реакция организма на агрессивное воздействие определенного фактора: травмы, химических веществ, лекарств, жизнедеятельности микроорганизмов и т.д. Прежде чем говорить о причинах и симптомах заболевания, нужно определить понятие нормальной микрофлоры влагалища. В норме вагинальная микрофлора приблизительно на 95% представлена лактобактериями (палочками Дедерлейна) и представителями условно-патогенной флоры (например, грибок рода кандида, стафилококк, стрептококк, кишечная палочка).
При воздействии неблагоприятных факторов (хронические заболевания, эндокринная патология, снижение иммунитета, лечение антибиотиками и пр.) происходят изменения в микрофлоре. Количество лактобактерий снижается, а это приводит к бурному размножению условно-патогенной микрофлоры, так во влагалище развивается воспалительный процесс.
Существуют также микроорганизмы, вызывающие заболевания, передающиеся половым путем (трихомонада, хламидия, гонококк, герпес-вирус). Это достаточно агрессивные микроорганизмы, попадание которых в мочеполовые органы даже при условии нормальной микрофлоры влагалища приведут к вероятному развитию воспалительного процесса.
Виды кольпита

Итак, одной из причин развития кольпита являются микроорганизмы, а именно: бактерии, вирусы, грибы. Исходя из этого, различают такие виды кольпита:
- Специфический;
- Неспецифический.
Специфический кольпит провоцируется возбудителями ЗППП - трихомонадой, гонококком, -вирусом. Стоит также помнить, что у девочек вульвовагинит может быть спровоцирован острицами. Неспецифический - условно-патогенной флорой (стафилококком, стрептококком, протеем, кишечной палочкой или грибами рода ).
Однако не только инфекция может стать причиной развития кольпита. Так, различают еще аллергический и атрофический кольпиты. В первом случае воспалительный процесс является реакцией на аллерген - презерватив, смазку, лекарственное средство, введенное внутривлагалищно, инородные предметы.

Атрофический кольпит развивается при нарушении гормонального фона, а именно снижении синтеза эстрогена. На фоне сниженной секреции гормона эпителий стенок влагалища истончается, а количество лактобактерий уменьшается. Этих условий достаточно, чтобы при минимальном воздействии неблагоприятного фактора запустился воспалительный процесс. Атрофический кольпит развивается у женщин, находящихся в менопаузе.
Симптомы заболевания
Выраженность клинической картины кольпита зависит от длительности существования воспалительного процесса. Острый кольпит протекает выражено с симптомами, доставляющими женщине дискомфорт. Это такие симптомы как:
- Наличие слизисто-гнойных выделений с запахом из влагалища;
- Зуд и жжение во влагалище и вульве;
- Усиление болезненных ощущений во время секса, мочеиспускания.
При хронической форме кольпита эти симптомы мало выражены, а иногда болезнь и вовсе не доставляет женщине какого-либо дискомфорта.
По характеристике выделений врач может заподозрить возбудителя кольпита. Для кандидозного кольпита, который вызывается грибом кандида, характерно появление белесоватых, творожистых выделений. При трихомонадном кольпите выделения приобретают зеленоватый оттенок, пенятся, обладают характерным запахом протухшей рыбы. При гонококковом кольпите выделения приобретают гнойный характер.

Осложнения
Не так страшен кольпит, как его осложнения. Вся опасность в том, если кольпит не лечить, инфекция способна распространиться на другие мочеполовые органы. Инфекция распространяется вверх, постепенно вовлекая в воспалительный процесс шейку матки, саму матку, фаллопиевы трубы, яичники. Это способно привести к нарушению менструального цикла, а также проблемам с зачатием. Кроме того, инфекция способна распространится по мочеиспускательному каналу и спровоцировать развитие уретрита, цистита. Наличие длительно существующего кольпита может послужить благоприятным фоном для развития эрозии шейки матки.
Кольпит способен серьезно осложнить течение беременности. Прогрессирование инфекции может привести к ее распространению на околоплодные воды, преждевременным родам. Кроме того, непосредственно при родах во время прохождения по родовым путям новорожденный может заразиться инфекцией.
Диагностика
 Зачастую описанных пациенткой жалоб достаточно, чтобы гинеколог предположил наличие кольпита. Но для подтверждения предполагаемого диагноза необходимо провести определенные исследования. Прежде всего, врач обязательно проведет гинекологический осмотр. Введение гинекологического зеркала во влагалище вызывает у пациентки с кольпитом боль. При осмотре слизистой оболочки врачу удается обнаружить ее отечность, покраснение, наличие гнойных или серозных налетов.
Зачастую описанных пациенткой жалоб достаточно, чтобы гинеколог предположил наличие кольпита. Но для подтверждения предполагаемого диагноза необходимо провести определенные исследования. Прежде всего, врач обязательно проведет гинекологический осмотр. Введение гинекологического зеркала во влагалище вызывает у пациентки с кольпитом боль. При осмотре слизистой оболочки врачу удается обнаружить ее отечность, покраснение, наличие гнойных или серозных налетов.
После гинекологического осмотра проводят бактериоскопическое и бактериологическое исследование мазка из влагалища и уретры. Это необходимо для идентификации возбудителя и подбора наиболее эффективной терапии.
При бактериоскопическом исследовании мазка из цервикального канала отмечается повышенное количество лейкоцитов, наличие бактерий, мазка из уретры - 15-20 лейкоцитов в поле зрения. Для определения возбудителя кольпита проводят бактериологическое исследование выделений из влагалища.
Лечение
На период курса лечения половые контакты должны быть исключены. Поскольку часто кольпит является проявлением ЗППП, лечение необходимо пройти и половому партнеру. Отсутствие симптомов ЗППП у мужчины вовсе не исключает их наличия, ведь инфекция может протекать скрыто.
Лечение должно быть общим и местным. Основная задача лечения - борьба с возбудителем инфекции. Для этого используют следующие группы препаратов:
- Антибактериальные (азитромицин, доксициклин, тетрациклин, цефапексин);
- Противопротозойные (метронидазол) - для лечения трихомонадного кольпита;
- Противогрибковые (флуконазол, кетоконазол, нистатин) - для лечения кандидозного кольпита;
- Противовирусные средства (ацикловир, интерферон).
Дозировка и длительность приема лекарства устанавливаются гинекологом.
Для местного лечения назначают интравагинальные свечи, таблетки и мази. Среди наиболее популярных:

Препараты для местного лечения оказывают комплексное воздействие. Они не только подавляют рост и активность патогенных микроорганизмов, но и оказывают противовоспалительное действие. Кроме того, при кольпите также назначают спринцевание влагалища раствором хлоргексидина, мирамистина, хлорфиллипта два-три раза в день. Проводить подобные спринцевания не стоит более трех-четырех дней, поскольку это может помешать восстановлению микрофлоры.
 После проведенного этиотропного лечения для восстановления нормальной вагинальной микрофлоры назначают эубиотики:
После проведенного этиотропного лечения для восстановления нормальной вагинальной микрофлоры назначают эубиотики:
- Лактобактерин;
- Вагилак;
- Бификол;
- Бифидумбактерин.
Эубиотики способствуют восстановлению микрофлоры и кислотности влагалища.
Для устранения атрофического кольпита назначают эстрогены.
Лечение народными средствами
В комплексном лечении кольпита успешно могут применяться растительные средства. Они не могут быть единственным лечением, поскольку не способны влиять на возбудителя инфекции. Но при этом некоторые растительные средства оказывают противовоспалительное действие, устраняют зуд и способствуют более эффективному восстановлению слизистой оболочки влагалища.
Для лечения кольпита можно использовать отвар из ромашки. Для его приготовления нужно насыпать в посуду столовую ложку цветов ромашки и залить литром кипятка. После этого посуду следует накрыть крышкой. Когда настой остынет, его необходимо процедить. Приготовленный отвар используют для спринцевания утром и вечером. Настои для спринцевания также можно приготовить из мать-и-мачехи, шалфея, можжевельника, календулы, череды.
Можно использовать и масло облепихи. Необходимо скрутить марлевый тампон, умокнуть в масло, а затем ввести его во влагалище на несколько часов.
Григорова Валерия, медицинский обозреватель

